У новорожденного малыша из всех систем и органов наиболее ранимы структуры головного мозга, что объясняется относительной незрелостью нервной системы плода к моменту родов. В потужном периоде родового акта всегда возникает недостаток кислорода (гипоксия), связанный с прекращением работы плаценты. Малыш без последствий сможет перенести временную , если она не превышает 20 минут. Поэтому так важно не допустить осложнений в родах, а сразу после рождения помочь новорожденному дышать. Однако если была родовая травма или процесс родоразрешения затянулся, возможны осложнения из-за гипоксии и ишемии головного мозга.
Причины гипоксии
Проблемы с поступлением кислорода к головному мозгу плода могут быть задолго до родов. Основными причинами внутриутробной гипоксии являются следующие осложнения беременности:
- гестоз с обязательным нарушением кровотока между мамой и плодом;
- фетоплацентарная недостаточность на фоне патологии плаценты или сосудистых проблемах у будущей мамы;
- гипертоническая болезнь у беременной;
- активное и пассивное курение во время вынашивания плода;
- сахарный диабет у будущей мамы;
- пороки развития сердечно-сосудистой системы у малыша.
Во время родов большую роль в формировании ишемии мозговых структур у новорожденного малыша играют следующие факторы:
- недоношенность при преждевременных родах;
- неправильное предлежание плода (тазовое, поперечное);
- родовая травма у новорожденного (смещение шейных позвонков);
- отслоение плаценты раньше срока, что становится причиной острой гипоксии.
Своевременное лечение и последствия острой или хронической гипоксии во многом определяют здоровье малыша: церебральные функции у новорожденного быстро восстанавливаются, но только если не было глубоких повреждений нейронных структур.
Степени мозговой ишемии
Врач-неонатолог в родовом зале сразу после рождения будет оценивать состояние родившегося ребенка. Обязательно учитывается неврологический статус, по которому можно предположить возможную .
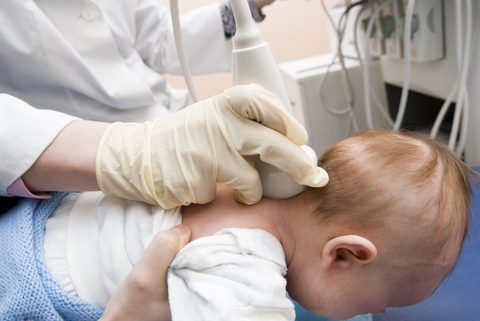
Выделяют 3 степени нарушения кровотока и кислородной недостаточности мозга:
- легкая (невыраженные проявления возбуждения или угнетения нервной системы, проходящие самостоятельно в течение первой недели жизни);
- средней степени тяжести (обязательно присутствует судорожный синдром);
- тяжелая (церебральные изменения настолько сильно выражены, что без реанимационной помощи новорожденный не выживет).
При легкой степени беспокоиться не надо – никаких последствий сосудистой ишемии не будет. Головной мозг ребенка самостоятельно справится с временной кислородной недостаточностью. При среднетяжелой возможны отдаленные последствия в виде неврологических расстройств. Тяжелая ишемия является крайне опасной ситуацией для здоровья и жизни малыша.
Симптомы ишемии мозга
К основным проявлениям, указывающим на гипоксию и ишемию, относятся:
- высокий мышечный тонус конечностей со склонностью к судорогам;
- низкая двигательная активность и сниженные рефлексы;
- признаки скопления жидкости в голове (выбухание родничка);
- нарушение дыхательной функции;
- угнетение сознания.
Возможно, сразу после родов будет только часть симптомов (нарушение рефлексов, высокий тонус мышц), но если произошло церебральное повреждение, то симптоматика будет нарастать. Именно на этапе минимальных проявлений надо начать лечение (оксигенация, лекарственная терапия, массаж), чтобы предотвратить неприятные последствия.
Неонатальная терапия
Лечение гипоксического состояния легкой степени в первые дни после родов состоит в постоянном обеспечении церебральных сосудов кислородом и питательными веществами. Лекарственная терапия дополняется ручным массажем, который помогает исправить минимальные неврологические проблемы. В дальнейшем после выписки из роддома маме надо будет самостоятельно продолжить курс массажа.
При среднетяжелой форме лечение проводится в условиях неонатологического отделения и детской больницы. Необходимы активные мероприятия по улучшению кровотока по сосудам здоровых и поврежденных мозговых структур. Наиболее эффективны все мероприятия, которые проводятся в первые 2 суток после родов. Последующая реабилитация подразумевает все виды терапии от уколов до массажа.
При тяжелой степени лечение возможно только в условиях реанимационного отделения. В некоторых случаях удается справиться с выраженной неврологической симптоматикой, у части маленьких пациентов осложнения остаются на всю жизнь. Однако даже в этом случае терпение родителей, постоянные занятия специальной физкультурой и регулярные курсы лечебного массажа помогут вернуть малышу здоровье.
Арахноидальные изменения головного мозга связаны с нарушением в функционировании одной из оболочек мозга – его средней оболочки, которая имеет вид тонкой паутины, в связи с чем носит название паутинной или арахноидальной. Изменения, возникающие в паутинной оболочке мозга, приводят к перемене внешнего вида оболочки – она мутнеет и утолщается, а из-за близкого расположения с другими оболочками, патологический процесс не может длительное время носит ограниченный характер и на всю систему целиком.
Среди арахноидальных выделяют:
- Воспаление или арахноидит, который ведет в нарушениям в циркуляции спинномозговой жидкости, расположенной между оболочками;
- Кисты паутинной оболочки, заполненные жидкостью, и являющиеся доброкачественными новообразованиями, которые, однако, могут привести к , в виде разрыва с заполнением мозга излившейся жидкостью, а также сдавлением мозговых центров, растущей кистой;
- Пороки развития паутинной оболочки, которые встречаются исключительно редко.
Арахноидальные , согласно статистике, встречаются довольно редко, а к одному из самых распространенных изменений головного мозга относят его гипоксию.
Топливо, на котором работает человеческий мозг – это кислород. При его недостатке, работоспособность мозга падает на глазах, и спустя несколько минут уже необратимо изменяет его структуру, приводя к полной дисфункции. Такое состояние называется кислородное голодание . Мозговая ткань так чувствительна к отсутствию кислорода в связи с богатой сетью кровеносных сосудов, питающих ее, ведь кислород поступает в составе крови по многочисленным сосудам.
В зависимости от течения процесса выделяют три формы гипоксии:
- Молниеносная – быстро возникает и развивается, момент наступления необратимых мозговых изменений отделяют всего несколько секунд или минут. Самый опасный из всех видов гипоксии;
- Острая – возникает внезапно в связи с тяжелыми отравлениями, кровопотерями и инфарктами. При этом кровь становится не способна доставлять кислород мозговым тканям. Развивается немного медленнее чем, молниеносная форма;
- Хроническая – постоянное кислородное голодание мозга на грани с допустимыми величинами, при этом мозг балансирует между необратимыми изменениями и компенсируемым сниженным функционированием. Возникает под действием хронически протекающих процессов – сердечной недостаточности, пороков сердца.
Отсутствие кислорода негативно сказывается на мозговых клетках, в результате чего они отмирают и перестают выполнять свои функции. Особенно опасна гипоксия новорожденных, которая составляет 30-35% от всех врожденных патологий. Появляется она по причине травматизации малыша во время родов или нарушений внутриутробного развития в . Плод, испытывающий кислородное голодание, развивается неполноценно. Его организм испытывает постоянный стресс, в результате чего ребенок рождается с различными пороками развития, аномалиями органов и их систем.
В группе риска по появлению гипоксии попадают мамы, страдающие анемией. Кровообращение плода во время беременности зависит напрямую от матери, и если ее свойства крови нарушены, младенец также будет испытывать кислородную недостаточность.
Плацентарная недостаточность также является частой причиной возникновения гипоксии малышей. Плацента – пропускник питательных веществ и кислорода от матери к ребенку и нарушение ее функционирования приводит к недостаточному поступлению необходимых компонентов для нормального развития плода. Среди причин плацентарной недостаточности выделяют:
- Вредные привычки матери – алкоголь, курение, прием наркотических веществ;
- Заболевания сердечно-сосудистой системы;
- Хронические стрессы;
- Многоплодная беременность, когда большое количество плодов нуждается в высоком количестве кислорода и питательных веществ, а организм матери не в состоянии снабдить необходимым малышей;
- Инфекции внутриутробного характера.
При диагностических мероприятиях настораживающим фактором гипоксии мозга ребенка могут быть:
- Зеленые околоплодные воды – мекониальные. В результате гипоксии, ребенок испытывает постоянный стресс, кишечник рефлекторно опорожняется и в околоплодные воды выделяется первичный кал – меконий, который и окрашивает воды в зеленый цвет;
- Обвитие плода пуповиной, в результате чего появляется механическое препятствие для кислородного снабжения мозга и возникает гипоксия;
- Преждевременная отслойка плаценты, которая ведет к несвоевременной утрате способности матери поставлять кислород малышу.
Поэтому так важно проходить диагностический контроль во время беременности и соблюдать рекомендации врача во время родов, чтобы исключить гипоксические влияния на ребенка и избежать последующих осложнений в виде пороков развития органов, инвалидности, проблем в развитии, связанных со снижением способности к концентрации внимания, гиперреактивности, расстройствами речи, а в самом тяжелом случае привести к летальному исходу.
Причины и симптомы гипоксии
Причины, которые приводят к гипоксии мозга можно разделить на несколько групп по происхождению:
- Экзогенные – связаны с внешними факторами, гипоксия возникает в связи с низким содержанием кислорода в окружающем воздухе. Такие ситуации могут быть связаны с подъемом на высоту, длительным нахождением в закрытом помещении и низком давлении воздуха;
- Тканевые – причины, связанные не с уменьшенным притоком кислорода, а с нарушением метаболизма в самом организме. В результате чего мозговая ткань становится не способной к достаточному поглощению поставляемого кислорода;
- Дыхательные – вызывают гипоксию из-за возникших патологий дыхательных органов, в результате чего появляется механическое препятствие для доставки кислорода к головному мозгу;
- Циркуляторные – причины, которые вызваны нарушениями в работе сердечно-сосудистой системы, итогом становится сниженная насосная функция сердца, приводящая к уменьшенному поступлению крови, и связанного с ним кислорода, к мозгу;
- Гемические – причины, вызванные состояние самой крови. Ее состав не позволяет ей полноценно выполнять свои функции и транспортировать кислород к мозговой ткани. Связаны такие нарушения крови с различными анемиями.
Состояние кислородной недостаточности сопровождается ярким спектром симптомов, которые безошибочно указывают на начавшиеся структурные гипоксические изменения головного мозга. Первыми признаками являются симптомы повышенной возбудимости:
- Эйфория;
- Отсутствие способности полноценно контролировать движения своего тела;
- Кожа изменяет свой цвет – или бледнеет, приобретая синюшный оттенок, или усиленно краснеет, в чем проявляется попытка мозга усилить кровоснабжением воздействуя на обмен веществ;
- Холодный пот, испарины по телу.
Вслед за фазой возбуждения следует торможение активной деятельности нервной системы, что проявляется в виде:
- Головокружения;
- Тошноты и сильной рвоты;
- Зрительных нарушений со снижением остроты зрения, потемнением в глазах;
- Потери сознания;
- Утраты безусловных и условных рефлексов с последующим нарушением чувствительности;
- Расстройства работы внутренний органов;
- Комы в финальной стадии.
Последствия кислородного голодания головного мозга
Опасность гипоксии мозга заключается в возникновении осложнений, которыми сопровождается данное состояние. Последствия связаны в первую очередь с нарушением нервной системы, расстройствами двигательной и речевой функции. Чем дольше человек провел в состоянии кислородного голодания, тем существенней будут последствия. Кратковременное лишение кислорода имеет высокий шанс на реабилитацию. Пациенты, избежавшие коматозного состояния, имеют больше возможностей поправиться, пусть восстановление и займет много времени. Больные, которые длительное время находились в вегетативном коматозном состоянии, имеют менее утешительный прогноз.

В связи с высоким риском осложнений, больному необходимо оказывать помощь в неотложном порядке. Первая помощь заключается в немедленной доставке кислорода. Необходимо избавиться от стесняющей одежды больного и обеспечить приемлемый доступ кислорода, открыв окна и избавившись от скопления людей вокруг пострадавшего, а также незамедлительно вызвав скорую медицинскую помощь. В условиях возможности оказания медицинской помощи, больному необходимо предоставить кислородную маску, которая будет постоянно снабжать его кислородом.
Среди медикаментозных средств лечения гипоксии выделяют средства, которые расширяют бронхи, дыхательные аналептики, а также антигипоксанты.
Немедикаментозное в себя переливание крови, а также искусственную вентиляцию легких. Однозначной профилактики предупреждения возникновения гипоксии не существует.
Однако, простое проветривание помещения уже несет в себе большую пользу, позволяя кислороду сменить углекислый газ и улучшить питание головного мозга. Помимо прочего, следует соблюдать правила безопасности при поднятии на большую высоту и других состояниях, связанных с риском кислородного голодания. А также контролировать имеющиеся патологические состояния, которые предположительно могут стать причиной гипоксии.
Видео
Диагноз энцефалопатии разной степени тяжести ставят сегодня 10% новорожденных малышей. Эта патология занимает ведущее место в современной неонатологии и представляет собой значительную проблему. Медицина не в состоянии полностью вылечить ее последствия, так как структурные повреждения мозга могут носить необратимый характер. Что представляет собой гипоксически-ишемическая энцефалопатия (ГИЭ) новорожденных?
Происхождение ГИЭ
Находясь в утробе, плод «питается» тем, что ему поступает с материнской кровью. Одним из главных компонентов питания является кислород. Его недостаток отрицательно влияет на развитие центральной нервной системы будущего ребенка. А потребности в кислороде его формирующегося мозга даже выше, чем у взрослого человека. Если женщина во время беременности испытывает вредные влияния, плохо питается, болеет или ведет нездоровый образ жизни, это неминуемо отражается на ребенке. Он получает меньше кислорода.
Артериальная кровь с низким содержанием кислорода вызывает нарушения обмена в клетках мозга и гибель некоторых или целых групп нейронов. Головной мозг имеет повышенную чувствительность к колебаниям кровяного давления, особенно к его снижению. Обменные нарушения вызывают образование молочной кислоты и ацидоз. Далее процесс нарастает – формируется отек мозга с повышением внутричерепного давления и некрозом нейронов.

Перинатальное поражение центральной нервной системы может развиваться внутриутробно, во время родов и первые дни после рождения. Врачи считают временной диапазон от полных 22 недель беременности до 7 суток от рождения. Внутриутробные риски:
- нарушения маточного и плацентарного кровообращения, аномалии пуповины;
- токсическое действие от курения и приема некоторых лекарств;
- вредное производство, где работает беременная женщина;
- гестоз.
В родах факторами риска являются:
- слабая родовая деятельность;
- длительные или стремительные роды;
- продолжительное безводие;
- родовая травма;
- брадикардия и пониженное кровяное давление у ребенка;
- отслойка плаценты, обвитие пуповины.
Сразу после рождения развитие гипоксически-ишемического поражения ЦНС у новорожденных возможно по причине низкого артериального давления, наличия ДВС синдрома (патология гемостаза, сопровождающаяся повышенным тромбообразованием в микроциркуляторных сосудах). Кроме того, ГИЭ может провоцироваться пороками сердца, проблемами с дыханием у новорожденного.
Клинические периоды и степени поражения мозга
Клиническое течение гипоксически-ишемического поражения ЦНС делят на периоды:
- острый приходится на первые 30 дней после рождения;
- восстановительный продолжается до года;
- после года возможны отдаленные последствия.
Поражения ЦНС при гипоксии у новорожденных в остром периоде делят на три степени в зависимости от присутствия и сочетания синдромов:
| Синдром | Признаки |
|---|---|
| Повышенная нервно-рефлекторная возбудимость (церебрастенический синдром) | плохой сон и сниженный сосательный рефлекс; |
| вздрагивание от прикосновений; | |
| частый крик без видимых причин; | |
| дрожание подбородка, рук и ног; | |
| запрокидывание головы назад; | |
| двигательное беспокойство; | |
| размашистые движения рук и ног | |
| Судорожный синдром | Пароксизмальные судороги |
| Гипертензионно-гидроцефальный | возбудимость; |
| поверхностный сон; | |
| беспокойность и раздражительность; | |
| гипо-или гипертонус мышц ног (отсутствие автоматической ходьбы, вставание на цыпочки); | |
| вялость и низкая активность при гидроцефальном синдроме; | |
| увеличение размера головы | |
| Синдром угнетения | вялость; |
| низкая активность; | |
| сниженный тонус мышц; | |
| плохая рефлекторная реакция | |
| Коматозный синдром | отсутствие реакции на прикосновения и боль; |
| «плавающие» глазные яблоки; | |
| нарушения дыхания; | |
| отсутствие сосательного рефлекса и глотания; | |
| возможны судороги |
Первая степень
Неврологически она проявляется синдромом повышения нервно-рефлекторной возбудимости. Как правило, к концу первой недели жизни симптоматика сглаживается, младенец становится спокойнее, у него нормализуется сон, дальнейшего развития неврологической патологии не наблюдается.
Осмотр невролога после первого месяца не является обязательным. Но если у ребенка сохраняются даже самые незначительные симптомы, связанные с кислородным голоданием, необходимо пройти тщательное обследование. Возможно, врач назначит медикаменты или физиолечение. К тому времени, когда ребенку исполнится год, функции полностью восстанавливаются.
Вторая степень
Более глубокая гипоксия мозга вызывает ишемические повреждения средней тяжести. Неврологическая симптоматика определяется постепенным повышением внутричерепного давления. У таких малышей нарушены рефлексы и непроизвольная двигательная активность – в самом начале они могут совсем ее не проявлять. Кожа у них синюшного цвета, мышечный тонус снижен или повышен. Вегетативная нервная система разбалансирована, что выражается в ускорении или замедлении сердцебиения, остановках дыхания, сбоях работы кишечника, недоборе веса из-за постоянного срыгивания.
Основные синдромы, характерные для второй степени болезни – гипертензионно-гидроцефалический, синдром угнетения. Состояние новорожденного становится более стабильным к концу первой недели жизни. Далее в течение восстановительного периода неврологические проявления могут смягчаться и при интенсивном лечении уменьшаться. Неблагоприятное течение предполагает их усугубление вплоть до комы.
Третья степень
Эта форма ишемии обусловлена чаще всего тяжелым гестозом матери, протекавшим со всеми неблагоприятными патологическими проявлениями – повышенным давлением, отеками и выделением почками белка. Новорожденные с гипоксически-ишемическим поражением третьей степени без реанимационных мероприятий сразу после рождения обычно не выживают. Один из вариантов развития – это коматозный синдром.
Еще одним тяжелым проявлением сильной гипоксии может быть постасфиксический синдром. Он характеризуется угнетением рефлексов, малой подвижностью, отсутствием реакции на прикосновения, снижением температуры и синюшностью кожи. Тяжелая ишемия мозга приводит к невозможности кормления ребенка естественным путем, жизнь поддерживается с помощью приемов интенсивной терапии. К 10 дню жизни состояние может стабилизироваться, но чаще прогноз остается неблагоприятным.
В целом острый патологический процесс может протекать с разной интенсивностью:
- симптомы ГИЭ быстро проходят;
- постепенный регресс неврологических симптомов к времени выхода из роддома;
- тяжелое течение с сохранением и дальнейшим развитием неврологического дефицита с последующей инвалидизацией;
- скрытое течение, проявляющее нервные расстройства (замедление развития и снижение когнитивных функций) через 6 месяцев.
Восстановительный период
Во время восстановительного периода ишемия проявляется в основном синдромом повышенной нервно-рефлекторной возбудимости. Возможны проявления судорожного и гидроцефалического синдрома. Симптомы неврологической недостаточности — задержка развития, нарушения речи и другие расстройства. Еще один синдром, характерный именно для восстановительного периода – вегето-висцеральный. Его признаки:
- нарушение терморегуляции;
- появление сосудистых пятен;
- расстройство пищеварения – рвота, срыгивание, нарушение стула, вздутие;
- низкая прибавка веса;
- нарушения сердечного ритма;
- учащенное поверхностное дыхание.
Если ребенок начинает позже держать голову, улыбаться, садится, ползать и ходить, значит, у него проявляется синдром позднего психомоторного развития.
Лечение
Лечение направлено на восстановление функций организма, так как изолированно лечить мозг невозможно. Терапия предусматривает применение медикаментов в зависимости от наиболее выраженного синдрома.
Лечение в острый период заключается в применении препаратов, снимающих судороги, восстанавливающих дыхание, мочегонных при гидроцефалии. Для снижения гиперактивности применяют успокаивающие средства, в том числе растительные (валериану, мяту, мелиссу). Для повышения объема крови – плазму и альбумин. Для улучшения обменных процессов в нервных тканях используют Пирацетам и раствор глюкозы.
Во время восстановительного периода медикаментозное лечение сочетают с водолечением и массажем, дающим хорошие результаты. Цербрастенический синдром корректируют с помощью седативных препаратов, успокаивающих трав и лекарств, улучшающих мозговое кровообращение (Цинаризин, Кавинтон).
Сохраняющуюся гидроцефалию продолжают лечить диуретиками и рассасывающими препаратами (Церебролизин, Лидаза, алоэ). Нарушенную двигательную активность восстанавливают витаминами группы В, АТФ, Прозерином. При задержке психомоторного развития также применяют витамины группы В и ноотропы.
Ребенок с диагнозом гипоксически-ишемического повреждения ЦНС в лучшем случае нуждается в постоянном наблюдении. Если неукоснительно следовать назначениям врача, то со временем многие синдромы уйдут, и малыш ничем не будет отличаться от своих сверстников. Главное – не упустить время.
Ишемия мозга головы у новорожденного является патологией, вызывающей серьезные отклонения в состоянии здоровья и развития ребенка. Даже современная медицина не имеет достаточно опыта и знаний, чтобы справиться с этим заболеванием без каких-либо последствий. Используемые методы терапии способны только уменьшить прогрессирование болезни и ее последствия.
Ишемия мозга у новорожденного
Не все знают о том, что это: ишемия головного мозга, и как это заболевание отражается на состоянии новорожденного.
Патология, как правило, возникает еще во внутриутробном развитии ребенка, когда мозг испытывает кислородное голодание по разным причинам. Закупорка мозговых артерий или сужение просвета между ними может произойти под влиянием внутренних либо внешних причин.
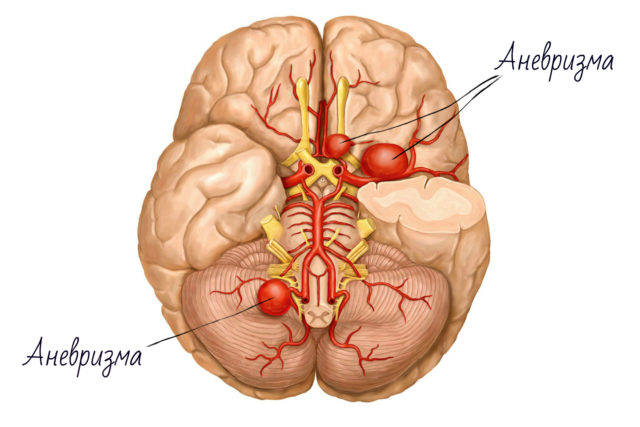 Ишемия головного мозга - ответ на кислородный голод в связи с сужением просвета или закупоркой артерий мозга
Ишемия головного мозга - ответ на кислородный голод в связи с сужением просвета или закупоркой артерий мозга При нарушении кровообращения в головном мозге грудничка приводит к тому, что начинается поражение ЦНС. Подобная патология встречается у детей довольно редко. Если происходит повреждение центральной нервной системы, то патология называется «церебральной», но в данной ситуации причиной становятся патологии сердца (ишемический инсульт). Когда страдает исключительно кровеносная система головы, патологический процесс называется «ишемическая энцефалопатия».
Внимание! По статистике, мозговая ишемия наблюдается преимущественно у недоношенных детей.
Причины
Для того чтобы предупредить ишемические изменения в головном мозге или подобрать правильную систему лечения, необходимо выявление причин, по которым возникло заболевание. К возможным причинам болезни, развивающейся у младенца, относятся:
 Ишемия головного мозга у новорожденного - результат гипоксии во время беременности и родов
Ишемия головного мозга у новорожденного - результат гипоксии во время беременности и родов - асфиксия или гипоксия, возникшая в процессе рождения (плохая родовая деятельность, плацентарная недостаточность или пережатие пуповины);
- нарушение дыхательного процесса после родов (врожденная патология сердца или дыхательная недостаточность);
- понижение артериального давления после рождения (сильное кровотечение или сепсис).
В каждом случае возможен разный исход патологического процесса, однако наиболее часто у новорожденных наблюдается именно ишемическая болезнь.
Провоцирующие факторы
Причины, вызывающие инсульт у детей, появляются под воздействие разных факторов. Негативное действие на состояние здоровья малыша могут спровоцировать как внутренние, так и внешние факторы.
- Заболевания матери:
- неврологические болезни (например, эпилепсия);
- лечившееся бесплодие;
- патологии эндокринной системы (в особенности щитовидки).
- Течение беременности:
- эклампсия либо преэклампсия;
- плацентарные патологии.
 Тяжелое ишемическая дисфункция головного мозга способствует развитию отклонений со стороны нервной системы
Тяжелое ишемическая дисфункция головного мозга способствует развитию отклонений со стороны нервной системы - Отклонения в процессе родов:
- кровотечение у матери или плода;
- преждевременные роды;
- небольшой вес новорожденного;
- высокая температура у ребенка или матери;
- внеплановое кесарево сечение.
Важно! В большинстве случаев поражение головного мозга вызывает сочетание двух и более провоцирующих факторов.
Так, по наблюдениям специалистов, у 70% заболевших новорожденных причиной стали патологии во время беременности, у 25% детей ишемия возникла в момент рождения, и только у 5% малышей недуг появился уже после их рождения.
Ишемия у новорожденных симптомы
Подозрение на ишемию мозга могут вызывать любые отклонения у грудничков. Поставить диагноз на основании проявляющихся симптомов нельзя. Однако если у вашего ребенка наблюдаются подозрительные признаки, следует незамедлительно обратиться к специалистам. Помимо этого, на нарушения должен обращать внимание и педиатр.
Самыми простыми симптомами, которые должны вызвать подозрение о нарушениях в здоровье маленького ребенка: частые капризы, плохой аппетит, резкая смена в поведении, чрезмерное срыгивание и другие.
 Любые отклонения у ребенка могут указывать на ишемию у новорожденного
Любые отклонения у ребенка могут указывать на ишемию у новорожденного Признаки ишемии головного мозга:
- размеры головы больше стандартных параметров;
- увеличение родничка из-за притока жидкости в эту область;
- повышенное внутричерепное давление;
- нарушение мозговой деятельности, что отражается на сознании больного.
Симптомы со стороны нервной системы:
- угнетение ЦНС;
- мышечная слабость;
- ослабление рефлексов сглатывания и сосания;
- возможное косоглазие и асимметрия черт лица.
Противоположные признаки ЦНС:
- излишняя возбудимость;
- высокий мышечный тонус;
- тремор подбородка либо конечностей;
- резкое вздрагивание;
- нарушение сна.
В зависимости от того, насколько сильно выражены симптомы, у младенца может наблюдаться ишемическая болезнь разной степени.
 Нарушение кровообращения между маткой и плацентой - основной фактор гипоксии новорожденного
Нарушение кровообращения между маткой и плацентой - основной фактор гипоксии новорожденного Диагностика
Симптомы являются причиной для обращения к врачу и прохождения дальнейшего диагностического обследования. Диагностика выполняется с помощью целого комплекса исследований:
- осмотр врача на оценку признаков состояния дыхательной сердечной и нервной систем;
- НСГ – ультразвуковое обследование ГМ для анализа кровеносной системы;
- МРТ и КТ для выявления патологических процессов и наличия избытка жидкости.
Дополнительно назначается также ЭХО-КГ, ЭКГ и рентген. Обязательным является анализ крови.
Важно! Диагностика позволяет выявить причину имеющегося патологического процесса.
Ишемия 1 степени у новорожденных
Лечение заболевания и прогноз зависят от степени патологии. У новорожденного может наблюдаться ишемия мозга в одной из степеней:
- первая – легкая;
- вторая – средняя;
- третья – тяжелая.
Каждая форма болезни предполагает особенности симптоматики.
 Несмотря на значительные успехи в лечении ишемии у новорожденных, эффективных средств устранения заболевания до сих пор нет
Несмотря на значительные успехи в лечении ишемии у новорожденных, эффективных средств устранения заболевания до сих пор нет Первая
Легкая степень ишемического поражения у новорожденного имеет признаки, которые можно заметить уже в первую неделю после рождения. При 1 степени у малыша отмечается перевозбужденное или, наоборот, угнетенное состояние. Сон младенца слишком долгий (короткий), он может постоянно капризничать, отказываться от груди и закатываться.
Вторая
Средняя тяжесть течения патологического процесса имеет более интенсивно выраженную симптоматику. При 2 степени ишемии основным признаком являются судороги в течение длительного периода. У малыша также постоянно наблюдается мышечный тонус, имеются симптомы поражения ЦНС.
Третья
Тяжелая степень ишемического заболевания головного мозга предполагает нахождение младенца в критическом состоянии, поэтому больной находится в реанимации. Чаще тяжелая форма диагностируется у недоношенных детей. Все признаки патологии проявляются с максимальной интенсивностью, нарушается функциональность мозговой и сердечной систем.
Внимание! Если ребенок страдает от поражения мозга легкой или средней степени, то своевременное лечение способно полностью устранить последствия болезни, но при тяжелой стадии прогнозы на выздоровление – неблагоприятные.
 Прогноз и последствия ишемии зависят полностью от стадии и тяжести ишемии
Прогноз и последствия ишемии зависят полностью от стадии и тяжести ишемии Ишемия мозга у новорожденных – последствия
Прогноз на лечение при ишемическом расстройстве работы головного мозга полностью зависит от того, какая стадия поражения наблюдается у ребенка. Не менее важную роль играет и правильный подбор терапии.
Прогноз при 1 и 2 степени вполне благоприятный, но это только в случае, если младенец проходит лечение. Однако иногда избежать тяжелых последствий все-таки не удается. В дальнейшем у малыша могут наблюдаться:
- раздражительность;
- нарушение сна;
- боли в голове;
- слабая умственная активность.
При третьей стадии происходит поражение ЦНС, что может отразиться на физическом состоянии ребенка и на его способностях в общем развитии. У недоношенных детей часто впоследствии диагностируется эпилепсия.
Поскольку ишемическое поражение связано с нарушением кровообращения вследствие кислородного голодания головного мозга, то любая задержка в оказании медицинской помощи может сыграть решающую роль. К сожалению, бывают случаи, когда перенесенная ишемия приводит к смертельному исходу.
 Ишемия головного мозга у новорождённого - серьёзное заболевание, которое лечится только при своевременном и правильном лечении
Ишемия головного мозга у новорождённого - серьёзное заболевание, которое лечится только при своевременном и правильном лечении Ишемия головного мозга – лечение новорожденных
При ишемической болезни головы у грудничков, происходит нарушение процесса кровообращения, за счет чего страдают основные функции организма. Целью специалистов становится восстановление работы кровеносной системы и устранение последствий заболевания.
Схема лечения зависит от степени тяжести патологии.
- При легкой степени применяется медикаментозная терапия и массажные процедуры.
- При средней степени, помимо медикаментозного лечения и массажа, проводятся физиотерапевтические процедуры. Восстановление проводится в стационаре.
- При тяжелой степени ребеночек находится в реанимационном отделении. Возможно проведение операции.
Лечение обязательно предполагает только индивидуальный подход. Терапия может продлиться достаточно долго. Помимо этого, много времени займет и реабилитация (не менее года).
Схема терапии
Медикаментозная терапия включает принятие препаратов разных групп:
- общеукрепляющие и мочегонные (только по назначению врача);
- противосудорожные (например, «Фенобарбитал»);
- для улучшения сердечной деятельности («Добутамин», «Допамин» и т. п.).
Группы препаратов, не показанные к применению:
- сосудистые;
- гомеопатические;
- ноотропы;
- успокоительные на растительной основе.
Внимание! Эти препараты часто используются для самолечения. Однако их действие может вызвать ускорение патологического процесса.
Младенцы, пострадавшие от легкой формы ишемии ГМ восстанавливаются довольно быстро. Но средняя и в особенности тяжелая форма имеет мало хороших прогнозов. При тяжелой степени ребенок в большинстве случаев имеет отклонения в дальнейшем развитии.

Образование: Волгоградский государственный медицинский университет Уровень образования: Высшее. Факультет: Лечебный.…



