Med dvema deloma stranskega (glavnega) jedra sta skupini majhnih vegetativnih (parasimpatičnih) celic - pomožno jedro, ki vključuje seznanjeno drobnocelično jedro Yakubovicha, ki inervira neoznačeno (gladko) notranjo mišico zrklo zožitev zenice (sfinkter zenice), zagotavljanje učenčevega odziva na svetlobo in konvergenco ter neparno drobnocelično jedro Perlia, ki se nahaja med jedri Yakubovicha in ki inervira ciliarno mišico (m. ciliaris), ki uravnava konfiguracijo leče, s čimer zagotavlja nastanitev, tj. bližnji vid.
Aksoni živčnih celic parnih in neparnih parasimpatičnih jeder se končajo v ciliarnem vozlišču (ganglion ciliare), katerega celična vlakna segajo do omenjenih očesnih mišic, ki sodelujejo pri izvajanju zenicnega refleksa.
Okolomotorni živec zapusti srednji možgani skozi dno medpeceljne jame (fossa interpeduncularis) na zgornjem robu ponsa in medialno površino stebla možganov ter vstopi v spodnjo površino možganov, kjer prehaja skupaj s trohlearno , abducens in očesni (veja para V) živci skozi zgornjo orbitalno vrzel, pri čemer zapuščajo lobanjsko votlino in inervirajo zgornjih pet zunanjih in dve notranji očesni mišici.
Popolna okvara okulomotornega živca povzroča:
Ptoza zgornje veke (ptoza), ki jo povzroči pareza ali paraliza m. levator palpebrae superioris;
Razhajajoče se škiljenje (strabismus divergens) - zaradi pareze ali paralize m. rectus medialis in prevlada funkcije m. rectus lateralis (VI živec) - zrklo je obrnjeno navzven in navzdol;
Podvojitev v očeh (diplo-pia), opažena pri dvigu zgornje veke in povečanju, ko se zadevni predmet premakne proti drugemu očesu,
Pomanjkanje konvergence zrkla zaradi nezmožnosti gibanja oči navznoter in navzgor;
Motnje nastanitve (zaradi paralize ciliarne mišice) - bolnik ne vidi predmeta iz bližine;
Razširitev zenice (midriaza) zaradi prevlade simpatične inervacije m. dilatatoris pupillae;
Štrlenje zrkla iz orbite (eksoftalmus) zaradi pareze ali paralize zunanjih očesnih mišic ob ohranjanju tonusa m. orbitalis s simpatično inervacijo iz centrum cilio-spinale (Cs-Thi);
Pomanjkanje zenicnega refleksa.
Kršitev zenicnega refleksa je razložena s porazom njegovega refleksnega loka.
Osvetlitev enega očesa povzroči neposredne (zožitev zenice na strani osvetlitve) in prijazne (zožitev zenic nasprotnega očesa) zenicne reakcije.
Študija delovanja okulomotornega živca poteka hkrati s preučevanjem funkcij blokovskega in abducenskega živca. Pri pregledu se ugotovi simetrija palpebralnih razpok, prisotnost ptoze (povešanje zgornje veke), konvergirajoči ali divergentni strabizem. Nato se preveri prisotnost diplopije, gibanja vsakega zrkla posebej (navzgor, navzdol, navznoter in navzven) ter skupni premiki zrkel v teh smereh.
Študij učencev se zmanjša na določanje njihove velikosti, oblike, enakomernosti ter na neposredno in prijazno reakcijo učencev na svetlobo. Ko preučuje neposredno reakcijo zenice na svetlobo, izpraševalec z dlanmi zapre obe očesi subjekta, obrnjen proti svetlobi, in izmenično odmika dlani, gleda, kako se učenec odziva glede na intenzivnost njegove osvetlitve. Pri preučevanju prijazne reakcije se oceni odziv učenca na svetlobo glede na osvetljenost drugega očesa.
Študija reakcije učencev na konvergenco z akomodacijo poteka tako, da predmet izmenično približamo očem, nato pa ga odmaknemo (na ravni nosnega mostu). Ko se približujejo predmetu, na katerem je pogled pritrjen, se zenice zožijo, z razdaljo se razširijo.
Izguba neposredne in prijazne reakcije zenic na svetlobo ob ohranjanju živahne reakcije na akomodacijo s konvergenco se imenuje Argyll Robertsonov sindrom, ki ga opazimo pri hrbtnih tabelah. Pri tej bolezni obstajajo drugi simptomi s strani zenic: njihova neenakomernost (anizokorija), sprememba oblike. V kronični fazi epidemičnega encefalitisa opazimo obratni Argyll Robertsonov sindrom (ohranitev reakcije zenic na svetlobo, vendar oslabitev ali izguba reakcije učencev na konvergenco z akomodacijo).
Pri jedrski leziji so pogosto prizadete le posamezne mišice, kar je razloženo z razpršeno razporeditvijo celičnih skupin in vključenostjo v proces le posameznih.
Blokirni živec, IV (postavka trochlearis) - motor. Njegovo jedro se nahaja v oblogi srednjih možganov na dnu akvadukta srednjih možganov na ravni spodnjih hribov. Aksoni motoričnih celic so usmerjeni hrbtno, mimo vodovoda srednjih možganov, vstopijo v zgornje možgansko jadro, kjer opravijo delni prehod. Ko pusti možgansko deblo za spodnjimi hribi, se korenina trohlearnega živca upogne okoli stebla možganov vzdolž njegove stranske površine, leži na dnu lobanje, nato pa skupaj z okulomotorjem, abducenom in optičnim živcem zapusti lobanjsko votlino skozi zgornjo orbitalno razpoko in vstopi v orbito. Tu inervira edino mišico - vrhunsko poševno mišico, ki obrne zrklo navzven in navzdol.
Izolirana lezija abducenskega živca je redka. V tem primeru obstaja konvergirajoči strabizem (strabismus convergens) in diplopija le pri pogledu navzdol.
Abducens živec, VI (item abducens) - motor. Spada tudi v skupino živcev cerebelopontinskega kota. Njegovo jedro se nahaja na dnu zgornjega trikotnika romboidne jame v spodnjem delu mostu, kjer je notranje koleno obrazni živec, ki se upogne okoli tega jedra, tvori obrazni gomolj. Aksoni motoričnih celic jedra so usmerjeni v ventralno smer in po prehodu skozi celotno debelino mostu zapuščajo možgansko deblo med spodnjim robom mostu in piramidami podolgovata medula... Potem abducenski živec leži na spodnji površini možganov, prehaja blizu kavernoznega sinusa in zapusti lobanjsko votlino skozi zgornjo orbitalno razpoko (skupaj s pari III, IV in zgornjo vejo para V) in vstopi v orbito, kjer inervira pravo stransko mišico, s krčenjem katere se očesno jabolko obrne navzven. Dendriti motoričnih celic jedra so v stiku z vlakni zadnjega vzdolžnega snopa in kortikalno-jedrsko potjo. Pri poškodbi V živca pride do izolirane periferne pareze ali paralize rektusa stranske mišice, ki se kaže z omejitvijo ali nezmožnostjo gibanja
Zhenia zrkla navzven. V takih primerih pride do konvergirajočega strabizma in diplopije, ki se poslabša s pogledom proti prizadetemu živcu. Diplopija daje pacientu velike nevšečnosti. Da bi se temu izognil, poskuša držati glavo obrnjeno na stran, ki je nasprotna prizadeti mišici, ali pa z roko pokriti oči. Dolgotrajen dvojni vid lahko spremljajo omotica, bolečine v zadnjem delu glave in vratu zaradi prisilnega položaja glave.
Pri jedrski leziji patološki proces vključuje tako vlakna obraznega živca, ki se upognejo okoli jedra živca abducensa, kot vlakna piramidnih poti (oddelek "Izmenjujoči sindromi", str. 130).
Innervacija pogleda. Sočasni premiki zrkla so posledica sinhronega krčenja mišic, ki jih inervirajo različni živci. Torej obračanje oči navzgor ali navzdol s hkratnim spuščanjem ali dviganjem vek zahteva krčenje mišic, ki ga inervirata dva okulomotorna ali dva okulomotorna in blokirna živca. Vrtenje zrkel na stran se izvaja zaradi krčenja mišic, ki jih inervira živčni abducens, ki ustreza stranskemu in nasprotnemu okulomotornemu živcu. Takšna sinhronost je možna zaradi obstoja posebnega inervacijskega sistema - zadnjega vzdolžnega snopa, ki med seboj in z drugimi analizatorji povezuje pare III, IV in VI. Njena padajoča vlakna se začnejo v jedru zadnjega vzdolžnega snopa (Darkshevich), ki se nahaja pod dnom ustnega konca akvadukta srednjih možganov. Združujejo jih padajoča vlakna iz stranskega vestibularnega jedra (Deiters). Spuščajoča se vlakna se končajo pri jedrih XI živca in celicah sprednjih rogov vratnega dela hrbtenjače, kar zagotavlja povezavo z gibi glave. Na svoji poti se spuščajoča vlakna približujejo celicam jeder parov III, IV in VI in tako vzpostavijo povezavo med njimi. V drugih vestibularnih jedrih - zgornjih in medialnih - se začnejo vzpenjajoča se vlakna, ki povezujejo jedro VI živca s tistim delom jedra nasprotnega okulomotornega živca, ki inervira medialno mišico rektusa. Jedra zadnjega vzdolžnega snopa povezujejo dele jeder okulomotornih živcev, ki so odgovorni za obračanje oči navzgor in navzdol. To zagotavlja enakomerno gibanje oči.
Inervacijo prostovoljnih gibov oči izvaja skorja. Vlakna, ki povezujejo kortikalno središče pogleda (zadnji deli srednjega čelnega vijuga) z zadnjim vzdolžnim snopom, prehajajo skozi sprednje dele sprednje noge notranje kapsule v bližini kortikalno-jedrne poti in se pošiljajo v sluznico srednji možgani in pons, ki se križata v njegovih sprednjih delih. Končajo se v jedru abducenskega živca (središče možganskega debla pogleda). Vlakna za navpično gibanje oči se približujejo jedru zadnje vzdolžne fascikle, ki je osrednja točka navpičnega pogleda.
Poraz zadnjega vzdolžnega žarka ali središča trupa pogleda povzroči kršitev kombiniranih gibov oči v smeri, ki ustreza leziji (pareza ali paraliza pogleda). Poškodba zadnjih delov srednjega čelnega gyrusa ali poti, ki vodijo od tu do zadnjega vzdolžnega fascikulusa, povzroči parezo ali paralizo pogleda v smeri, nasprotni leziji. Med dražilnimi procesi v skorji navedenih odsekov se pojavijo klonično-tonični krči očesnih mišic in glave v smeri, ki je nasprotna žarišču draženja. Poškodba območja, na katerem se nahajajo jedra zadnje vzdolžne fascikle, povzroči parezo ali paralizo navpičnega pogleda.
Motorna inervacija človeškega vidnega organa se uresničuje s pomočjo parov lobanjskih živcev III, IV, VI in VII, senzoričnega - skozi prvo (postavka phthalmicus) in delno drugo (n.maxillaris) vejo trigeminalni živec(V lobanjski par).
Okulomotorni živec (n.oculomotorius, III lobanjski par) se začne z jedri, ki ležijo na dnu silvijskega vodovoda na ravni sprednjih hribov četverice. So heterogene in so sestavljene iz dveh glavnih stranskih (desno in levo), vključno s petimi skupinami velikih celic (nucl.oculomotorius) in dodatnimi majhnimi celicami (nucl.oculomotorius accessorius)-dvema parnima stranskima (jedro Yakubovich-Edinger-Westphal) in eno neparni (jedro Perlia), ki se nahaja med njima. Dolžina jeder okulomotornega živca v anteroposteriorni smeri je 5-6 mm.
Iz parnih stranskih velikoceličnih jeder so vlakna za tri ravne (zgornje, spodnje in notranje) in eno poševno (spodnjo) okulomotorno mišico, pa tudi za dva dela dvigala zgornje veke. Poleg tega se vlakna, ki inervirajo notranjo in spodnjo ravno, ter spodnje poševne mišice, takoj sekajo.
Vlakna, ki segajo od seznanjenih drobnoceličnih jeder, inervirajo m.sphincter pupillae in iz neparnega jedra - ciliarno mišico.
Skozi vlakna medialnega vzdolžnega snopa so jedra okulomotornega živca povezana z jedri abducenov in trohlearnih živcev, sistemom vestibularnih in slušnih jeder, jedrom obraznega živca in sprednjimi rogovi hrbtenjače. . Zahvaljujoč temu so zagotovljene usklajene refleksne reakcije zrkla, glave, telesa na vse vrste impulzov, zlasti na vestibularne, slušne in vidne impulze. Skozi zgornjo orbitalno razpoko okulomotorni živec vstopi v orbito, kjer je znotraj mišičnega lijaka razdeljen na dve veji - zgornjo in spodnjo. Zgornja tanka veja se nahaja med zgornjo rektusno mišico in mišico, ki dvigne zgornjo veko in jih inervira. Spodnja, večja veja prehaja pod optični živec in je razdeljena na tri veje - zunanjo (od nje gre korenina do ciliarnega vozla in vlakna za spodnjo poševno mišico), srednjo in notranjo (spodnja in notranja rektusna mišica sta inervirana). Spomnimo se, da zgoraj omenjena korenina (radix oculomotoria) nosi vlakna iz pomožnih jeder okulomotornega živca. Inervirajo ciliarno mišico in sfinkter zenice.
Blokirni živec (artikel trochlearis, IV lobanjski par) izhaja iz motornega jedra (dolžina 1,5-2 mm), ki se nahaja na dnu silvijskega vodovodnika tik za jedrom n.oculomotorius. Vlakna, ki segajo od nje, se najprej pojavijo na hrbtni strani možganskega debla, zaradi česar se razlikujejo od drugih lobanjskih živcev. V predelu zgornjega možganskega veluma se popolnoma križajo (decussatio nn.trochlearium). Nadalje se živčni deblo spusti vzdolž stranske površine možganskega debla do njegove osnove, spredaj preide v zunanjo steno kavernoznega sinusa in prodre v orbito skozi zgornjo orbitalno razpoko stransko od mišičnega lijaka. Innervira zgornjo poševno mišico.
Abducens živec (n.abducens, VI lobanjski par) izhaja iz jedra, ki se nahaja v mostičku varolija na dnu romboidne jame. Pojavi se na dnu možganov s steblom na zadnjem robu mostu, med njim in piramido podolgovate medule. Prehaja skozi kavernozni sinus, kjer se nahaja blizu njegove zunanje stene. Prejema tudi veje iz notranjega zaspanega pleksusa. Zapušča lobanjsko votlino skozi zgornjo orbitalno razpoko, ki se nahaja znotraj mišičnega lijaka med dvema vejama okulomotornega živca. Innervira zunanjo rektusno mišico očesa.
Obrazni živec (n.facialis, n. Intermedio-facialis, VII lobanjski par) ima mešano sestavo, tj. vključuje ne le motorna, ampak tudi čutna, okusna in sekretorna vlakna, ki strogo gledano spadajo v vmesni živec (n.intermedius Wrisbergi). Slednji od zunaj tesno meji na obrazni živec na dnu možganov in je tako rekoč njegov zadnji koren.
Motorno jedro živca (dolžine 2-6 mm) se nahaja v spodnjem delu pons varoli na dnu IV prekata. Vlakna, ki odhajajo od njega, izhajajo v obliki korenine do baze možganov v cerebelopontinskem kotu. Nato obrazni živec skupaj z vmesnim vstopi skozi notranjo slušno odprtino v obrazni kanal (canalis facialis) temporalna kost... Tu se združijo v skupno deblo in naredijo dva zavoja vzdolž ovinkov kanala, da tvorita koleno (geniculum n.facialis) in kolensko vozlišče (gangl.geniculi). Nadalje obrazni živec brez prekinitve v tem vozlišču zapusti omenjeni kanal skozi for.stylomastoideum in z enim samim deblom prodre v parotidno žlezo slinavko. Tu je razdeljen na dve veji - zgornjo in spodnjo. Oba dajeta številne veje, ki tvorijo pleksus - plexus parotideus. Od nje do obraznih mišic se odmikajo živčni debla, vključno s krožno mišico očesa, ki se inervira.
Kar zadeva vmesni živec, vsebuje sekretorna vlakna za solzno žlezo. Odhajajo iz solznega jedra, ki se nahaja v možganskem deblu, in skozi gangl.geniculi vstopajo v velik kamniti živec (n.petrosus major). Ta, ki zapusti obrazni kanal, gre skozi raztrgano odprtino (za lacerum) na zunanjo površino temporalne kosti do zadnjega konca canalis pterygoldeiil (Vidii). Tu se poveže z globokim kamnitim živcem (n.petrosus profundus), ki odstopa od simpatičnega pleksusa okoli a.carotis interna. Ko sta vstopila v zgoraj omenjeni kanal, se oba živca združita v en trup, imenovan element canalis pterygoidei (Vidii). Slednji nato vstopi v zadnji pol pterigopalatinskega vozlišča (gangl.pterygopalatinum). Drugi nevron obravnavane poti se začne iz njegovih celic. Njegova vlakna vstopijo najprej v drugo vejo trigeminalnega živca (n.maxillaris), od katere se nato ločijo skupaj z n.zygomaticus. Nadalje, kot del njene veje (n.zygomaticotemporalis), anastomozirano z solznim živcem (n.lacrimalis), končno dosežejo solzno žlezo. Kar se tiče aferentne poti glavne solzne žleze, se začne s konjunktivno in nosno vejo trigeminalnega živca. Obstajajo še druga področja refleksne stimulacije proizvodnje solz - mrežnica, sprednji čelni reženj možganov, bazalni ganglij, talamus, hipotalamus in cervikalni simpatični ganglij.
Stopnjo obstoječe poškodbe obraznega živca je mogoče določiti s stanjem izločanja solz. Ko ni moten, je fokus pod gangl.geniculi in obratno.
Trigeminalni živec (element trigeminus, V lobanjski par) je mešano, tj. vsebuje senzorična, motorna, parasimpatična in simpatična vlakna. Razlikujejo se: jedra (tri občutljiva - hrbtenjača, most, srednji možgani in en motor), senzorične in motorične korenine, pa tudi trigeminalno vozlišče (na občutljivem korenu) s tremi vejami - n. Ophthalmicus, n. m, mil. in je in u. mandibularis.
Senzorična živčna vlakna se začnejo iz bipolarnih celic močnega trigeminalnega ganglija (gangl. Trigeminal) širokega 14-29 mm in dolgega 5-10 mm. Njihovi aksoni tvorijo osrednje in obrobne veje. Prvi iz nje izstopijo z enim močnim občutljivim koreninom, ki nato vstopi v spodnjo površino brachia pontis in z dvema vejama (padajočo in naraščajočo) doseže občutljiva jedra. Spuščajoča se vlakna, ki prenašajo impulze bolečine in temperaturne občutljivosti, se končajo v jedru hrbteničnega trakta (nucl. Spinalis), naraščajoči vodniki taktilne in mišično -sklepne občutljivosti - v mostu (nucl. Pontinus) in deloma v nucl. spinalis in nucl. mesencephalicus.
INERVACIJA OČI
Živčni sistem očesa predstavljajo vse vrste inervacije: občutljiva, simpatična in motorična. Preden prodrejo v zrklo, sprednje ciliarne arterije oddajajo številne veje, ki tvorijo obrobno zankasto mrežo okoli roženice. Sprednje ciliarne arterije oddajajo tudi veje, ki oskrbujejo veznico, ki meji na limbus (sprednje konjunktivne žile).
Nosni živec oddaja vejo do ciliarnega vozlišča, druga vlakna so dolgi ciliarni živci. Brez prekinitve v ciliarnem vozlišču 3-4 ciliarnih živcev prebodejo očesno jabolko okoli optičnega živca in dosežejo ciliarno telo vzdolž suprahoroidalnega prostora, kjer tvorijo gosto pleksus. Od slednjega živčne veje prodrejo v roženico.
Poleg dolgih ciliarnih živcev na isto območje vstopajo v očesno jabolko tudi kratki ciliarni živci, ki izvirajo iz ciliarnega vozla. Ciliarno vozlišče je periferno živčni ganglij in ima velikost približno 2 mm. Nahaja se v orbiti na zunanji strani vidnega živca, 8-10 mm od zadnjega očesnega pola.
Ganglion poleg nosnih vlaken vključuje tudi parasimpatična vlakna iz pleksusa notranje karotidne arterije.
Kratki ciliarni živci (4-6), ki vstopajo v zrklo, oskrbujejo vsa očesna tkiva s senzoričnimi, motoričnimi in simpatičnimi vlakni.
Simpatična živčna vlakna, ki inervirajo razširjevalnico zenice, vstopijo v oko kot del kratkih ciliarnih živcev, vendar se med ciliarnim vozliščem in očesnim jabolkom pridružijo ne vstopijo v ciliarno vozlišče.
V orbiti so simpatična vlakna iz pleksusa notranje karotidne arterije, ki ne vstopijo v ciliarno vozlišče, pritrjena na dolgi in kratki ciliarni živec. Ciliarni živci vstopijo v očesno jabolko v bližini optičnega živca. Kratki ciliarni živci, ki prihajajo iz ciliarnega vozlišča v količini 4-6, se po prehodu skozi beločnico povečajo na 20-30 živčnih deblov, ki so porazdeljeni predvsem v žilnem traktu, v žilnici pa ni senzoričnih živcev in simpatičnih vlaken ki se pridružijo v orbiti, inervirajo razširitveno lupino šarenice. Zato se pri patoloških procesih v eni od membran, na primer v roženici, opazijo spremembe tako v šarenici kot v ciliarnem telesu. Tako gre glavni del živčnih vlaken v oko iz ciliarnega vozla, ki se nahaja 7-10 mm od zadnjega pola očesnega jabolka in meji na optični živec.
Ciliarno vozlišče vključuje tri korenine: občutljive (iz nosnega živca - veje trigeminalnega živca); motorična (tvorijo jo parasimpatična vlakna, ki prehajajo skozi okulomotorni živec) in simpatična. Štiri do šest kratkih ciliarnih živcev, ki izhajajo iz ciliarnega vozlišča, se razcepi v nadaljnjih 20-30 vej, ki so usmerjene vzdolž vseh struktur zrkla. Spremljajo jih simpatična vlakna iz zgornjega vratnega simpatičnega ganglija, ki ne vstopijo v ciliarno vozlišče in inervirajo mišico, ki širi zenico. Poleg tega v očesno jabolko preidejo tudi 3-4 dolgi ciliarni živci (veje nosnega ciliarnega živca), ki zaobidejo ciliarno vozlišče.
Motorna in senzorična inervacija očesa in njegovih pomožnih organov. Motorna inervacija človeškega vidnega organa se realizira s pomočjo parov lobanjskih živcev III, IV, VI, VII, senzoričnega - skozi prvo in delno drugo vejo trigeminalnega živca (V par lobanjskih živcev ).
Okularni motor (tretji par lobanjskih živcev) se začne iz jeder, ki ležijo na dnu silvijskega vodovodnika na ravni sprednjih hribov četverice. Ta jedra so heterogena in so sestavljena iz dveh glavnih stranskih (desno in levo), vključno s petimi skupinami velikih celic, in dodatnimi majhnimi celicami - dvema parnima stranskima (jedro Yakubovich - Edinger - Westphal) in eno neparno (jedro Perlia), ki se nahajata med njima . Dolžina jeder okulomotornega živca v anteroposteriorni smeri je 5 mm.
Iz parnih stranskih velikoceličnih jeder so vlakna za tri ravne (zgornje, notranje in spodnje) in spodnje poševne okulomotorne mišice, pa tudi za dva dela mišice, ki dvigne zgornjo veko, in vlakna, ki inervirajo notranjo in spodnje ravne ter spodnje poševne mišice se takoj prekrivajo.
Vlakna, ki segajo od seznanjenih drobnoceličnih jeder skozi ciliarno vozlišče, inervirajo mišico zapiralko zenice in tista, ki segajo od neparnega jedra - ciliarno mišico. Skozi vlakna medialnega vzdolžnega snopa so jedra okulomotornega živca povezana z jedri trohlearnega in abducentnega živca, sistemom vestibularnega in slušnega jedra, jedrom obraznega živca in sprednjimi rogovi hrbtenjače. . Zahvaljujoč temu so zagotovljene reakcije zrkla, glave, telesa na vse vrste impulzov, zlasti na vestibularne, slušne in vidne impulze.
Skozi zgornjo orbitalno razpoko okulomotorni živec vstopi v orbito, kjer je znotraj mišičnega lijaka razdeljen na dve veji - zgornjo in spodnjo. Zgornja tanka veja se nahaja med zgornjo mišico in mišico, ki dvigne zgornjo veko in jih inervira. Spodnja, večja veja prehaja pod optični živec in je razdeljena na tri veje - zunanjo (od nje gre korenina do ciliarnega vozla in vlakna za spodnjo poševno mišico), srednjo in notranjo (spodnja in notranja rektusna mišica sta inervirana). Koren nosi vlakna iz pomožnih jeder okulomotornega živca. Inervirajo ciliarno mišico in sfinkter zenice.
Blokirni živec (četrti par lobanjskih živcev) se začne iz motornega jedra (dolžina 1,5–2 mm), ki se nahaja na dnu silvijskega vodovodnika tik za jedrom okulomotornega živca. Prodira v orbito skozi zgornjo orbitalno razpoko stransko od mišičnega lijaka. Inervira zgornjo poševno mišico.
Abducens živec (šesti par lobanjskih živcev) se začne iz jedra, ki se nahaja v pons varoli na dnu romboidne jame. Zapušča lobanjsko votlino skozi zgornjo orbitalno razpoko, ki se nahaja znotraj mišičnega lijaka med dvema vejama okulomotornega živca. Innervira zunanjo rektusno mišico očesa.
Obrazni živec (sedmi par lobanjskih živcev) ima mešano sestavo, torej ne vključuje le motoričnih, temveč tudi senzorična, okusna in sekretorna vlakna, ki pripadajo vmesnemu živcu. Slednji od zunaj tesno meji na obrazni živec na dnu možganov in je njegov zadnji koren.
Motorno jedro živca (dolžine 2–6 mm) se nahaja v spodnjem delu pons varoli na dnu četrtega prekata. Vlakna, ki odhajajo od njega, izhajajo v obliki korenine do baze možganov v cerebelopontinskem kotu. Nato obrazni živec skupaj z vmesnim vstopi v obrazni kanal temporalne kosti. Tu se združijo v skupno deblo, ki dodatno prodre v parotidno žlezo slinavko in se razdeli na dve veji, ki tvorita parotidni pleksus. Živčni debla segajo od njega do obraznih mišic, vključno s krožno mišico očesa.
Vmesni živec vsebuje sekretorna vlakna za solzno žlezo, ki se nahajajo v možganskem deblu, in skozi kolensko vozlišče vstopijo v veliki petrosalni živec. Aferentna pot za glavne in pomožne solzne žleze se začne s konjunktivno in nosno vejo trigeminalnega živca. Obstajajo še druga področja refleksne stimulacije proizvodnje solz - mrežnica, sprednji čelni reženj možganov, bazalni ganglij, talamus, hipotalamus in cervikalni simpatični ganglij.
Stopnjo poškodbe obraznega živca je mogoče določiti s stanjem izločanja solzne tekočine. Ko ni zlomljen, je fokus pod kolenskim vozliščem in obratno.
Trigeminalni živec (peti par lobanjskih živcev) je mešan, torej vsebuje senzorična, motorna, parasimpatična in simpatična vlakna. Vsebuje jedra (tri občutljive - hrbtenjača, most, srednji možgani - in en motor), senzorične in motorične korenine ter trigeminalno vozlišče (na senzorični korenini).
Senzorična živčna vlakna se začnejo iz bipolarnih celic močnega trigeminalnega ganglija, širokih 14–29 mm in dolgih 5-10 mm.
Trigeminalni aksoni tvorijo tri glavne veje trigeminalnega živca. Vsak od njih je povezan z določenimi živčnimi vozli: optični živec- s cilijarnimi, čeljustnimi - s pterigopalatinskim in mandibularnim - z ušesnim, podmandibularnim in podjezičnim.
Prva veja trigeminalnega živca, ki je najtanjša (2-3 mm), zapusti lobanjsko votlino skozi orbitalno razpoko. Ko se mu približamo, se živec razdeli na tri glavne veje: n. nasociliaris, n. frontalis, n. lacrimalis.
Nazociliarni živec, ki se nahaja znotraj mišičnega lijaka orbite, je razdeljen na dolge ciliarne etmoidne in nosne veje, poleg tega pa daje korenino ciliarnemu vozlišču.
Dolgi ciliarni živci v obliki 3-4 tankih deblov so usmerjeni na zadnji očesni pol, perforirajo beločnico v obodu optičnega živca in vzdolž suprahoroidalnega prostora so usmerjeni spredaj skupaj s kratkimi ciliarnimi živci, ki segajo od ciliarnega telesa in vzdolž obseg roženice. Veje teh pleksusov zagotavljajo občutljivo in trofično inervacijo ustreznih struktur očesa in perilimbalne veznice. Preostanek prejema občutljivo inervacijo iz palpebralnih vej trigeminalnega živca.
Na poti do očesa se simpatična živčna vlakna iz pleksusa notranje karotidne arterije pridružijo dolgim ciliarnim živcem, ki inervirajo razširjevalnico zenic.
Od ciliarnega vozlišča odhajajo kratki ciliarni živci (4-6), katerih celice so preko senzoričnih, motoričnih in simpatičnih korenin povezane z vlakni ustreznih živcev. Nahaja se na razdalji 18–20 mm za zadnjim očesnim polom pod zunanjo rektusno mišico, ki v tem območju meji na površino optičnega živca.
Tako kot dolgi ciliarni živci se tudi kratki približujejo zadnjemu očesnemu polu, perforirajo beločnico po obodu optičnega živca in se v številu (do 20-30) povečujejo, sodelujejo pri inervaciji očesnih tkiv, predvsem njeno žilnico.
Dolgi in kratki ciliarni živci so vir senzorične (roženica, šarenica, ciliarno telo), vazomotorne in trofične inervacije.
Končna veja nazociliarnega živca je subklavijski živec, ki inervira kožo na področju korenine nosu, notranjega kota vek in ustreznih delov veznice.
Čelni živec, ki je največja veja optičnega živca, po vstopu v orbito oddaja dve veliki veji - supraorbitalni živec z medialno in stransko vejo ter suprablok živca. Prva od njih, ki je perforirala tarzoorbitalno fascijo, prehaja skozi nazofaringealno odprtino čelne kosti do kože čela, druga pa zapusti orbito pri notranji vezi. Na splošno čelni živec zagotavlja senzorično inervacijo na srednjem delu zgornje veke, vključno s konjunktivo, in na čelu.
Solzni živec, ki vstopi v orbito, gre spredaj čez zunanjo rektusno mišico očesa in je razdeljen na dve veji - zgornjo (večjo) in spodnjo. Zgornja veja, ki je nadaljevanje glavnega živca, oddaja veje na solzno žlezo in veznico. Nekateri med njimi po prehodu skozi žlezo perforirajo tarsoorbitalno fascijo in inervirajo kožo v zunanjem kotu očesa, vključno z zgornjo veko.
Majhna spodnja veja solznega živca anastomozira z zigomatično vejo zigomatičnega živca, ki nosi sekretorna vlakna za solzno žlezo.
Druga veja trigeminalnega živca sodeluje pri senzorični inervaciji le pomožnih očesnih organov skozi dve veji - zigomatični in infraorbitalni živec. Oba živca sta ločena od glavnega debla v pterygopalatinski jami in prodreta v orbitalno votlino skozi spodnjo orbitalno razpoko.
Infraorbitalni živec, ki vstopi v orbito, preide vzdolž utora njegove spodnje stene in gre skozi infraorbitalni kanal na sprednjo površino. Inervira osrednji del spodnje veke, kožo kril nosu in sluznico njegovega preddverja ter sluznico zgornje ustnice, zgornje dlesni, alveolarne vdolbine in poleg tega zgornjo zobovje .
Žigomatični živec v votlini orbite je razdeljen na dve veji: zigomatično in zigomatično. Ko so prešli skozi ustrezne kanale v zigomatični kosti, inervirajo kožo stranskega dela čela in majhno cono zigomatične regije.
Iz knjige Očesne bolezni: zapiski s predavanj Avtor Lev Vadimovič Šilnikov Iz knjige Priročnik reševalca Avtor Galina Yurievna Lazareva Iz knjige Priročnik nujno oskrbo Avtor Elena Yurievna Khramova Avtor Vera Podkolzina Iz knjige Oculist's Handbook Avtor Vera Podkolzina Iz knjige Oculist's Handbook Avtor Vera Podkolzina Iz knjige Oculist's Handbook Avtor Vera Podkolzina Iz knjige Oculist's Handbook Avtor Vera Podkolzina Iz knjige Oculist's Handbook Avtor Vera Podkolzina Iz knjige Oculist's Handbook Avtor Vera Podkolzina Iz knjige Prva skrb za zdravje za otroke. Vodnik za vso družino avtorica Nina Bashkirova Iz knjige Bolezni oči Avtor avtor neznan Iz knjige Bolezni oči Avtor avtor neznan Iz knjige Homeopatsko zdravljenje mačk in psov avtor Don Hamilton Iz knjige 100% vizija. Zdravljenje, okrevanje, preprečevanje Avtor Svetlana Valerievna Dubrovskaya Iz knjige Zdravljenje očesnih bolezni + tečaj medicinske gimnastike Avtor Sergej Pavlovič KashinŽivčni sistem očesa predstavljajo vse vrste inervacije: občutljiva, simpatična in motorična. Preden prodrejo v zrklo, sprednje ciliarne arterije oddajajo številne veje, ki tvorijo obrobno zankasto mrežo okoli roženice. Sprednje ciliarne arterije oddajajo tudi veje, ki oskrbujejo veznico, ki meji na limbus (sprednje konjunktivne žile).
Nosni živec oddaja vejo do ciliarnega vozlišča, druga vlakna so dolgi ciliarni živci. Brez prekinitve v ciliarnem vozlišču 3-4 ciliarnih živcev prebodejo očesno jabolko okoli optičnega živca in dosežejo ciliarno telo vzdolž suprahoroidalnega prostora, kjer tvorijo gosto pleksus. Od slednjega živčne veje prodrejo v roženico.
Poleg dolgih ciliarnih živcev na isto območje vstopajo v očesno jabolko tudi kratki ciliarni živci, ki izvirajo iz ciliarnega vozla. Ciliarno vozlišče je ganglij perifernega živca in ima velikost približno 2 mm. Nahaja se v orbiti na zunanji strani vidnega živca, 8-10 mm od zadnjega očesnega pola.
Ganglion poleg nosnih vlaken vključuje tudi parasimpatična vlakna iz pleksusa notranje karotidne arterije.
Kratki ciliarni živci (4-6), ki vstopajo v zrklo, oskrbujejo vsa očesna tkiva s senzoričnimi, motoričnimi in simpatičnimi vlakni.
Simpatična živčna vlakna, ki inervirajo razširjevalnico zenice, vstopijo v oko kot del kratkih ciliarnih živcev, vendar se med ciliarnim vozliščem in očesnim jabolkom pridružijo ne vstopijo v ciliarno vozlišče.
V orbiti so simpatična vlakna iz pleksusa notranje karotidne arterije, ki ne vstopijo v ciliarno vozlišče, pritrjena na dolgi in kratki ciliarni živec. Ciliarni živci vstopijo v očesno jabolko v bližini optičnega živca. Kratki ciliarni živci, ki prihajajo iz ciliarnega vozlišča v količini 4-6, se po prehodu skozi beločnico povečajo na 20-30 živčnih deblov, ki so porazdeljeni predvsem v žilnem traktu, v žilnici pa ni senzoričnih živcev in simpatičnih vlaken ki se pridružijo v orbiti, inervirajo razširitveno lupino šarenice. Zato se pri patoloških procesih v eni od membran, na primer v roženici, opazijo spremembe tako v šarenici kot v ciliarnem telesu. Tako gre glavni del živčnih vlaken v oko iz ciliarnega vozla, ki se nahaja 7-10 mm od zadnjega pola očesnega jabolka in meji na optični živec.
Ciliarno vozlišče vključuje tri korenine: občutljive (iz nosnega živca - veje trigeminalnega živca); motorična (tvorijo jo parasimpatična vlakna, ki prehajajo skozi okulomotorni živec) in simpatična. Štiri do šest kratkih ciliarnih živcev, ki izhajajo iz ciliarnega vozlišča, se razcepi v nadaljnjih 20-30 vej, ki so usmerjene vzdolž vseh struktur zrkla. Spremljajo jih simpatična vlakna iz zgornjega vratnega simpatičnega ganglija, ki ne vstopijo v ciliarno vozlišče in inervirajo mišico, ki širi zenico. Poleg tega v očesno jabolko preidejo tudi 3-4 dolgi ciliarni živci (veje nosnega ciliarnega živca), ki zaobidejo ciliarno vozlišče.
Motorna in senzorična inervacija očesa in njegovih pomožnih organov. Motorna inervacija človeškega vidnega organa se uresničuje s pomočjo parov lobanjskih živcev III, IV, VI, VII, senzoričnega - skozi prvo in delno drugo vejo trigeminalnega živca (V par lobanjskih živcev ).
Okularni motor (tretji par lobanjskih živcev) se začne iz jeder, ki ležijo na dnu silvijskega vodovodnika na ravni sprednjih hribov četverice. Ta jedra so heterogena in so sestavljena iz dveh glavnih stranskih (desno in levo), vključno s petimi skupinami velikih celic, in dodatnimi majhnimi celicami - dvema parnima stranskima (jedro Yakubovich - Edinger - Westphal) in eno neparno (jedro Perlia), ki se nahajata med njima . Dolžina jeder okulomotornega živca v anteroposteriorni smeri je 5 mm.
Iz parnih stranskih velikoceličnih jeder so vlakna za tri ravne (zgornje, notranje in spodnje) in spodnje poševne okulomotorne mišice, pa tudi za dva dela mišice, ki dvigne zgornjo veko, in vlakna, ki inervirajo notranjo in spodnje ravne ter spodnje poševne mišice se takoj prekrivajo.
Vlakna, ki segajo od seznanjenih drobnoceličnih jeder skozi ciliarno vozlišče, inervirajo mišico zapiralko zenice in tista, ki segajo od neparnega jedra - ciliarno mišico. Skozi vlakna medialnega vzdolžnega snopa so jedra okulomotornega živca povezana z jedri trohlearnega in abducentnega živca, sistemom vestibularnega in slušnega jedra, jedrom obraznega živca in sprednjimi rogovi hrbtenjače. . Zahvaljujoč temu so zagotovljene reakcije zrkla, glave, telesa na vse vrste impulzov, zlasti na vestibularne, slušne in vidne impulze.
Skozi zgornjo orbitalno razpoko okulomotorni živec vstopi v orbito, kjer je znotraj mišičnega lijaka razdeljen na dve veji - zgornjo in spodnjo. Zgornja tanka veja se nahaja med zgornjo mišico in mišico, ki dvigne zgornjo veko in jih inervira. Spodnja, večja veja prehaja pod optični živec in je razdeljena na tri veje - zunanjo (od nje gre korenina do ciliarnega vozla in vlakna za spodnjo poševno mišico), srednjo in notranjo (spodnja in notranja rektusna mišica sta inervirana). Koren nosi vlakna iz pomožnih jeder okulomotornega živca. Inervirajo ciliarno mišico in sfinkter zenice.
Blokirni živec (četrti par lobanjskih živcev) se začne iz motornega jedra (dolžina 1,5–2 mm), ki se nahaja na dnu silvijskega vodovodnika tik za jedrom okulomotornega živca. Prodira v orbito skozi zgornjo orbitalno razpoko stransko od mišičnega lijaka. Inervira zgornjo poševno mišico.
Abducens živec (šesti par lobanjskih živcev) se začne iz jedra, ki se nahaja v pons varoli na dnu romboidne jame. Zapušča lobanjsko votlino skozi zgornjo orbitalno razpoko, ki se nahaja znotraj mišičnega lijaka med dvema vejama okulomotornega živca. Innervira zunanjo rektusno mišico očesa.
Obrazni živec (sedmi par lobanjskih živcev) ima mešano sestavo, torej ne vključuje le motoričnih, temveč tudi senzorična, okusna in sekretorna vlakna, ki pripadajo vmesnemu živcu. Slednji od zunaj tesno meji na obrazni živec na dnu možganov in je njegov zadnji koren.
Motorno jedro živca (dolžine 2–6 mm) se nahaja v spodnjem delu pons varoli na dnu četrtega prekata. Vlakna, ki odhajajo od njega, izhajajo v obliki korenine do baze možganov v cerebelopontinskem kotu. Nato obrazni živec skupaj z vmesnim vstopi v obrazni kanal temporalne kosti. Tu se združijo v skupno deblo, ki dodatno prodre v parotidno žlezo slinavko in se razdeli na dve veji, ki tvorita parotidni pleksus. Živčni debla segajo od njega do obraznih mišic, vključno s krožno mišico očesa.
Vmesni živec vsebuje sekretorna vlakna za solzno žlezo, ki se nahajajo v možganskem deblu, in skozi kolensko vozlišče vstopijo v veliki petrosalni živec. Aferentna pot za glavne in pomožne solzne žleze se začne s konjunktivno in nosno vejo trigeminalnega živca. Obstajajo še druga področja refleksne stimulacije proizvodnje solz - mrežnica, sprednji čelni reženj možganov, bazalni ganglij, talamus, hipotalamus in cervikalni simpatični ganglij.
Stopnjo poškodbe obraznega živca je mogoče določiti s stanjem izločanja solzne tekočine. Ko ni zlomljen, je fokus pod kolenskim vozliščem in obratno.
Trigeminalni živec (peti par lobanjskih živcev) je mešan, torej vsebuje senzorična, motorna, parasimpatična in simpatična vlakna. Vsebuje jedra (tri občutljive - hrbtenjača, most, srednji možgani - in en motor), senzorične in motorične korenine ter trigeminalno vozlišče (na senzorični korenini).
Senzorična živčna vlakna se začnejo iz bipolarnih celic močnega trigeminalnega ganglija, širokih 14–29 mm in dolgih 5-10 mm.
Trigeminalni aksoni tvorijo tri glavne veje trigeminalnega živca. Vsako od njih je povezano z določenimi živčnimi vozlišči: optični živec - s cilijarnim, čeljustno - s pterigopalatino in mandibularno - z ušesom, submandibularno in podjezično.
Prva veja trigeminalnega živca, ki je najtanjša (2-3 mm), zapusti lobanjsko votlino skozi orbitalno razpoko. Ko se mu približamo, se živec razdeli na tri glavne veje: n. nasociliaris, n. frontalis, n. lacrimalis.
Nazociliarni živec, ki se nahaja znotraj mišičnega lijaka orbite, je razdeljen na dolge ciliarne etmoidne in nosne veje, poleg tega pa daje korenino ciliarnemu vozlišču.
Dolgi ciliarni živci v obliki 3-4 tankih deblov so usmerjeni na zadnji očesni pol, perforirajo beločnico v obodu optičnega živca in vzdolž suprahoroidalnega prostora so usmerjeni spredaj skupaj s kratkimi ciliarnimi živci, ki segajo od ciliarnega telesa in vzdolž obseg roženice. Veje teh pleksusov zagotavljajo občutljivo in trofično inervacijo ustreznih struktur očesa in perilimbalne veznice. Preostanek prejema občutljivo inervacijo iz palpebralnih vej trigeminalnega živca.
Na poti do očesa se simpatična živčna vlakna iz pleksusa notranje karotidne arterije pridružijo dolgim ciliarnim živcem, ki inervirajo razširjevalnico zenic.
Od ciliarnega vozlišča odhajajo kratki ciliarni živci (4-6), katerih celice so preko senzoričnih, motoričnih in simpatičnih korenin povezane z vlakni ustreznih živcev. Nahaja se na razdalji 18–20 mm za zadnjim očesnim polom pod zunanjo rektusno mišico, ki v tem območju meji na površino optičnega živca.
Tako kot dolgi ciliarni živci se tudi kratki približujejo zadnjemu očesnemu polu, perforirajo beločnico po obodu optičnega živca in se v številu (do 20-30) povečujejo, sodelujejo pri inervaciji očesnih tkiv, predvsem njeno žilnico.
Dolgi in kratki ciliarni živci so vir senzorične (roženica, šarenica, ciliarno telo), vazomotorne in trofične inervacije.
Končna veja nazociliarnega živca je subklavijski živec, ki inervira kožo na področju korenine nosu, notranjega kota vek in ustreznih delov veznice.
Čelni živec, ki je največja veja optičnega živca, po vstopu v orbito oddaja dve veliki veji - supraorbitalni živec z medialno in stransko vejo ter suprablok živca. Prva od njih, ki je perforirala tarzoorbitalno fascijo, prehaja skozi nazofaringealno odprtino čelne kosti do kože čela, druga pa zapusti orbito pri notranji vezi. Na splošno čelni živec zagotavlja senzorično inervacijo na srednjem delu zgornje veke, vključno s konjunktivo, in na čelu.
Solzni živec, ki vstopi v orbito, gre spredaj čez zunanjo rektusno mišico očesa in je razdeljen na dve veji - zgornjo (večjo) in spodnjo. Zgornja veja, ki je nadaljevanje glavnega živca, oddaja veje na solzno žlezo in veznico. Nekateri med njimi po prehodu skozi žlezo perforirajo tarsoorbitalno fascijo in inervirajo kožo v zunanjem kotu očesa, vključno z zgornjo veko.
Majhna spodnja veja solznega živca anastomozira z zigomatično vejo zigomatičnega živca, ki nosi sekretorna vlakna za solzno žlezo.
Druga veja trigeminalnega živca sodeluje pri senzorični inervaciji le pomožnih očesnih organov skozi dve veji - zigomatični in infraorbitalni živec. Oba živca sta ločena od glavnega debla v pterygopalatinski jami in prodreta v orbitalno votlino skozi spodnjo orbitalno razpoko.
Infraorbitalni živec, ki vstopi v orbito, preide vzdolž utora njegove spodnje stene in gre skozi infraorbitalni kanal na sprednjo površino. Inervira osrednji del spodnje veke, kožo kril nosu in sluznico njegovega preddverja ter sluznico zgornje ustnice, zgornje dlesni, alveolarne vdolbine in poleg tega zgornjo zobovje .
Žigomatični živec v votlini orbite je razdeljen na dve veji: zigomatično in zigomatično. Ko so prešli skozi ustrezne kanale v zigomatični kosti, inervirajo kožo stranskega dela čela in majhno cono zigomatične regije.
Vrste regionalne anestezije v oftalmološki kirurgiji:
Peribulbarni blok
Retrobulbarni blok
Trenutno najbolj priljubljena tehnika je peribulbarni blok. V mnogih očeh je v veliki meri nadomestil retrobulbarni blok in splošno anestezijo.
Priprava
1. V nujnih primerih se vstavi intravenska kanila za stalen venski dostop.
2. Konjunktivno vrečko anesteziramo z 1% ametokaina. V vsako oko se injicirajo tri kapljice, postopek se ponovi trikrat z razmikom 1 minute.
3. Vzemite 10 -ml brizgo s 5 ml 0,75% bupivakaina, pomešanega s 5 ml 2% lidokaina z 1: 200.000 epinefrina.
4. Dodajte 75 enot hialuronidaze, da izboljšate difuzijo anestetične mešanice v orbito, kar vodi v hitrejši razvoj anestezije in jo podaljša.
5. Na brizgo pritrdite iglo 25 G dolžine 2,5 cm.
6. Pacienta položijo na hrbet in ga prosijo, naj pogleda naravnost navzgor v fiksno točko na stropu, tako da so oči v nevtralnem položaju.
Blokiranje izvajanja
Običajno sta potrebni dve transkonjunktivni peribulbarni injekciji.
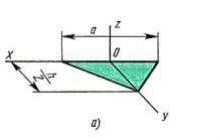
Spodnja stranska injekcija (sl. 3, 4). Spodnja veka se umakne navzdol in igla se postavi na sredino med stranskim kantusom in stranskim limbusom. Injekcija ni boleča, ker se izvaja skozi predhodno anestezirano veznico. Iglo lahko vstavite tudi neposredno skozi kožo. Igla napreduje v sagitalni ravnini, vzporedno z dnom orbite in prehaja pod zrklo. Ni potrebe po pretiranem pritisku, kot npr igla prosto teče brez kakršnega koli upora.
Ko mislite, da je igla prešla ekvator zrkla, se smer spremeni medialno (20 °) in lobanjsko (10 ° navzgor), da se izognete koščeni meji orbite. Napredujte iglo, dokler se njen konus (tj. 2,5 cm) ne nahaja na ravni šarenice. Po kontrolni aspiraciji se počasi injicira 5 ml raztopine. Ne bi smelo biti velikega upora. Če obstaja upor, je lahko konica igle v eni od zunanjih očesnih mišic in njen položaj je treba nekoliko spremeniti. Med injiciranjem se lahko spodnja veka napolni z anestetikom in pojavi se lahko nekaj otekline veznice.
5 minut po tej injekciji nekateri bolniki razvijejo ustrezno anestezijo in akinezijo, večina pa potrebuje drugo injekcijo.

Medialna injekcija (slika 5). Ista igla se vstavi skozi veznico v nosnem delu in se vodi naravnost nazaj vzporedno z medialno steno orbite pod rahlim lobanjskim kotom 20 °, dokler konus igle ne doseže ravni šarenice. Ko igla prehaja skozi gosto medialno vez, bo morda potreben rahel pritisk, kar lahko povzroči, da se oko za nekaj časa medialno odvzame.
Po kontrolni aspiraciji se injicira 5 ml navedene raztopine anestetika. Nato se oko zapre in veke pritrdijo z ometom. Na vrh položimo kos gaze in pritisnemo z McIntyrejevim okulopresorjem 30 mm Hg. Če ni okulopresorja, nežno pritisnite s prsti ene roke. To je potrebno za zmanjšanje očesnega tlaka (IOP) z omejevanjem nastajanja očesne tekočine in povečanjem njene reabsorpcije.
Običajno se blok oceni 10 minut po izvedbi.
Znaki uspešnega bloka so:
Ptoza (povešanje veke z nezmožnostjo odpiranja oči)
Pomanjkanje gibanja ali minimalno gibanje zrkla v vseh smereh (akinezija)
bolečine med injiciranjem, nenadna izguba vida, hipotenzija ali hematom v steklastem telesu. Perforaciji se lahko izognemo tako, da iglo previdno vstavimo, ne da bi kazali navzgor, in dokler konec igle ne preide ekvatorja očesa.
Osrednja penetracija lokalne aiestetike: To je posledica bodisi neposredne injekcije pod dura mater, ki obdaja optični živec pred njegovo povezavo s beločnico, bodisi zaradi retrogradnega širjenja arterij. Morda obstaja različni simptomi vključno z letargijo, bruhanjem, kontralateralno slepoto zaradi učinka anestetika na presečišče optičnega živca, epileptičnimi napadi, depresijo dihanja, nevrološkimi simptomi in celo srčnim zastojem. Vsi ti simptomi se običajno pojavijo v 5 minutah po injiciranju.
Okulokardialni refleks je bradikardija, ki se lahko pojavi pri vlečenju očesa. Učinkovit blok preprečuje razvoj okulokardialnega refleksa s prekinitvijo refleksne verige. Blokiranje in še posebej hitro raztezanje tkiva z raztopino anestetika ali krvavitev lahko včasih spremlja razvoj tega refleksa. Za pravočasno prepoznavanje je potrebno ustrezno spremljanje.
Atrofija vidnega živca. Poškodbe optičnega živca in okluzija žil mrežnice so lahko posledica neposredne poškodbe optičnega živca ali osrednje arterije mrežnice, vbrizgavanja v plašč optičnega živca ali krvavitve pod plaščem optičnega živca. Ti zapleti lahko povzročijo delno ali popolno izgubo vida.
Prednosti lokalne anestezije pred splošno anestezijo:
1. Lahko se izvaja v dnevni bolnišnici
2. Povzroča dobro akinezijo in anestezijo
3. Minimalen učinek na očesni tlak
4. Zahteva najmanj opreme
Slabosti:
1. Ni primeren za nekatere bolnike (otroci, duševno zaostali, gluhi, ki ne govorijo jezika zdravnika)
2. Zgornji zapleti
3. Odvisno od spretnosti anesteziologa
4. Ni primeren za nekatere vrste operacij (na primer za intraokularno kirurgijo, dakriocistorhinostomijo itd.)
Operacija oči se lahko izvaja pod lokalno in splošno anestezijo. V prejšnji številki revije, objavljeni v ruskem jeziku, so bile opisane metode regionalne anestezije. Ta članek obravnava načela splošne anestezije v oftalmološki kirurgiji.
Splošna anestezija v oftalmološki kirurgiji predstavlja za anesteziologa veliko različnih izzivov. Bolniki so pogosto v starosti in so obremenjeni z različnimi sočasnimi boleznimi, zlasti s sladkorno boleznijo in arterijska hipertenzija... Zdravila, ki se uporabljajo v oftalmologiji, lahko vplivajo na potek anestezije. Na primer, zdravila za zdravljenje glavkoma, vključno z zaviralcem beta timololom ali fosfolin jodidom, ki imajo antiholinesterazne lastnosti, lahko podaljšajo delovanje sukcinilholina.
Anesteziolog mora poznati dejavnike, ki vplivajo na očesni tlak (IOP). IOP je tlak v očesnem jabolku, ki je običajno v območju 10-20 mm Hg. Umetnost. Ko kirurg operira intraokularno kroglo, na primer odstranitev sive mrene), je nadzor anesteziologa IOP zelo pomemben. Povišanje očesnega tlaka lahko poslabša pogoje operacije in povzroči izgubo vsebine zrkla z nepopravljivimi posledicami. Rahlo znižanje IOP izboljša delovne pogoje. Povečanje IOP običajno povzroči zunanji tlak, povečanje volumna krvi v intraokularnih žilah ali povečanje volumna steklastega telesa.
17-09-2011, 13:32
Opis
Senzorično inervacijo očesa in orbitalnih tkiv izvaja prva veja trigeminalnega živca - orbitalni živec, ki vstopi v orbito skozi zgornjo orbitalno razpoko in je razdeljen na 3 veje: lacrimalno, nosno in čelno.
Solzni živec inervira solzno žlezo, zunanjo veznico vek in zrkla, kožo spodnje in zgornje veke.
Nosni živec oddaja vejo do ciliarnega vozla, 3-4 dolge ciliarne veje gredo do zrkla, v suprahoroidalnem prostoru blizu ciliarnega telesa tvorijo gosto pletežo, katere veje prodirajo v roženico. Na robu roženice vstopijo v srednji del lastne snovi, pri tem pa izgubijo mielinsko prevleko. Tu živci tvorijo glavni pleksus roženice. Njene veje pod sprednjo mejno ploščo (Bowmanovo) tvorijo en sklop tipa "zapiralne verige". Stebla, ki prihajajo od tu in prebijejo mejno ploščo, se na sprednji površini zložijo v tako imenovani subepitelni pleksus, iz katerega se raztezajo veje, ki se končajo s končno občutljivimi napravami neposredno v epiteliju.
Čelni živec je razdeljen na dve veji: supraorbitalno in suprablok. Vse veje, anastomozirane med seboj, inervirajo srednji in notranji del kože zgornje veke.
Ciliarno, oz ciliarno, vozlišče se nahaja v orbiti na zunanji strani optičnega živca na razdalji 10-12 mm od zadnjega očesnega pola. Včasih okoli optičnega živca obstajajo 3-4 vozlišča. Ciliarno vozlišče vključuje senzorična vlakna živca nosoroga, parasimpatična vlakna okulomotornega živca in simpatična vlakna pleksusa notranje karotidne arterije.
4-6 kratkih ciliarnih živcev se odmika od ciliarnega vozlišča, ki prodira v zrklo skozi zadnji del sklere in oskrbuje očesna tkiva z občutljivimi parasimpatičnimi in simpatičnimi vlakni. Parasimpatična vlakna inervirajo sfinkter zenice in ciliarno mišico. Simpatična vlakna pojdite do mišice, ki širi zenico.
Okolomotorni živec inervira vse rektusne mišice, razen zunanje, pa tudi spodnjo poševno, ki dvigne zgornjo veko, zapiralko zenice in ciliarno mišico.
Blokirani živec inervira zgornjo poševno mišico, abducenski živec - zunanjo pravokotno mišico.
Krožno očesno mišico inervira veja obraznega živca.
Dodatni očesni aparat
Dodatni očesni aparat vključuje veke, veznico, solzne in solzne organe, retrobulbarno tkivo.
Veke (palpebrae)
Glavna funkcija vek je zaščitna. Veke so kompleksna anatomska tvorba, ki vključuje dva lista - mišično -kožni in konjunktivno -hrustančni.
Koža vek je tanka in zelo gibljiva, prosto se zloži, ko se veke odprejo, prav tako pa se prosto poravna, ko so zaprte. Zaradi gibljivosti se lahko koža zlahka potegne v stranice (na primer brazgotinjenje, povzroči izkrivljanje ali ukrivljenost vek). Premik, gibljivost kože, sposobnost raztezanja in premikanja se uporabljajo v plastični kirurgiji.
Podkožje predstavlja tanka in ohlapna plast, revna z maščobnimi vključki. Posledično se pri lokalnih vnetnih procesih zlahka pojavi izrazit edem, krvavitve med poškodbami. Pri pregledu mejne rane se je treba spomniti gibljivosti kože in možnosti velikega premika ranjenega predmeta v podkožje.
Mišični del veke sestavljajo krožna mišica vek, mišica, ki dvigne zgornjo veko, mišice Riolan (ozek mišični trak vzdolž roba veke pri korenu trepalnic) in Hornerjeve mišice (mišična vlakna) iz krožne mišice, ki pokriva solzno vrečko).
Okrogla mišica očesa je sestavljena iz palpebralnih in orbitalnih snopov. Vlakna obeh snopov se začnejo od notranje vezi vek - močne vlaknaste vodoravne vrvice, ki je tvorba periosta čelnega procesa zgornje čeljusti. Vlakna palpebralnega in orbitalnega dela so v ločnih vrstah. Vlakna orbitalnega dela na območju zunanjega kota preidejo na drugo veko in tvorijo poln krog. Krožno mišico inervira obrazni živec.
Mišica, ki dvigne zgornjo veko, je sestavljena iz 3 delov: sprednji del je pritrjen na kožo, srednji del je pritrjen na zgornji rob hrustanca, zadnji del pa na zgornji forniks veznice. Ta struktura zagotavlja hkratno dvigovanje vseh plasti vek. Sprednji in zadnji del mišice je inerviran z okulomotornim živcem, srednji - s cervikalnim simpatičnim živcem.
Za okroglo očesno mišico je gosta vezno tkivna plošča, imenovana hrustanec vek, čeprav ne vsebuje hrustančnih celic. Hrustanec daje vekam rahlo izboklino, ki sledi obliki zrkla. Z robom orbite je hrustanec povezan z gosto tarzoorbitalno fascijo, ki služi kot topografska meja orbite. Vsebina orbite vključuje vse, kar se skriva za fascijo.
V debelini hrustanca se spreminja pravokotno na rob vek lojnice- meibomske žleze. Njihovi izločevalni kanali vstopijo v medmarginalni prostor in se nahajajo vzdolž zadnjega rebra vek. Skrivnost meibomskih žlez preprečuje prelivanje solz skozi robove vek, tvori solzni tok in ga usmerja v solzno jezero, ščiti kožo pred maceracijo in je del predkornealnega filma, ki ščiti roženico pred izsušitvijo.
Dotok krvi v veke poteka s časovne strani z vejami iz solzne arterije, z nosne strani pa iz etmoida. Oba sta končni veji orbitalne arterije. Največje kopičenje žil vek se nahaja 2 mm od roba. To je treba upoštevati pri kirurških posegih in poškodbah, pa tudi lokacijo mišičnih snopov vek. Glede na visoko zmogljivost premikanja tkiv vek je zaželeno čim manj odstraniti poškodovana območja med primarnim kirurškim zdravljenjem.
Odtok venske krvi iz vek gre v zgornjo orbitalno veno, ki nima ventilov in anastomozira skozi kotno veno s kožnimi venami obraza, pa tudi z žilami sinusov in pterigopalatinske fose. Zgornja orbitalna vena zapusti orbito skozi zgornjo orbitalno razpoko in se steče v kavernozni sinus. Tako se lahko okužba s kože obraza, sinusov hitro razširi v orbito in v kavernozni sinus.
Regionalna bezgavka zgornje veke je bezgavka, spodnji pa submandibularni. To je treba upoštevati pri širjenju okužbe in metastaziranju tumorjev.
Konjunktiva
Konjunktiva je tanka sluznica, ki povezuje zadnji del vek in sprednjo površino zrkla vse do roženice. Konjunktiva je sluznica, bogata s krvnimi žilami in živci. Z lahkoto se odzove na vsako draženje.
Konjunktiva med veko in očesom tvori režo podobno votlino (vrečko), ki vsebuje kapilarno plast solzne tekočine.
V medialni smeri konjunktivna vrečka doseže notranji očesni kotiček, kjer se nahajata lacrimal meatus in polmesečna guba veznice (rudimentarna tretja veka). Bočno se meja konjunktivne vrečke razteza čez zunanji kotiček vek. Konjunktiva opravlja zaščitne, vlažilne, trofične in pregradne funkcije.
Obstajajo 3 deli veznice: veznica vek, veznica lokov (zgornja in spodnja) in veznica očesnega jabolka.
Konjunktiva je tanka in občutljiva sluznica, sestavljena iz površinskih epitelijskih in globokih submukoznih plasti. Globoka plast veznice vsebuje limfoidne elemente in različne žleze, vključno z lacrimalnimi, ki zagotavljajo proizvodnjo mucina in lipidov za površinsko solzno folijo, ki pokriva roženico. Dodatne solzne žleze Krause se nahajajo v veznici zgornjega forniksa. Odgovorni so za stalno proizvodnjo solzne tekočine v normalnih, ne ekstremnih pogojih. Žlezne tvorbe se lahko vnamejo, kar spremlja hiperplazija limfoidnih elementov, povečanje izcedka iz žlez in drugi pojavi (folikuloza, folikularni konjunktivitis).
Konjunktiva vek (tun. Conjunctiva palpebrarum) je vlažna, bledo rožnate barve, vendar dovolj prozorna, skozi njo se vidijo prosojne žleze hrustanca vek (meibomske žleze). Površinska plast veznice veke je obložena z večrednim stebričastim epitelijem, ki vsebuje veliko število peharskih celic, ki proizvajajo sluz. V normalnih fizioloških pogojih je ta sluz majhna. Pekaste celice se na vnetje odzovejo s povečanjem števila in povečanjem izločanja. Ko je okužena veznica veke, izcedek iz peharnih celic postane mukopurulen ali celo gnojen.
V prvih letih življenja pri otrocih je veznica vek gladka zaradi odsotnosti adenoidnih tvorb. S starostjo opazujete nastanek žariščnih kopičenja celičnih elementov v obliki foliklov, ki določajo posebne oblike folikularnih lezij veznice.
Povečanje žleznega tkiva je nagnjeno k pojavu gub, vdolbin in povišanj, ki otežujejo površinski relief konjunktive, bližje njenim lokom, v smeri prostega roba vek, se zgibanje zgladi.
Konjunktiva lokov. V obokih (fornix conjunctivae), kjer konjunktiva vek prehaja v veznico očesnega jabolka, se epitel spremeni iz večplastne valjaste v večplastno plosko.
V primerjavi z drugimi oddelki na območju utrdb je globlja plast veznice bolj izrazita. Tu so dobro razvite številne žlezaste tvorbe, do majhnih dodatnih solznih želejev (Krauseve žleze).
Pod prehodnimi gubami veznice leži izrazita plast ohlapnega tkiva. Ta okoliščina določa zmožnost trebušne veznice, da se zlahka zloži in razširi, kar omogoča, da zrklo ohrani polno gibljivost.
Cicatricialne spremembe v fornicah veznice omejujejo gibanje očesa. Ohlapno tkivo pod veznico prispeva k nastanku edema pri vnetnih procesih ali stagnirajočih žilnih pojavih. Zgornji konjunktivni forniks je obsežnejši od spodnjega. Globina prvega je 10-11 mm, drugega pa 7-8 mm. Običajno se zgornji forniks veznice razteza čez zgornji orbitopalpebralni žleb, spodnji forniks pa je na ravni spodnje orbitopalpebralne gube. V zgornjem zunanjem delu zgornjega forniksa so vidne natančne luknje, to so ustja izločilnih kanalov solzne žleze
Konjunktiva očesnega jabolka (conjunctiva bulbi). Razlikuje med premičnim delom, ki pokriva samo zrklo, in delom področja limbusa, spajkanega na spodnje tkivo. Od limbusa konjunktiva prehaja na sprednjo površino roženice in tvori njeno epitelno, optično popolnoma prozorno plast.
Genetska in morfološka skupnost epitelija veznice beločnice in roženice določa možnost prehoda patoloških procesov iz enega dela v drugega. To se pri trahomi pojavi tudi v začetnih fazah, kar je bistveno za diagnozo.
V konjunktivi zrkla je adenoidni aparat globoke plasti slabo zastopan, v roženici je popolnoma odsoten. Stratificiran skvamozni epitel veznice očesnega jabolka ni keratiniziran in to lastnost ohranja v normalnih fizioloških pogojih. Konjunktiva zrkla je veliko bolj bogata kot veznica vek in obokov, opremljena z občutljivimi živčnimi končiči (prva in druga veja trigeminalnega živca). V zvezi s tem je vstop v konjunktivno vrečko celo majhen tujih teles ali kemikalije povzročajo zelo neprijeten občutek. Pomembnejša je pri vnetju veznice.
Konjunktiva očesnega jabolka ni vedno na enak način povezana s spodnjimi tkivi. Ob obodu, zlasti v zgornjem zunanjem delu očesa, veznica leži na plasti ohlapnega tkiva in se tu lahko prosto premika z instrumentom. Ta okoliščina se uporablja pri izvajanju plastičnih operacij, ko je potrebno premakniti dele veznice.
Ob obodu limbusa je veznica precej trdno pritrjena, zaradi česar se na tem mestu ob znatnem edemu tvori steklena gred, ki včasih s svojimi robovi visi nad roženico.
Žilni sistem veznice je del splošnega krvnega obtoka vek in oči. Glavne žilne porazdelitve se nahajajo v njeni globoki plasti in so predstavljene predvsem s členi mikrocirkularnega omrežja. Številne intramuralne krvne žile veznice zagotavljajo vitalno aktivnost vseh njenih strukturnih sestavin.
S spreminjanjem vzorca žil določenih območij veznice (konjunktivalne, perikornealne in druge vrste žilnih injekcij) je mogoče diferencialna diagnostika bolezni, povezane s patologijo samega zrkla, z boleznimi izključno konjunktivnega izvora.
Konjunktiva vek in zrkla se napaja iz arterijskih lokov zgornje in spodnje veke ter iz sprednjih ciliarnih arterij. Arterijski loki vek nastanejo iz solznih in sprednjih etmoidnih arterij. Sprednje ciliarne žile so veje mišičnih arterij, ki oskrbujejo kri z zunanjimi mišicami zrkla. Vsaka mišična arterija oddaja dve sprednji ciliarni arteriji. Izjema je arterija zunanje rektusne mišice, ki oddaja le eno sprednjo ciliarno arterijo.
Te posode veznice, katerih vir je očesna arterija, spadajo v sistem notranje karotidne arterije. Stranske arterije vek, iz katerih izvirajo veje, ki oskrbujejo del veznice očesnega jabolka, anastomozirajo s površinsko časovno arterijo, ki je veja zunanje karotidne arterije.
Dotok krvi v večino veznice očesnega jabolka poteka z vejami, ki izvirajo iz arterijskih lokov zgornje in spodnje veke. Te arterijske veje in njihove spremljajoče žile tvorijo konjunktivne žile, ki v obliki številnih debla gredo v obe veznici beločnice iz obeh sprednjih gub. Sprednje ciliarne arterije skleralnega tkiva segajo čez območje pritrditve rektusnih tetiv v smeri limbusa. 3-4 mm od nje so sprednje ciliarne arterije razdeljene na površinske in perforirane veje, ki skozi beločnico prodrejo v oko, kjer sodelujejo pri nastanku velikega arterijskega kroga šarenice.
Površinske (ponavljajoče se) veje sprednjih ciliarnih arterij in spremljajoči venski debli so sprednje konjunktivne žile. Površinske veje konjunktivnih žil in posteriorne konjunktivne žile, anastomozirane z njimi, tvorijo površinsko (subepitelno) jed žil veznice očesnega jabolka. V tej plasti so elementi mikrocirkularnega sloja bulbarne veznice najbolj prisotni.
Veje sprednjih ciliarnih arterij, anastomoziranih med seboj, in pritoki sprednjih ciliarnih žil tvorijo obod limbusa, robne ali perilimbalne žilnice roženice.
Lacrimalni organi
Lacrimalni organi so sestavljeni iz dveh ločenih topografsko različnih oddelkov, in sicer lacrimal in lacrimal. Solza deluje zaščitno (izpira tuje elemente iz konjunktivne vrečke), trofično (hrani roženico, ki nima lastnih žil), baktericidno (vsebuje nespecifične dejavnike imunske obrambe - lizocim, albumin, laktoferin, b -lizin, interferon) , vlažilna funkcija (zlasti roženica, ki ohranja njeno preglednost in je del predkornealnega filma).
Organi, ki proizvajajo solze.
Solzna žleza (glandula lacrimalis) naprej anatomska zgradba je zelo podoben slinam in je sestavljen iz številnih cevastih žlez, zbranih v 25-40 razmeroma izoliranih lobulov. Solzna žleza ob stranskem odseku aponeuroze mišice, ki dvigne zgornjo veko, je razdeljena na dva neenaka dela, orbitalni in palpebralni, ki med seboj komunicirata z ozkim prerezom.
Orbitalni del solzne žleze (pars orbitalis) se nahaja v zgornjem zunanjem delu orbite vzdolž njenega roba. Njegova dolžina je 20-25 mm, premer 12-14 mm in debelina približno 5 mm. Po obliki in velikosti je podoben fižolu, ki meji izbočeno površino na pokosnico solzne jame. Spredaj žlezo pokriva tarsoorbitalna fascija, zadaj pa pride v stik z orbitalnim tkivom. Žlezo držijo vezi iz vezivnega tkiva, raztegnjene med kapsulo žleze in periorbitalno.
Orbitalni del žleze običajno ni otipljiv skozi kožo, saj se nahaja za kostnim robom orbite, ki tu visi. Ko se žleza poveča (na primer oteklina, edem ali prolaps), postane možno palpacija. Spodnja površina orbitalnega dela žleze je obrnjena proti aponeurozi mišice, ki dvigne zgornjo veko. Konzistenca žleze je mehka, sivkasto rdeče barve. Lobule sprednjega dela žleze so tesneje zaprte kot v zadnjem delu, kjer jih zrahljajo maščobni vključki.
3-5 snovi izločanja orbitalnega dela solzne žleze preide skozi snov spodnje solzne žleze in sprejme del njenih izločilnih kanalov.
Palpebralni ali sekularni del Solzna žleza se nahaja nekoliko spredaj in pod zgornjo solzno žlezo, neposredno nad zgornjim forniksom veznice. Z upognjeno zgornjo veko in obrnjenim očesom navznoter in navzdol je spodnja solzna žleza običajno vidna kot rahla izboklina rumenkaste gomoljaste mase. V primeru vnetja žleze (dakrioadenitis) se na tem mestu pojavi izrazitejša oteklina zaradi edema in zbijanja žleznega tkiva. Povečanje mase solzne žleze je lahko tako pomembno, da odnese očesno jabolko.
Spodnja solzna žleza je 2-2,5 krat manjša od zgornje solzne žleze. Njegova vzdolžna velikost je 9-10 mm, prečna-7-8 mm in debelina-2-3 mm. Sprednji rob spodnje solzne žleze je prekrit s konjunktivo in se tu čuti.
Lobule spodnje solzne žleze so ohlapno povezane, njeni kanali se delno združijo s kanali zgornje solzne žleze, nekateri se sami odprejo v konjunktivno vrečko. Tako je skupaj 10-15 izločilnih kanalov zgornje in spodnje solzne žleze.
Izločevalni kanali obeh solznih žlez sta skoncentrirani na enem majhnem območju. Cicatricialne spremembe v veznici na tem mestu (na primer s trahomom) lahko spremljajo obliteracija kanalov in vodijo do zmanjšanja solzne tekočine, ki se izloča v konjunktivno vrečko. Solzna žleza začne delovati le v posebnih primerih, ko je potrebno veliko solz (čustva, tujec pride v oko).
V normalnem stanju za opravljanje vseh funkcij majhne solze proizvedejo 0,4-1,0 ml pomožne solzne žleze Krause (od 20 do 40) in Wolfring (3-4), vdelani v debelino veznice, zlasti vzdolž njene zgornje prehodne gube. Med spanjem se izločanje solz močno upočasni. Majhne solzne žleze konjunktive, ki se nahajajo v bulvarni konjunktivi, zagotavljajo proizvodnjo mucina in lipidov, ki so potrebni za nastanek predkornealnega solznega filma.
Solza je sterilna, prozorna, rahlo alkalna (pH 7,0-7,4) in nekoliko opalescentna tekočina, sestavljena iz 99% vode in približno 1% organskih in anorganskih delov (predvsem natrijev klorid in natrijevi karbonati ter magnezij, kalcijev sulfat in fosfat).
Pri različnih čustvenih manifestacijah solzne žleze, ki prejemajo dodatne živčne impulze, proizvajajo presežek tekočine, ki odteka iz vek v obliki solz. Obstajajo stalne kršitve solzenja v smeri hiper- ali, nasprotno, hipokrecije, ki je pogosto posledica patologije prevodnosti živcev ali razdražljivosti. Torej, solzenje se zmanjša s paralizo obraznega živca (par VII), zlasti s poškodbo njegovega kolenskega vozla; paraliza trigeminalnega živca (V par), pa tudi pri nekaterih zastrupitvah in hudih nalezljivih boleznih s visoka temperatura... Kemična, boleča temperaturna draženja prve in druge veje trigeminalnega živca ali območij njegove inervacije - veznice, sprednjih delov očesa, sluznice nosne votline, dura mater spremlja močno solzenje.
Solne žleze imajo občutljivo in sekretorno (avtonomno) inervacijo. Splošna občutljivost solznih žlez (zagotavlja jo solzni živec iz prve veje trigeminalnega živca). Sekretni parasimpatični impulzi se v solne žleze dovajajo z vlakni vmesnega živca (n. Intermedrus), ki je del obraznega živca. Simpatična vlakna solzne žleze izvirajo iz celic zgornjega vratnega simpatičnega vozla.
Lacrimalni kanali.
Namenjeni so odvajanju solzne tekočine iz konjunktivne vrečke. Solza kot organska tekočina zagotavlja normalno vitalno aktivnost in delovanje anatomskih tvorb, ki sestavljajo konjunktivno votlino. Izločilni kanali glavnih solznih žlez se odpirajo, kot je že omenjeno, v stranski del zgornjega forniksa veznice, kar ustvarja podobo solznega "tuša". Od tod se solza razširi po konjunktivni vrečki. Zadnja površina vek in sprednja površina roženice omejujeta kapilarno režo - solzni tok (rivus lacrimalis). Z gibanjem vek se solza premika vzdolž solznega toka v smeri notranjega očesnega kota. Tu je tako imenovano solzno jezero (lacus lacrimalis), omejeno z medialnimi površinami vek in lunine gube.
Lacrimalni kanal sam vključuje solzno odprtino (punctum lacrimale), solzne tubule (canaliculi lacrimales), solzno vrečko (saccus lacrimalis), nazolakrimalni kanal (ductus nasolacrimalis).
Lakrimalne točke(punctum lacrimale) - to so začetne odprtine celotnega solznega aparata. Njihov premer je običajno približno 0,3 mm. Lacrimalne točke se nahajajo na vrhu majhnih stožčastih izboklin, imenovanih solzne papile (papilla lacrimalis). Slednji se nahajajo na zadnjih rebrih prostega roba obeh vek, zgornjega za približno 6 mm in spodnjega za 7 mm od njihovega notranjega oprijema.
Lacrimalne papile so obrnjene proti očesnemu jabolku in se mu skoraj približujejo, solzne odprtine pa so potopljene v solzno jezero, na dnu katerega leži solzni meatus (caruncula lacrimalis). Bližnji stik vek in s tem solznih odprtin z očesnim jabolkom olajša stalna napetost tarzalne mišice, zlasti njenih medialnih odsekov.
Luknje na vrhu solznih papilov vodijo v ustrezne tanke cevke - zgornji in spodnji solzni tubuli... Nahajajo se v celoti v debelini vek. Smerno je vsaka cev razdeljena na kratek poševen navpični in daljši vodoravni del. Dolžina navpičnih odsekov solznih tubulov ne presega 1,5-2 mm. Tečejo pravokotno na robove vek, nato pa se solzni kanali ovijejo proti nosu v vodoravni smeri. Vodoravni odseki tubulov so dolgi 6-7 mm. Lumen solznih tubulov ni ves. Na območju ovinka so nekoliko zoženi in ampularno razširjeni na začetku vodoravnega odseka. Tako kot mnoge druge cevaste tvorbe imajo solzne tubule troslojno strukturo. Zunanja, naključna membrana je sestavljena iz občutljivih, tankih kolagenskih in elastičnih vlaken. Srednjo mišično membrano predstavlja ohlapna plast snopov gladkih mišičnih celic, ki očitno igrajo določeno vlogo pri uravnavanju lumena tubulov. Sluznica, tako kot veznica, je obložena s stebričastim epitelijem. Takšna naprava solznih tubulov omogoča njihovo raztezanje (na primer z mehanskim delovanjem - uvedbo stožčastih sond).
Končni odseki solznih kanalov, vsak posebej ali se med seboj združijo, se odprejo v zgornji del širšega rezervoarja - solzno vrečko. Odprtine solznih tubulov običajno ležijo na ravni medialne komisure vek.
Lacrimal vrečka(saccus lacrimale) je zgornji, razširjen del nazolakrimalnega kanala. Topografsko se nanaša na orbito in je postavljen v njeno medialno steno v kostni votlini - jami solzne vrečke. Solzna vrečka je membranska cev, dolga 10-12 mm in široka 2-3 mm. Njegov zgornji konec se slepo konča, to mesto se imenuje obok solzne vrečke. Solzna vrečka se navzdol zoži in preide v nazolakrimalni kanal. Stena solzne vrečke je tanka in je sestavljena iz sluznice in submukozne plasti ohlapnega vezivnega tkiva. Notranja površina sluznice je obložena z večrednim stebričastim epitelijem z majhnim številom sluzničnih žlez.
Solzna vrečka se nahaja v nekakšnem trikotnem prostoru, ki ga tvorijo različne strukture vezivnega tkiva. Medijsko je vrečka omejena s periosteumom lacrimal fossa, spredaj je pokrita z notranjim ligamentom vek in na njem pritrjeno tarzalno mišico. Tarsoorbitalna fascija prehaja za solzno vrečko, zaradi česar se domneva, da se solzna vrečka nahaja preseptalno, pred septumom orbitale, torej zunaj votline orbite. V zvezi s tem gnojni procesi solzne vrečke zelo redko povzročajo zaplete v tkivih orbite, saj je vrečka ločena od vsebine z gostim fascialnim septumom - naravno oviro za okužbo.
Na območju solzne vrečke pod kožo notranjega vogala prehaja velika in funkcionalno pomembna posoda - kotna arterija (a.angularis). Je povezava med sistemi zunanje in notranje karotidne arterije. V notranjem kotu očesa nastane kotna vena, ki se nato nadaljuje v veno obraza.
Nasolakrimalni kanal(ductus nasolacrimalis) - naravno nadaljevanje solzne vrečke. Njegova dolžina je v povprečju 12-15 mm, širina 4 mm, kanal se nahaja v kostnem kanalu z istim imenom. Splošna smer kanala je od zgoraj navzdol, od spredaj nazaj, od zunaj navznoter. Potek nazolakrimalnega kanala se nekoliko razlikuje glede na širino nosne hrbtenice in hruškasto odprtino lobanje.
Med steno nazolakrimalnega kanala in periostom kostnega kanala je gosto razvejana mreža venskih žil, to je nadaljevanje kavernoznega tkiva spodnje nosne školjke. Venske tvorbe so še posebej razvite okoli ustja kanala. Povečano polnjenje teh žil s krvjo kot posledica vnetja nosne sluznice povzroči začasno stiskanje kanala in njegovega izhoda, kar preprečuje premik solz v nos. Ta pojav je vsem znan kot solzenje pri akutnem rinitisu.
Sluznica kanala je obložena z dvoslojnim valjastim epitelijem, tu najdemo majhne razvejane cevaste žleze. Vnetni procesi, razjede sluznice nazolakrimalnega kanala lahko povzročijo brazgotinjenje in njegovo trajno zoženje.
Lumen izstopnega konca nazolakrimalnega kanala ima režasto obliko: njegova odprtina se nahaja v sprednjem delu spodnjega nosnega prehoda, 3-3,5 cm stran od vhoda v nos. Nad to odprtino je posebna guba, imenovana solzna guba, ki predstavlja podvajanje sluznice in preprečuje povratni tok solzne tekočine.
V prenatalnem obdobju je usta nazolakrimalnega kanala zaprta z membrano vezivnega tkiva, ki se do rojstva raztopi. V nekaterih primerih pa lahko ta membrana vztraja, kar zahteva nujne ukrepe za njeno odstranitev. Zamuda ogroža razvoj dakriocistitisa.
Solzna tekočina, ki namaka sprednjo površino očesa, delno izhlapi, presežek pa se zbere v solznem jezeru. Mehanizem solzenja je tesno povezan z utripajočimi gibi vek. Glavno vlogo pri tem procesu pripisujejo črpalnemu delovanju solznih tubulov, katerih kapilarni lumen se pod vplivom tona njihove intramuralne mišične plasti skupaj z odpiranjem vek razširi in sesa tekočino. iz solznega jezera. Ko se veke zaprejo, se tubule stisnejo in solza se stisne v solno vrečko. Ni zanemarljiv tudi učinek sesanja same solzne vrečke, ki se med utripajočimi gibi izmenično širi in stiska zaradi vlečenja medialnega ligamenta vek in krčenja dela njihove krožne mišice, znane kot Hornerjeva mišica . Nadaljnji odtok solz vzdolž nazolakrimalnega kanala je posledica izločevalnega delovanja solzne vrečke, deloma pa tudi pod vplivom gravitacije.
Prehod solzne tekočine vzdolž solznega kanala v normalnih pogojih traja približno 10 minut. Približno toliko časa traja (3% kolargola ali 1% fluoreceina) iz solznega jezera, da doseže solzno vrečko (5 minut - cevasti test) in nato nosno votlino (5 minut - pozitiven nazalni test).