Inflamación Vejiga, o cistitis, aparece por muchas razones diferentes y tiene síntomas característicos, por lo que el diagnóstico de cistitis generalmente no causa problemas. Sin embargo, una vez identificada la enfermedad, es necesario descubrir a fondo sus causas, factores provocadores, posibles complicaciones; de lo contrario, el tratamiento puede ser ineficaz. El diagnóstico de cistitis en hombres y mujeres será ligeramente diferente, y el diagnóstico de cistitis en niños lleva mucho más tiempo, porque infancia otras enfermedades pueden tener síntomas similares.
Los síntomas de la cistitis
Hay una serie de síntomas específicos que sugieren cistitis. El diagnóstico y el tratamiento generalmente cumplen con los estándares, y la lista de signos para los que se realiza un diagnóstico preliminar es bastante grande:
- El paciente se queja de
- dolor al orinar
- necesidad frecuente de ir al baño
- dolor en la parte baja del abdomen y la espalda baja
- sensación de ardor en la uretra
- aumento de temperatura
- síntomas de intoxicación
- Basado en resultados de análisis
- orina turbia y oscura
- con un olor acre
- con inclusiones blanquecinas o sanguinolentas
Además, puede haber quejas de disminución de la libido, aumento de los síntomas desagradables después del coito o antes del inicio de la menstruación. En tales situaciones, no solo la cistitis puede ser un problema: el diagnóstico diferencial puede revelar anomalías en el funcionamiento de los riñones, inflamación y neoplasias en los órganos pélvicos, agrandamiento de la próstata y curvatura uterina.
Cistitis inusual

Sucede que la mayoría de los síntomas están ausentes y solo aparece sangre en la orina o casos raros de malestar. A menudo, así es como se ve la cistitis intersticial en etapa inicial... Sus causas no radican en una infección bacteriana, ni en hongos, sino en la derrota de la membrana mucosa de la vejiga misma, que pierde su elasticidad y estalla cuando se tira, formando úlceras. Si el problema con la micción ocurre solo en los casos en los que tuvo que "aguantar", lo más probable es que se trate de una cistitis intersticial. Diagnósticos, 3 criterios importantes de los cuales requieren una cistoscopia obligatoria: inserción de un tubo de cistoscopio con una cámara en la vejiga para evaluar el daño de la mucosa. También puede tomar muestras de tejido para analizarlas con un cistoscopio.
La prueba de cumplimiento de la vejiga es otro método de diagnóstico importante, al igual que la prueba de potasio. Una vez que ha descubierto la gravedad del daño y la rapidez con la que aparecen, el médico puede comenzar el tratamiento de inmediato mediante la introducción de agentes antiinflamatorios y curativos en la cavidad de la vejiga.
Casos típicos de cistitis
Es imposible pasar por alto la cistitis aguda: el diagnóstico aquí es mínimo, es mucho más importante determinar rápidamente la causa de la enfermedad y comenzar la terapia lo antes posible. El diagnóstico de cistitis en niños también requiere medidas drásticas; a menudo, la muestra de orina para análisis se realiza al comienzo del ingreso con el fin de prevenir la transición de la fase aguda a la cistitis crónica. Los análisis, el diagnóstico con la ayuda de equipos y la hospitalización en presencia de signos de intoxicación son obligatorios para los niños.
El diagnóstico de cistitis en mujeres incluye, en primer lugar, la aclaración de todas las circunstancias, ya que las medidas contra la cistitis poscoital diferirán del tratamiento de la forma no infecciosa de la enfermedad. Además, para una mujer, será obligatorio un examen por parte de un ginecólogo y una ecografía de los órganos pélvicos, excluyendo la inflamación fuera de la vejiga.
Es posible que la cistitis aguda, incluida la intersticial, diagnosticada y tratada de manera oportuna, nunca vuelva a ocurrir. Sin embargo, si ignora los síntomas y realiza un autodiagnóstico, puede llegar a la condición de cistitis crónica. Aquí, el diagnóstico se llevará a cabo de manera diferente: es necesario establecer qué causa una exacerbación de la enfermedad y desarrollar medidas para eliminar los factores provocadores.
Como regla general, los factores provocadores incluyen:
- falta de higiene personal
- relaciones sexuales sin protección
- inmunidad disminuida
- la presencia de inflamación en el cuerpo
- características fisiológicas
- clima inestable, fuera de temporada
- incapacidad para vaciar la vejiga de manera oportuna
No se pueden excluir algunos factores, sin embargo, el uso de medicamentos para la prevención de la cistitis puede reducir el riesgo de la enfermedad varias veces.
© 2018 Todos los derechos reservados.
Ayuda práctica de médicos y expertos en la lucha contra la cistitis.
Cistitis
Cuadro clinico Las diferentes formas de cistitis aguda se expresan mediante una tríada de síntomas: dolor, polaquiuria y piuria. Con una forma hemorrágica, la macrohematuria es lo primero. El dolor en la parte inferior del abdomen aparece cuando se llena la vejiga, luego durante la micción, especialmente al final de la misma. Los niños pequeños se quejan de dolor en el glande del pene. El dolor al final de la micción es característico de la localización predominante de la cistitis en el área de la salida de la vejiga (cistitis cervical, trigonitis).
La pollaquiuria está disponible las 24 horas. Su grado depende de la forma de la cistitis: relativamente moderada en las formas catarrales, se vuelve insoportable en el proceso ulcerativo, cuando hay una necesidad imperiosa de orinar, llegando a su incontinencia. Estos trastornos alcanzan el punto culminante en pacientes con vejiga contraída. En los niños pequeños, se puede observar un fenómeno paradójico: la cistitis aguda no se manifiesta por polaquiuria, sino por retención urinaria aguda. El niño comienza a pujar, aparecen unas gotas de orina, el niño grita y deja de orinar. Esta situación se explica en el espasmo del esfínter, resultado de un dolor intenso provocado por el paso de la orina por el cuello de la vejiga y la uretra.
Con piuria severa, la orina turbia se determina macroscópicamente. La piuria menos grave solo se puede detectar microscópicamente.
Temperatura en pacientes diferentes formas la cistitis (a excepción de la gangrenosa) sigue siendo normal. Un aumento de temperatura, si no hay otro foco infeccioso ubicado fuera del aparato urinario, indica una infección ascendente del riñón, sobre la adición de pielonefritis. En casos raros, un aumento de la temperatura depende de la propagación de la infección al tejido peri-vesicular (paracistitis).
Diagnósticos La cistitis aguda se basa en la tríada de los síntomas enumerados, así como en los datos de estudios físicos, de laboratorio y, cuando esté indicado, endoscópicos y radiográficos.
En pacientes con cistitis aguda, se nota dolor al palpar la región de la vejiga por encima del pubis o durante el examen vaginal en mujeres. Además de leucocituria y bacteriuria, un estudio de laboratorio de orina puede detectar una pequeña cantidad de proteína (la albuminuria es falsa en estos casos) y más o menos glóbulos rojos. La hematuria macroscópica total es característica de forma hemorrágica cistitis, terminal - para cistitis cervical.
El examen endoscópico está contraindicado en la cistitis aguda, ya que causa un dolor intenso y puede provocar una exacerbación del proceso; debe hacerse solo con un curso prolongado de cistitis. Una excepción es la forma hemorrágica de cistitis con hematuria total pronunciada, cuando es necesario establecer la causa de esta última. Durante la cistoscopia en pacientes con cistitis aguda prolongada no complicada, se determina la intensidad variable y la prevalencia de cambios en la membrana mucosa: hiperemia, edema, depósitos fibrinosos, ulceración. Con cistitis complicada y secundaria, se revela la enfermedad primaria de la vejiga; la violación de la liberación de índigo carmín de los orificios de los uréteres le permite determinar la propagación de la infección hacia el riñón. El examen de rayos X permite diagnosticar cálculos, divertículo vesical, reflujo vesicoureteral. La cistitis aguda se repite en el 12-17% de los casos.
La cistitis crónica es principalmente una enfermedad secundaria. Algunos autores niegan la posibilidad de una cistitis crónica primaria. Una excepción es la llamada cistitis quística, que se presenta sin otra lesión vesical. La aparición de pequeños quistes no siempre se acompaña de signos de cistitis. En algunos pacientes, estos quistes se descubren por casualidad durante un estudio realizado para otra enfermedad. Los síntomas de la cistitis crónica son los mismos que los de la cistitis aguda, pero la duración de la enfermedad es prolongada.
La cistoscopia y el examen de rayos X son componentes obligatorios del diagnóstico. Permiten en la mayoría de los casos conocer la naturaleza secundaria de la enfermedad. Está claro que al mismo tiempo se debe realizar un examen general del paciente, se debe determinar el estado de los riñones, los uréteres, la uretra y los órganos del aparato genital. La trigonitis se caracteriza por disuria severa, curso crónico y piuria no intensa.
Durante la cistoscopia, el aflojamiento y la hiperemia de la membrana mucosa se limitan al área del triángulo de Lieteau. Imagen cistoscópica de varias formas de cistitis - ver tsvetn. mesa, fig. 1-12.

Arroz. 1. Cistitis aguda, inyección vascular. Arroz. 2 y 3. Cistitis hemorrágica. Arroz. 4 y 5. Cistitis crónica. Arroz. 6. Cistitis folicular. Arroz. 7. Cistitis fibrinosa. Arroz. 8. Cistitis quística. Arroz. 9. Cistitis con incrustaciones. Arroz. 10. Cistitis ampollosa. Arroz. 11. Cistitis intersticial. Arroz. 12. Cistitis polipoide.
El diagnóstico diferencial de la cistitis en la mayoría de los casos no es difícil. Para evitar errores de diagnóstico, es necesario tener en cuenta las siguientes reglas: sin piuria, no hay cistitis; polaquiuria y piuria pueden ser manifestaciones de pielonefritis con cambios secundarios en la vejiga. La cistitis crónica primaria es rara. Por lo tanto, con un curso persistente de cistitis, es necesario excluir la posibilidad de cistitis secundaria, descubrir la causa raíz y también asegurarse de que no haya tuberculosis del aparato urinario. En cada caso de cistitis persistente, está indicado un examen completo de los órganos pélvicos.
Con la neurosis de la vejiga, se observa polaquiuria aislada. La voluntad y la polaquiuria sin piuria son características de una enfermedad polietiológica con una patogenia poco clara: la llamada cistalgia. La cistalgia ocurre solo en mujeres; con él, el dolor y la polaquiuria ocurren principalmente durante el día, desaparecen durante el sueño; no hay elementos patológicos en la orina. En el examen cistoscópico, la membrana mucosa en la inmensa mayoría de los casos permanece sin cambios. En varios pacientes en el área del triángulo de Lieto, se determinan islotes más claros del epitelio, histológicamente similares al epitelio de la vagina. La aparición de cistalgia se asocia con trastornos endocrinos, diátesis de ácido úrico, congestión en la pelvis pequeña, una reacción de trazas después de una cistitis previa. En el extranjero, las formas persistentes de cistalgia a veces se denominan psicosomáticos. El tratamiento debe estar dirigido a eliminar las supuestas causas, a normalizar el tono neuromuscular de la vejiga ( diferentes tipos bloqueo de novocaína, procedimientos de fisioterapia). Deben evitarse las manipulaciones endovesicales.
Un examen detallado de laboratorio, endoscópico y de rayos X del estado de los órganos del aparato urinario en su conjunto permite hacer un diagnóstico diferencial entre cistitis y tuberculosis, entre cistitis y pielonefritis complicada por cistitis, y también establecer la causa. de cistitis secundaria. El examen ginecológico permite excluir la derrota de los órganos genitales femeninos como causa de la cistitis secundaria. En los hombres, rectal examen de los dedos le permite identificar el foco principal de infección en la glándula prostática.
Con las formas de poliposis de cistitis, es necesario diagnóstico diferencial con un tumor. A menudo, no es posible hacer un diagnóstico correcto solo sobre la base de una imagen cistoscópica. Ayuda son examen citológico sedimento de orina y biopsia. Existen ciertas dificultades en el diagnóstico diferencial entre la cistitis incrustante limitada y la incrustación de la superficie de una pequeña neoplasia. El problema se resuelve mediante una intervención quirúrgica.
Las complicaciones de la cistitis están asociadas con la propagación de la infección al tracto urinario superior y los tejidos circundantes. La pielonefritis ascendente puede complicar el curso de la cistitis tanto aguda como crónica. La infección puede extenderse directamente a través de la luz del uréter con reflujo vesicoureteral o hematógeno. Esto se ve favorecido por la alteración de la permeabilidad del tracto urinario inferior (por ejemplo, en pacientes con adenoma próstata), exacerbación de la cistitis crónica. La aparición de pielonefritis se acompaña de un deterioro del estado general, escalofríos, fiebre. En muy raras ocasiones, la cistitis ulcerosa y necrosante se complica con peritonitis purulenta. Más a menudo, estas formas de cistitis conducen a la aparición de paracistitis.
La paracistitis, inflamación del tejido peri-vesicular, ocurre con mayor frecuencia, especialmente en las condiciones del tratamiento antibacteriano moderno, en forma de un infiltrado inflamatorio con cambios escleróticos posteriores en la fibra. Varios pacientes desarrollan cavidades purulentas limitadas o fusión purulenta generalizada. En los casos en los que el absceso está limitado por el espacio retino, se determina una protuberancia por encima del pubis en individuos no obesos, que puede confundirse con una vejiga desbordante.
La cistitis crónica ulcerativa difusa en casos raros termina con la formación de una pequeña vejiga arrugada. En la práctica, el detrusor en su conjunto se reemplaza por tejido conectivo cicatricial, el epitelio se retiene solo en el área del triángulo de Lieteau.
Las complicaciones de la cistitis crónica incluyen leucoplasia de la vejiga y malacoplasia. Sin embargo, en varios pacientes con leucoplasia durante la cistoscopia, la membrana mucosa alrededor de la circunferencia de la placa leucoplasia no cambia.
Tratamiento La cistitis aguda primaria consiste en cierto modo, creando "descanso" para la vejiga, usando agentes antibacterianos, procedimientos térmicos. Con formas muy fluidas, está indicado el reposo en cama. En todos los casos, la exclusión de especias picantes de los alimentos, bebidas alcohólicas. Buen efecto da el bloqueo de novocaína presacra aplicado el primer día (100 ml de solución de novocaína al 0,25%), que alivia en gran medida las contracciones espásticas del detrusor. Para el mismo propósito, se prescriben varios agentes antiespásticos: preparaciones de belladona, papaverina, platifilina, kellin, etc. El tratamiento antibacteriano generalmente se reduce al uso de sulfonamidas (etazol, urosulfán) y preparaciones de nitrofurano (furadonina, furazolidona) en las dosis habituales. Con un curso persistente, también están indicados los antibióticos, cuya elección debe basarse en los datos del cultivo de orina y un antibiograma. En más del 50% de los casos, es posible detener la cistitis el primer o segundo día. Con un curso prolongado, se muestra un examen completo para descubrir el motivo de dicho curso. Cuando la cistitis dura más de 5-6 días, puede recurrir a instalaciones en la cavidad de la vejiga de antibióticos, collargol al 3% en una solución de aceite.
El tratamiento de la cistitis crónica primaria presenta importantes dificultades debido al curso persistente de la enfermedad. Se toman medidas para fortalecer el organismo en general, eliminar varios posibles focos purulentos (en la boca, garganta, etc.) y el estreñimiento. El tratamiento antibacteriano debe realizarse sistemáticamente durante meses con un cambio de antibióticos cada 5-7 días de acuerdo con los resultados de los antibiogramas repetidos (durante el tratamiento, el tipo de flora y su sensibilidad a los antibióticos cambian), su combinación con sulfanilamida y nitrofurano. . El tratamiento local también se muestra en forma de lavado de la vejiga con soluciones débiles de etacridina, furacilina, ácido bórico, seguido de la instalación de collargol al 3% en aceite.
En cualquier forma de cistitis secundaria, la base del tratamiento es la eliminación de la enfermedad primaria: cálculos, neoplasias, divertículo vesical, estenosis uretral, adenoma de próstata, foco inflamatorio en los órganos genitales femeninos, en la glándula prostática.
Después de eliminar la causa, es posible eliminar la cistitis utilizando las medidas enumeradas anteriormente.
Prevención La cistitis se basa en la prevención y eliminación oportuna de las causas que contribuyen a su aparición.
La negativa de diversos estudios endovesicales, así como de cateterismos vesicales, cuando no existen indicaciones absolutas para ello, está justificada, ya que el peligro de infección del tracto urinario, a pesar de tomar las necesarias medidas asépticas, es muy significativo.
Diagnóstico diferencial de cistitis
El 7 de abril de 2016, se celebró una conferencia regional científica y práctica "Diagnóstico diferencial de la cistitis" en Novosibirsk, que reunió a más de 170 participantes de Novosibirsk, Omsk, Tomsk, Novokuznetsk, Barnaul. El invitado de honor de la conferencia fue una autoridad reconocida sobre el problema de la vejiga dolorosa tanto en Rusia como en el extranjero: el profesor Andrei Vladimirovich Zaitsev (Moscú). Como siempre, su presentación despertó un gran interés y un animado debate en el salón.
En los discursos de la conferencia se informaron muchos datos nuevos sobre este problema. Así, el profesor A.V. Gudkov (Tomsk) habló sobre posibles razones cronicidad de la cistitis y formas de superarlas. Alexander Vladimirovich enfatizó que en varios casos, debido a la virulencia especial de la cepa de Escherichia coli o las características del cuerpo humano, y en particular la pared de la vejiga, este patógeno puede penetrar en sus capas profundas, causando inflamación no solo de la membrana mucosa, pero también de capas más profundas, hasta la adventicia. Un curso a corto plazo de monoterapia con un medicamento antibacteriano en tales casos no garantiza una cura y puede causar una recaída de la enfermedad o el desarrollo de un proceso crónico y complicaciones, y el uso adicional de un complejo de medidas antiinflamatorias ayudar a aumentar la eficacia del tratamiento de pacientes con cistitis aguda no complicada.
El profesor E.V. Informe Kulchavenya con un título intrigante "¿Existe una alternativa tratamiento bacteriano cistitis? " concluyó con una afirmación optimista: "¡Sí!" Según los resultados de un estudio realizado bajo su supervisión, se encontró que en el 82,4% de las mujeres jóvenes no embarazadas con cistitis aguda no complicada, la enfermedad se curó sin el uso de antibióticos, y solo el 17,6% de las pacientes requirió prescripción adicional de medicamentos antibacterianos. Todos los pacientes que tuvieron una disminución en la gravedad de los síntomas después de 48 horas de terapia combinada con un fármaco antiinflamatorio no esteroideo y una preparación herbal combinada Canephron N lograron la curación; ninguno de ellos desarrolló una recaída de la enfermedad en los siguientes 6 meses. Por lo tanto, los investigadores llegaron a la conclusión de que en un período temprano (hasta 12 horas después del inicio de la enfermedad) y el control de la efectividad de la terapia dentro de las próximas 48 horas, es posible limitar la prescripción de medicamentos no esteroideos. medicamentos antiinflamatorios y una preparación herbal combinada.
El informe del epidemiólogo del Instituto de Investigación de la Tuberculosis de Novosibirsk, Ph.D. MM. Zorina "Base jurídica para la terapia con BCG en un policlínico municipal: la opinión de un epidemiólogo". El método de la terapia con BCG para el cáncer de vejiga superficial ha ganado posiciones de liderazgo durante mucho tiempo y con firmeza en la oncourología europea; sin embargo, en Rusia, los médicos a menudo encuentran dificultades para organizar este tipo de tratamiento. Marina Mikhailovna explicó que la terapia con BCG se puede realizar en cualquier clínica y brindó un algoritmo paso a paso para las acciones del médico y del paciente al llevar a cabo este método de tratamiento.
Con el informe de M.M. Zorina se hizo eco de un interesante mensaje de Ph.D. D.P. Holtobin " Posibles complicaciones Terapia con BCG para el tumor de vejiga: cómo prevenirlo y cómo solucionarlo. Denis Petrovich, quien tiene una amplia experiencia en el tratamiento quirúrgico de pacientes con cáncer de los órganos genitourinarios, compartió el doloroso con la audiencia, por lo que su informe fue aceptado por la audiencia con gran interés. Denis Petrovich demostró de manera convincente que la terapia con BCG es un componente obligatorio del tratamiento de pacientes con cáncer de vejiga superficial y que todas las reacciones adversas deben resolverse espontáneamente en 48 horas. Sin embargo, con una desviación prolongada del curso habitual del proceso de tratamiento, es necesario interactuar con los médicos.
Doctor en Ciencias Médicas, Profesor Asociado A.V. Mordyk habló sobre las peculiaridades de la organización del diagnóstico y el diagnóstico diferencial de la tuberculosis urogenital en Omsk, que es uno de los tres líderes en los distritos federales de Siberia y Extremo Oriente en términos de detección de tuberculosis urogenital. Este es un mérito considerable de Anna Vladimirovna como directora del Departamento de Fisiología y Fisiología de la Academia Médica de Omsk.
Urólogo jefe del Distrito Federal de Siberia, Profesor A.I. Neimark informó sobre enfoques modernos al tratamiento de enfermedades crónicas infecciosas e inflamatorias del tracto urinario. Entonces, Alexander Izrailevich señaló que al investigar estado inmunológico en pacientes con cistitis crónica recurrente asociada con infección urogenital, se diagnosticaron cambios en la subpoblación de linfocitos, desequilibrio de inmunoglobulinas, disminución de la actividad fagocítica con supresión del enlace celular de inmunidad. La inclusión de bromuro de azoxímero en el complejo de tratamiento condujo a una dinámica positiva pronunciada de los principales síntomas clínicos enfermedad, eliminación de los signos de inflamación de laboratorio, un aumento significativo en la frecuencia de eliminación de patógenos, normalización de los indicadores del estado inmunológico.
Dos informes fueron del Centro Tecnológico y Médico Innovador de la Institución Presupuestaria del Estado Federal NNIITO im. Ya.L. Tsivyan, Ministerio de Salud de la Federación de Rusia. Jefe del Centro de Urología y Ginecología, Ph.D. G.Yu. Yarin habló sobre la disfunción de la micción como máscara y la causa de la cistitis crónica, dio recomendaciones para el diagnóstico temprano de complicaciones en la vejiga neurogénica. V.N. Fedorenko. Vitaly Nikitovich en esta conferencia recibió el título de "Mejor diagnosticador" y recibió una carta de agradecimiento del Instituto de Investigación de la Tuberculosis de Novosibirsk. Llamó la atención de la audiencia sobre el hecho de que en pacientes espinales, para la prevención de enfermedades infecciosas e inflamatorias del tracto urinario inferior, es necesario mantener baja presión en la fase de acumulación de orina en la vejiga, asegurar su completo vaciado, reducir la duración del drenaje en el tracto urinario y reemplazarlos de manera oportuna mantener el sistema de drenaje cerrado. En algunos casos, la terapia con antibióticos puede reemplazarse con éxito mediante el uso de bacteriófagos.
Y nuevamente, no hubo personas indiferentes en el pasillo, porque tarde o temprano todos los urólogos policlínicos se encuentran con problemas similares.
La observación clínica dada por Ph.D. E.V. Brizhatyuk. El paciente, de 67 años, trabajaba en un establecimiento de restauración y se sometía regularmente a exámenes en el dispensario. Sin embargo, durante los últimos 5 años, debido a su jubilación, no fue examinada.
Historia médica: episodios raros de cistitis aguda en el pasado. Habitual una o dos micciones cada noche durante muchos años. A los 33, dos embarazos ectópicos, en relación con el cual se realizaron tubectomías secuencialmente en ambos lados. Desde entonces, apareció un dolor de tirón sobre el pecho, que se asoció con las operaciones de transferencia y el proceso de adhesión. Cuando se examina en el contexto de una enfermedad respiratoria aguda infección viral Se identificaron piuria, eritrocituria, quistes renales (según ecografía), por lo que se derivó al paciente a un urólogo.
Los resultados del examen primario realizado por el urólogo del policlínico mostraron los siguientes datos. Análisis general de orina: leucocituria 25-30 en el campo de visión, eritrocitos 5-8 en el campo de visión, bacterias. El análisis bacteriológico de la orina reveló Staphylococcus spp. 103 UFC / ml, Corynebacterium spp. 103 UFC / ml. Flujometría urinaria: volumen vesical 385 ml, Qmax - 34 ml / seg., Qave - 14 ml / seg. El urólogo del policlínico prescribió una terapia estándar para la cistitis aguda no complicada: fosfomicina 3 g una vez y furazidina 100 mg tres veces al día durante 7 días, acompañada de un medicamento a base de hierbas (Kanefron N). No se obtuvo ningún resultado, por lo que se prescribió cefixima 400 mg una vez al día durante 10 días, lo que tampoco condujo a una disminución significativa de los síntomas subjetivos y de laboratorio. Nos gustaría enfatizar la exactitud de las tácticas elegidas: los medicamentos recetados son óptimos para el tratamiento de pacientes con cistitis, pero no enmascaran la tuberculosis, porque no inhibe el crecimiento de Mycobacterium tuberculosis. Y luego la doctora hizo todo lo posible: derivó a la paciente a un fisiourólogo.
En el Instituto de Investigación de la Tuberculosis de Novosibirsk, multiespiral Tomografía computarizada(MSCT) mostró a la derecha los contornos tuberosos del riñón a nivel del tercio superior debido a múltiples formaciones redondeadas hipodensas, cuyo tamaño alcanzó los 16 mm, el contraste en ellos se reveló en forma de niveles. Algunas de estas masas no acumularon agente de contraste. La pelvis se expandió a 23 × 22 × 38 mm, el agente de contraste en ella se reveló como un nivel. Había un estrechamiento persistente desigual del uréter a nivel del segmento pieloureteral y del tercio superior. Los contornos del uréter son desiguales, sus paredes están engrosadas en todas partes. A la izquierda, los contornos del riñón son desiguales debido a formaciones protuberantes. La estructura de la formación en el segmento superior no es homogénea con áreas de densidad de líquido que no se contrastan en la fase excretora; las áreas más densas acumulan intensamente el agente de contraste. No se ha establecido la conexión de la formación indicada con el sistema cáliz-pelvis. En el riñón izquierdo también se identificaron dos grandes quistes (Bosniak I), localizados a nivel de los segmentos medio e inferior. El sistema cáliz-pélvico de la izquierda estaba bien diferenciado, no expandido. El uréter no está dilatado, sus paredes no están engrosadas (Fig. 1). La imagen de cistitis folicular se reveló cistoscópicamente (Fig. 2). Se realizó una biopsia en pinza; tuberculosis se encontró patomorfológicamente.
Sobre la base de la combinación de datos clínicos, de laboratorio y anamnésicos, se realizó el diagnóstico: tuberculosis policavernosa del riñón derecho, tuberculosis del uréter derecho, tuberculosis de la vejiga. MBT (Mycobacterium tuberculosis) "-"; Se inició poliquimioterapia compleja antituberculosa. Para la enfermedad concomitante (cáncer hipernefroide del riñón izquierdo T1N0M0, quistes simples del riñón izquierdo), Denis Petrovich Holtobin realizó una resección laparoscópica del segmento superior del riñón izquierdo, escisión de quistes.
En el examen de seguimiento al final del curso de la terapia antituberculosa, la TCMC mostró una disminución en el tamaño más grande del riñón derecho a 7,5 cm, adelgazamiento del parénquima. En el parénquima se detectaron formaciones hipodensas redondeadas. No se observó contraste renal durante todo el estudio. No se contrastó el uréter. A la izquierda, el estado posterior a la resección renal correspondió al volumen de la intervención realizada. Se preservó la función del riñón, el sistema excretor del riñón no presentaba signos de retención, se compactaba el tejido perirrenal y se determinaban los cordones fibrosos (fig. 3).
Ante la persistencia de leucocituria y la ausencia de función renal derecha, se realizó nefrectomía derecha. El examen patomorfológico mostró la retención de la actividad de la inflamación tuberculosa en el parénquima renal, múltiples focos tuberculosos de tipo tuberculoso con masas caseosas laxas, cavidades con una pared de tres capas, una capa de tejido de granulación específico aflojado de manera desigual (Fig.4).
El nombramiento de una terapia antibiótica empírica óptima para pacientes con cistitis aguda (al menos en el contexto de una epidemia de tuberculosis: fosfomicina, furazidina; en casos complicados, cefalosporinas de tercera generación y gentamicina) facilitará la identificación oportuna de los pacientes con tuberculosis, ya que la falta de respuesta a dicha terapia: indicación directa para la exclusión de la tuberculosis. ¿Ayudaremos a un paciente con cistitis aguda recetándole levofloxacino en la primera visita? ¡Indudablemente! Se obtendrá un resultado aún mejor con imipenem. Pero, ¿será ese enfoque óptimo, o al menos racional? Además, por supuesto que no. No es necesario que un paciente con cistitis aguda prescriba un antibiótico sistémico con actividad antituberculosa, cuando tenemos a nuestra disposición fosfomicina y nitrofuranos, que se superponen, especialmente cuando se usan juntos, el principal espectro de uropatógenos inespecíficos. En otras palabras, no es necesario utilizar "bombardeo de alfombra", es decir, solicitar antibióticos sistémicos con actividad antituberculosa, cuando hay un problema local (cistitis aguda no complicada) y un "francotirador afilado" en forma de fosfomicina y nitrofuranos. Y la cita desde el primer día de la fitoterapia evitará la formación de biopelículas y la cronización del proceso.
Los urólogos que estaban atentos a la tuberculosis y remitieron rápidamente a los pacientes al dispensario de tuberculosis y al instituto de investigación de la tuberculosis recibieron cartas de agradecimiento, en su honor se horneó un pastel especial "El mejor diagnosticador", que todos los participantes de la conferencia pudieron disfrutar durante el receso.
Signos de cistitis en mujeres, regímenes de diagnóstico y tratamiento.


- 1 Razones
- 1.1 Factores contribuyentes
- 1.2 Otras cosas a considerar
- 4.1 Historia y exploración del paciente
- 4.2 Qué mostrará el laboratorio
- 5.1 Endoscopia
- 7.1 Qué medicamentos deben tomarse
- 7.2 Cómo solucionarlo inflamación crónica
El desarrollo de la cistitis se ve facilitado por las características anatómicas de la estructura del sistema urinario en las mujeres. V Cuerpo de mujer el canal uretral es más corto que en el hombre. Además, su apertura uretral está más cerca del ano, lo que favorece la entrada de microorganismos al sistema urinario.
Causas
En la mayoría de los casos, esta patología se debe al crecimiento y reproducción de la microflora patógena en la pared de la vejiga. La cistitis más común en las mujeres es causada por los siguientes patógenos:
- enterobacterias gramnegativas;
- virus;
- hongos levaduriformes, en particular, del género Candida;
- protozoos;
- infecciones de transmisión sexual.
A pesar de la variedad de microorganismos que pueden causar cistitis, en la mayoría de las mujeres, la enfermedad es provocada por las bacterias que viven en los intestinos:
- Escherichia coli;
- Enterococos.
Factores predisponentes
Para el desarrollo de la cistitis, no es suficiente solo la presencia de un patógeno infeccioso. Normalmente, la protección inmunitaria de la mucosa de la vejiga es proporcionada por varios mecanismos antibacterianos. El más importante de ellos es orinar con regularidad y mantener el flujo de orina para evitar el estancamiento.
Incluso cuando está infectado, este mecanismo evita que las bacterias se adhieran (adhieran) a la mucosa de la vejiga. Además, la defensa inmune local de la mucosa del tracto urinario se debe a la presencia en su pared de varias inmunoglobulinas, en particular Ig A, así como bloqueadores inespecíficos y específicos del crecimiento bacteriano.
Es por eso que cualquier condición que conduzca a un debilitamiento de la inmunidad general o local puede provocar la aparición de cistitis. Los factores que provocan la cistitis pueden ser:
- focos de infección crónica en el cuerpo (amigdalitis, caries);
- transferido agudo infecciones respiratorias, gripe;
- hipotermia prolongada;
- mala nutrición, hipovitaminosis;
- enfermedades del tracto gastrointestinal, acompañadas de disbiosis intestinal;
- enfermedades metabólicas (diabetes mellitus, disfunción tiroidea);
- Estrés crónico;
- sobrecarga física.
¿Qué más debe tenerse en cuenta?
En algunas mujeres, las características anatómicas congénitas del sistema urinario pueden predisponer a la aparición de cistitis. Éstos incluyen:
- uretra demasiado corta;
- estrechamiento de su luz;
- anomalías de la vejiga.
Además, existen causas adicionales de cistitis en mujeres:
- el uso de productos de higiene agresivos;
- usando mucho jabón;
- relaciones sexuales frecuentes;
- usar ropa interior ajustada;
- el uso de espermicidas.
Como se manifiesta
Los principales signos de cistitis en mujeres son los siguientes:
- ardor o picazón después de orinar;
- dolor por encima del pubis, con mayor frecuencia después de ir al baño;
- necesidad frecuente de orinar;
- secreción de la uretra con cistitis en una mujer, especialmente purulenta o con sangre;
- un ligero aumento de la temperatura corporal (hasta 37,5 ° C).
¿Qué tipos de cistitis en las mujeres son?
Dependiendo de la naturaleza del curso, la cistitis puede ser:
- afilado;
- crónico.
En este último caso, los cambios patológicos se extienden mucho más profundamente que la capa mucosa de la vejiga.
En la cistitis aguda, los síntomas son más pronunciados, en algunos casos puede alterar la capacidad de trabajo del paciente. Las formas crónicas de la enfermedad a menudo tienen un cuadro clínico borroso, síntomas desagradables Puede molestar a una mujer solo en la etapa de exacerbación de la enfermedad.
Por la naturaleza del curso, la cistitis crónica puede ser:
- latente, con raras exacerbaciones- cuando los cambios inflamatorios se detectan solo mediante examen endoscópico;
- latente con frecuentes exacerbaciones- más de dos veces al año;
- persistente- con constantemente cambios presentes en análisis de orina;
- intersticial- con impregnación de la capa submucosa con leucocitos y disfunción de la vejiga.
Dependiendo de la prevalencia y localización del proceso inflamatorio en las paredes de la vejiga, la cistitis puede ser cervical, local o difusa.
¿Cómo se diagnostica la patología?
La búsqueda de diagnóstico de cistitis incluye los siguientes pasos:
- recopilación de anamnesis y examen del paciente;
- Pruebas de laboratorio;
- técnicas instrumentales;
- examen endoscópico;
- diagnósticos diferenciales.
Historia y exploración del paciente
Durante la consulta, el urólogo o terapeuta indagará en detalle sobre la duración y naturaleza de los síntomas, tratará de averiguar las causas de la enfermedad. Objetivamente, es posible detectar hiperemia e hinchazón en el área de la abertura uretral, dolor a la palpación del abdomen en la región suprapúbica.
Lo que mostrará el laboratorio
El diagnóstico de laboratorio incluye, en primer lugar, análisis de orina. Por lo general, se prescriben los siguientes estudios:
- análisis de orina general;
- investigación bacteriológica;
- determinación de la sensibilidad de las bacterias a los antibióticos.
Con la cistitis, las bacterias (u hongos similares a las levaduras) se encuentran en el análisis de orina, un aumento en la cantidad de leucocitos (leucocituria) y, a veces, también se detectan eritrocitos. Se pueden utilizar tiras reactivas especializadas para diagnosticar rápidamente las infecciones del tracto urinario. Le permiten identificar un mayor número de leucocitos y nitritos. Sin embargo, este método tiene baja sensibilidad y no reemplaza investigación de laboratorio.
El examen microbiológico de la orina consiste en sembrar el sedimento urinario en un medio nutritivo especial. Tras el crecimiento de las bacterias, se lleva a cabo su identificación, así como se determina su sensibilidad a determinados antibióticos.
Métodos instrumentales para aclarar el diagnóstico.
Para aclarar la naturaleza de la cistitis, se utilizan las siguientes técnicas:
- exploración por ultrasonido;
- radiografía con agentes de contraste;
- según indicaciones de TC o RM.
La mayoría de las veces, con la cistitis, lo que se realiza es un examen de ultrasonido. Le permite identificar signos de un proceso inflamatorio en la pared de la vejiga, inclusiones extrañas (piedras, arena), cambios quísticos o tumorales.
Endoscopia
El examen endoscópico de la vejiga (cistoscopia) se utiliza principalmente para las formas crónicas de la enfermedad. Con este método, se detectan signos de inflamación de las paredes de la vejiga (enrojecimiento, hinchazón). La cistoscopia también ayuda a identificar tumores, áreas de desarrollo anormal de la membrana mucosa. Si es necesario, el médico puede obtener un trozo de tejido para realizar un examen histológico (biopsia).

Diagnóstico diferencial
La cistitis en las mujeres debe diferenciarse de otras enfermedades del sistema urinario:
- neoplasias de la vejiga;
- trastornos urinarios neurogénicos;
- urolitiasis;
- anomalías del desarrollo.
Que ayuda
El tratamiento de la cistitis en mujeres incluye una ingesta suficiente de líquidos; se recomienda beber al menos dos litros de bebidas por día. En casa, es mejor usar té de hierbas (hierba de San Juan, hojas de arándano rojo, manzanilla), arándano rojo o jugo de arándano rojo. Para la cistitis aguda, es útil aplicar una almohadilla térmica tibia en la parte inferior del abdomen. Esto reduce el dolor y la frecuencia de la micción y mejora la condición del paciente. Se puede utilizar un baño o una sauna como procedimiento termal.
De remedios caseros También se recomienda un baño de asiento con manzanilla. Para prepararlo, debe preparar una decocción de manzanilla: hierva un litro de agua y agregue de tres a cuatro cucharadas de pasto seco allí, déjelo por dos horas. Para preparar el baño, el caldo se diluye con agua tibia. La duración del procedimiento es de unos 20 minutos.
Qué medicamentos se deben tomar
El régimen de tratamiento para la cistitis en mujeres consta de varios puntos principales:
- el nombramiento de agentes antibacterianos;
- terapia patogénica;
- medidas preventivas.
En la mayoría de los casos, la presencia de cistitis requiere el nombramiento de agentes antibacterianos. Los más efectivos en este caso son los antibióticos del grupo de las fluoroquinolonas:
- "Ciprofloxacina";
- Levofloxacina;
- Pefloxacina;
- Lomefloxacina.
Para la cistitis aguda, los antibióticos se toman durante tres a cinco días. También hay comprimidos monodosis (Monural). Si la cistitis tiene complicaciones en forma de una infección ascendente con la participación del sistema pielocaliceal renal, el tratamiento con antibióticos puede durar hasta diez días.

Cómo eliminar la inflamación crónica.
En formas crónicas de la enfermedad, está indicado el uso de inmunomoduladores. En particular, se recomienda la preparación "Uro-Vaxom", que contiene los componentes proteicos de Escherichia coli. Hay guías clínicas sobre el uso de "Lavomax" (tiloron).
El tratamiento de la cistitis crónica en mujeres, que se presenta con recaídas frecuentes, a veces requiere un uso prolongado de urosepticos. En algunos casos, se toman en pequeñas dosis por la noche durante tres a seis meses. También en el tratamiento de formas crónicas de la enfermedad se utilizan:
- fármacos que mejoran los procesos reparadores ("Solcoseryl");
- estimular el flujo venoso (Eskuzan);
- agentes antiplaquetarios (Trental);
- analgésicos (Nimesil, Diclofenac, No-shpa);
- antihistamínicos.
Como tratamiento local, se utilizan procedimientos fisioterapéuticos, inyección directa de agentes antibacterianos en la vejiga ("Dioxidina", "Nitrato de plata").
Medidas preventivas
El tratamiento de una infección del tracto urinario requiere ajustar algunos hábitos y dieta. La prevención de la cistitis incluye las siguientes actividades:
- una dieta que restringe los alimentos irritantes (alimentos picantes, especias);
- visitas regulares al baño;
- cumplimiento de las reglas de higiene personal;
- debe evitarse la hipotermia;
- en la piscina y en la playa, cambie siempre un bañador mojado por uno seco;
- Trate de inmediato los focos de infección crónica.
La cistitis en las mujeres no es una condición peligrosa y en la mayoría de los casos responde bien. terapia de drogas... Sin embargo, puede adquirir un curso crónico, que a menudo se observa en el contexto de una inmunidad debilitada o patologías somáticas. La simple prevención de la cistitis en las mujeres, así como el tratamiento de alta calidad de las formas agudas de la enfermedad, ayudarán a evitar las recaídas.
Signos de cistitis en mujeres, diagnósticos y regímenes de tratamiento: todo sobre y para la salud en KrasotaDiet.ru
- Diagnóstico primario de cistitis
- Criterios de diagnóstico y diagnóstico diferencial (distintivo) de la cistitis
- Diagnóstico de laboratorio
- Métodos de investigación bacteriológica
- Diagnóstico instrumental
La inflamación de las capas mucosas, submucosas o musculares de la vejiga de etiología infecciosa se denomina cistitis. Esta enfermedad urológica es una de las más frecuentes y sus síntomas son observados por expertos al menos una vez en la vida en más de la mitad de la población femenina. Para los hombres, los síntomas de la cistitis pasan casi imperceptiblemente y la vida de las mujeres puede convertirse en un verdadero tormento, y esto, desafortunadamente, no es infrecuente.
Diagnóstico primario de cistitis
Al comienzo de la enfermedad, tanto las mujeres como los hombres están preocupados por síntomas como:
- Dolor en la pelvis pequeña.
- Micción frecuente en pequeñas porciones (hasta 20 ml) con sensación de calambres.
- Un aumento de la temperatura a las normas subfebriles.
- Sensación de vaciado incompleto de la vejiga.
- Es posible la aparición de manchas sanguinolentas en la orina excretada.
Al entrevistar a los pacientes, un especialista experimentado está especialmente atento a las circunstancias que causaron tales problemas:
- Si ha ocurrido hipotermia.
- ¿Son posibles los cambios frecuentes de parejas sexuales?
- Si el paciente ha estado expuesto al estrés recientemente.
- Qué enfermedades sufrió poco antes de que aparecieran los primeros síntomas, qué medicamentos y procedimientos tomó.
Para aclarar el diagnóstico de cistitis aguda, se prescribe inmediatamente un análisis de laboratorio: microscopía del sedimento urinario. Si, como resultado de un análisis de orina, se encuentra un mayor contenido de leucocitos y bacterias, se habla de una enfermedad como Inflamación aguda Vejiga.
Criterios de diagnóstico y diagnóstico diferencial (distintivo) de la cistitis
Las características estructurales del tracto urinario en las mujeres, la vagina y el ano cercanos, contribuyen a la infección de la vejiga. La enfermedad puede aparecer muy a menudo en el contexto de colpitis, vulvitis y uretritis existentes, que son causadas por:
- Flora cocal (estreptococos, estafilococos, Escherichia coli).
- Candida.
- Rompedores de jardín.
- Mycoplasmas.
- Clamidia.
- Tricomonas.
En las mujeres, durante el embarazo, la enfermedad puede ocurrir en un contexto. cambios hormonales que ocurren en el cuerpo de la futura madre y debido a cambios en la microflora de la uretra y los genitales. La vejiga en los hombres se inflama con problemas de transmisión sexual, a menudo asociados con la presencia de gonorrea.
En las niñas, la cistitis se desarrolla con mayor frecuencia cuando:
- La aparición de la menstruación.
- Avitaminosis.
- Usar ropa interior sintética y minifaldas en climas fríos.
- Debilitamiento de la inmunidad en el contexto de ARVI frecuente.
Las personas mayores también son susceptibles a este problema, la mayoría de las veces la causa es:
- Focos de inflamación en órganos cercanos: próstata, útero y apéndices.
- Trastornos dishormonales.
- Hipotermia.
- Incumplimiento de las normas de higiene de los genitales.
- Inmunodeficiencia y deficiencia de vitaminas.
- Vaciado irregular de la vejiga.
El diagnóstico de cistitis es un complejo de estudios, que consiste en visitas a especialistas, estudios de biomateriales, exámenes instrumentales.
El tratamiento lo lleva a cabo un especialista: urólogo y médico de familia, para aclarar el diagnóstico en las mujeres y realizar un tratamiento efectivo, es necesario visitar a un ginecólogo.
Diagnóstico de laboratorio
El diagnóstico precoz de la cistitis significa pruebas de laboratorio oportunas, son altamente precisas y sus resultados juegan un papel insustituible en el tratamiento eficaz. Un especialista experimentado escribirá inmediatamente una referencia al paciente para:
- Análisis clínicos de orina y sangre.
- Análisis de orina según el método Nechiporenko.
- Un frotis en la microflora de la vagina y la uretra.
- Estudio bioquímico de sangre venosa para el complejo renal.
- Urocultivo bacteriológico.
El biomaterial para un análisis de sangre general es sangre capilar (de un dedo), la selección se realiza directamente en el laboratorio de 8 a 10 horas, es recomendable que el paciente no desayune ni fume. Para obtener resultados confiables en vísperas del estudio, es importante seguir algunas reglas simples:
- El día anterior al análisis, cancele el entrenamiento en el gimnasio.
- Es aconsejable abstenerse de tener relaciones sexuales.
- La cena no debe ser posterior a las 21 horas, no coma en exceso ni tome alcohol.
En la cistitis aguda, cambios especiales en analisis general no se observará sangre, pueden aparecer con más problemas graves- tumores cancerosos de la vejiga y el útero, urolitiasis, enfermedades de transmisión sexual, enfermedad renal.
La recolección de orina para las pruebas se realiza por la mañana, después de despertarse de la primera micción:
- Antes de la entrega, llevan a cabo medidas higiénicas, es recomendable que las mujeres cierren la entrada de la vagina con una servilleta; debe evitar que las secreciones y el epitelio pasen a la orina.
- Use un recipiente limpio destinado al análisis (frascos de mayonesa, salsas, comida para bebés pueden almacenar depósitos de proteínas en las paredes; esto afectará el resultado).
- La primera porción debe orinarse en el inodoro, la del medio debe recogerse en un recipiente para la orina y la última porción debe vaciarse en el inodoro.
- El biomaterial debe entregarse al laboratorio a más tardar 2,5 horas después de la selección.
La orina con cistitis aguda se vuelve turbia y puede tener un color rosado (si hay eritrocitos), con una mezcla de pus (debido a un aumento en el contenido de leucocitos en la orina); esto es un indicador de inflamación. El método Nechiporenko le permitirá determinar la cantidad exacta de 1 metro cúbico. mm de orina de eritrocitos, cilindros y leucocitos: esto afecta el grado de inflamación de la enfermedad.
El diagnóstico de cistitis en hombres se basa en una visita obligatoria a un especialista: un venereólogo, realizará exámenes adicionales y, si se identifica un problema, prescribirá un tratamiento integral.
Métodos de investigación bacteriológica
Sembrar orina en medios de cultivo ayuda a identificar la etiología del proceso inflamatorio, el género de microbios - patógenos y determinar un fármaco antibacteriano que puede neutralizarlos de manera efectiva, esta es una ventaja muy valiosa de la siembra bacteriana.
Al examinar a las mujeres de un ginecólogo, se toma un frotis de la uretra y la vagina para detectar la presencia de microorganismos patógenos; si es necesario, se puede derivar al paciente para una consulta con un dermato-venereólogo.
Para obtener resultados precisos, es muy importante prepararse adecuadamente para el estudio:
- La prueba se realiza antes de recetar todos los agentes antimicóticos y antibacterianos.
- Es recomendable evitar las relaciones sexuales en dos días.
- Se recomienda que las mujeres se realicen la prueba el sexto día del ciclo.
- Por la noche, en la víspera de tomar un frotis, debe lavarse solo con agua tibia, por la mañana no es necesario ir al baño.
- Trate de no orinar tres horas antes de la prueba.
Si se detecta una infección que se transmite durante el coito, ambos socios deben tomar el tratamiento.
Diagnóstico instrumental
En el diagnóstico de recaídas de la enfermedad, desempeñan un papel importante:
- La cistoscopia es un estudio que utiliza un endoscopio, durante el procedimiento, se realiza un examen morfológico de las paredes de la vejiga, es posible identificar tumores, úlceras, fístulas, cuerpos extraños, cálculos urinarios. Si es necesario, se realiza una biopsia durante el examen.
- La cistografía es un examen de rayos X, se lleva a cabo para obtener una visualización de la vejiga en una radiografía. La prueba se realiza llenando el órgano con un agente de contraste de rayos X para evaluar su forma, tamaño y posición.
- El ultrasonido se prescribe para excluir enfermedades renales y genitales en las mujeres, y también muestra la presencia de cálculos urinarios, daños y cambios en el tamaño de la vejiga.
Estos métodos de diagnóstico ayudan a hacer un diagnóstico preciso y excluyen otras posibles enfermedades concomitantes.
La cistitis, como muchas otras enfermedades, es muy fácil de prevenir. Para ello, se recomienda:
- Identifique y elimine oportunamente los factores que pueden causar este problema.
- Observe las reglas básicas de higiene de los lugares íntimos.
- No enfríe demasiado.
- Use equipo de protección durante las relaciones sexuales.
Es muy importante renunciar al autodiagnóstico y la automedicación. Estos consejos le ayudarán a afrontar una variedad de situaciones difíciles.
Puede encontrar más información sobre el diagnóstico y el tratamiento de la cistitis en el video:
Ver también: cistitis después del sexo
Antibióticos para la cistitis.
Kanephron con cistitis - lea aquí.
Complicaciones y tratamiento de la cistitis hemorrágica.
¿Cuál es la diferencia entre una inflamación típica de la membrana de la vejiga, familiar para todas las mujeres desde la infancia, de la cistitis hemorrágica? El síntoma principal de este último es la hematuria ( problemas sangrientos en orina con cistitis en el momento de orinar). Esto significa que el urotelio de la superficie mucosa está significativamente dañado, el proceso destructivo se ha extendido al endotelio de los microcapilares.
Cada año, hasta 150 millones de personas se ven afectadas por infecciones del tracto urinario. Según las estadísticas médicas, en las mujeres, esta enfermedad se desarrolla con mayor frecuencia, especialmente durante la menopausia, cuando se debe al deterioro. fondo hormonal se baja la barrera protectora de la microflora vaginal.
La cistitis hemorrágica también se presenta en recién nacidos. En la mayoría de los casos, esto se debe a infecciones urogenitales que la madre no curó a tiempo.
Es posible el desarrollo de cistitis con sangre y después del uso de medicamentos, especialmente en dosis altas. Por ejemplo, durante el trasplante médula ósea tales complicaciones se desarrollan con el nombramiento de ifosfamida y ciclofosfamida.
Requisitos previos para el desarrollo de la enfermedad.
Asignar la naturaleza infecciosa y no infecciosa de la forma hemorrágica de cistitis.
Su variedad bacteriana ocurre después de la penetración de Escherichia coli, estafilococos, palos de Proteus y otra flora patógena en el tracto urinario. Al penetrar en las células, los microorganismos agresivos colonizan el tracto urinario. Los compuestos de hierro, que extraen del biomaterial, les sirven como medio nutritivo. Como resultado de su actividad vital, se producen toxinas que provocan reacciones inflamatorias.
En las mujeres, la cistitis hemorrágica también puede causar micoplasma, Trichomonas, clamidia, gonococo. La forma primaria de cistitis por hongos no es tan común: generalmente se asocia con las consecuencias de la terapia para un tipo de cistitis bacteriana. Con la supresión de la microflora vaginal con antibióticos. infección micótica como Candida y lactobacilos se sienten cómodos.
Con la inflamación de la próstata, puede aparecer cistitis con sangre en hombres maduros. La infección puede ser provocada por un cateterismo vesical analfabeto, que daña su revestimiento.
La cistitis con sangre de naturaleza viral, como ARVI, en niños, incluidos los recién nacidos, es causada por la activación de adenovirus o poliomavirus BK. En la forma "durmiente", estas infecciones permanecen en el sistema genitourinario y las amígdalas de por vida.
La activación de virus "inactivos" se produce debido a una falla sistema inmune con SIDA o inmunodeficiencia en bebés, mujeres embarazadas y en la edad adulta. Utilizando medicamentos suprimiendo el sistema inmunológico (por ejemplo, en un trasplante de médula ósea), también se puede reactivar. Especialmente a menudo, la cistitis hemorrágica se diagnostica en niños después de tales operaciones.
Según los médicos, una forma crónica de patología de origen no bacteriano se produce cuando hay cálculos en la cavidad de la vejiga. Las concreciones dañan la membrana y la orina ácida corroe el daño aún más profundamente. A esta forma de cistitis, nuestros urólogos le dieron el nombre de "ulcerativa".
No relacionado con la etiología infecciosa y la cistitis por radiación, así como con la forma inducida químicamente. La inflamación por radiación de la mucosa del sistema urinario se produce como resultado de la irradiación de tumores malignos de los órganos pélvicos. La radioterapia provoca daños en la cadena de ADN, seguida de la activación de genes de reparación de roturas. La radiación también penetra en las capas más profundas de la vejiga y altera la elasticidad de los vasos sanguíneos.
La cistitis con sangre en las mujeres ocurre después de la ducha vaginal con la penetración de medicamentos para uso intravaginal: candidiasis vaginal, antiséptico de violeta de metilo, agentes espermicidas.
Quien esta en riesgo
La probabilidad de desarrollar una forma tan compleja de cistitis se asocia principalmente con el estado del sistema inmunológico. Otros factores comunes incluyen:
En los niños, el riesgo de infección del tracto urinario se produce con un flujo de orina anormal (reflujo vesicoureteral) y estreñimiento.
Cómo reconocer la cistitis con sangre.
Puedes pensar en esta forma de cistitis incluso con síntomas de polaquiuria, cuando ir al baño se vuelve más frecuente y el volumen de orina disminuye. Paralelamente, aparecen constantes y falsas ganas de vaciarse, y la noche en este sentido no es una excepción. Un intento se acompaña de una sensación de ardor y dolor agudo, más pronunciado en la etapa final. Otros signos se unen más tarde:
Los problemas surgen no solo en la pelvis pequeña: el apetito empeora, la fiebre puede aumentar, la fiebre se acompaña de fiebre y debilidad.
Complicaciones de una enfermedad no tratada
Las consecuencias de la cistitis hemorrágica, independientemente de los motivos que la provocaron, se expresan como:
Caracteristicas de diagnstico
El diagnóstico primario lo realizan los urólogos. Con cistitis en mujeres, también debe visitar la clínica prenatal. La investigación se lleva a cabo en forma de las siguientes etapas:
También se prescriben exámenes instrumentales: uretroscopia, citoscopia, examen de ultrasonido de la pelvis pequeña. Para aclarar el estado de la capa muscular del órgano, en la forma crónica de patología, se estudian urodikamics mediante uroflujometría o electromiografía.
Además de un examen general, también se realiza el diagnóstico diferencial para no confundir los síntomas de la cistitis con sangre con hematuria, que ocurre con uretritis (inflamación del tracto urinario).
Los síntomas similares ocurren con otras enfermedades:
- Neoplasias en la vejiga y el tracto urinario;
- Adenoma de próstata - para hombres;
- Endometriosis - para mujeres;
- Glomerulonefritis;
- Pielonefritis;
- Poliquistico enfermedad en los riñones.
Cómo tratar la cistitis con medicamentos para la sangre
La terapia compleja está diseñada para eliminar la causa del desarrollo de la inflamación y aliviar los síntomas de la enfermedad. Con la naturaleza bacteriana de la cistitis, se prescriben antibióticos, los más activos son de la clase de fluoroquinoles como Norfloxacina y Ciprofloxacina. Estos medicamentos se producen con varios nombres comerciales: Tsiplox, Tsiprobay, Urobacil, Tsiprolet, Tsiprinol, etc.
La norfloxacina generalmente se recomienda de acuerdo con la primera pestaña. (400 mg) durante 7-14 días. Tasa de frecuencia de admisión - 2 rublos / día. Entre las consecuencias indeseables después de tomar un antibiótico se encuentran un deterioro del apetito, trastornos dispépticos, una violación del ritmo de la defecación y debilidad. El medicamento está contraindicado en la disfunción renal, en la infancia (hasta los 15 años) y durante el embarazo.
Las capacidades bactericidas de la ciprofloxacina son más pronunciadas. El medicamento se produce en forma de comprimidos o viales con una solución para perfusión. La dosis estándar es de 0,25 a 0,5 g 2 veces al día. En condiciones graves, el medicamento debe administrarse por vía parenteral.
Las contraindicaciones para el medicamento son similares a las de la norfloxacina, y las consecuencias imprevistas son alergias cutáneas, dolor en el epigastrio, trastornos dispépticos, disminución del nivel de leucocitos y plaquetas en la sangre, fotosensibilidad (hipersensibilidad a la luz ultravioleta). .
El antibiótico Fosfomycin (nombres comerciales: Monural, Fosmicin, Ekofomural) también se usa para la cistitis con sangre. Su eficacia se debe a la concentración en los tejidos renales del principio activo fosfomicina trometamol.
Un medicamento se produce en gránulos, que deben disolverse en medio vaso de agua. Toman el medicamento a 300 mg 1 r. / Día. 2 horas antes de las comidas. A los niños se les prescribe este remedio solo después de 5 años. Dosis - 200 mg 1 r. / Día. Los eventos adversos, de acuerdo con las instrucciones, son acidez estomacal, dispepsia, urticaria, trastorno de las heces.
Además, para la cistitis hemorrágica, se prescribe el tratamiento con supositorios con efecto analgésico, antibacteriano y antiinflamatorio.
Si la hematuria no desaparece después de eliminar el trombo, continúe la irrigación con nitrato de plata o Karboprost. En situaciones difíciles, se usa formalina (solución al 3-4%) por vía intravesical. Se gotea después de la anestesia, con control cistoscópico. Después del procedimiento, la cavidad se irriga completamente.
En la terapia compleja, también se utilizan medicamentos con capacidades hemostáticas: ácidos aminocaproico y tranexamilico, Dicinon (interior), Etamsilat (inyecciones). En la terapia compleja, es obligatorio tomar vitaminas C y K.
Con la forma de radiación de la patología, se prescribe fisioterapia: oxigenación hiperbárica, estimulando la inmunidad a nivel celular, restaurando la membrana mucosa de la cavidad de la vejiga, ayudando a reducir la luz del vaso y eliminando el sangrado con oxígeno.
Tratamientos quirurgicos
Si no es posible la instilación (irrigación) de la vejiga con un catéter, el coágulo de sangre se extrae con un endoscopio. La citoscopia se realiza bajo anestesia, el efecto se fija con antibióticos. Paralelamente, para eliminar el sangrado, las zonas hemorrágicas se cauterizan mediante electrocoagulación o coagulación con argón.
La operación generalmente se prescribe para la forma refractaria de cistitis hemorrágica (en pacientes con cáncer). Además de los métodos de intervención quirúrgica enumerados, se utiliza la embolización selectiva de la arteria (su rama hipogástrica).
Si la vejiga está muy deformada, se revelan muchas cicatrices y úlceras en las paredes, se extrae el órgano (cistectomía). En este caso, la orina se desvía a través del íleon o el colon sigmoide, o con la ayuda de una ureterostomía percutánea.
Según los cirujanos, la extracción de un órgano es aconsejable solo en casos especiales, porque la operación se prescribe a pacientes debilitados que se han sometido a quimioterapia y radiación. La mortalidad y las complicaciones graves, lamentablemente, están prácticamente garantizadas.
Terapia alternativa
La fitoterapia se usa con más frecuencia para el tipo de enfermedad bacteriana. La cistitis con sangre no implica tratamiento en casa, e incluso rápido, por lo que el médico insistirá en la hospitalización.
Para aumentar la diuresis y suprimir la inflamación, se utilizan infusiones de hierbas medicinales con efecto diurético: sucesión, cola de caballo, trucha arco iris, trébol, pasto de trigo, ortiga, seda de maíz. Para preparar el medicamento, debe preparar materias primas (1,5 cucharadas) y agua (0,5 litros). Mantener a fuego lento después de hervir durante 10 minutos. Beber el caldo después de enfriar, 100 ml cada uno. La frecuencia de admisión es de 3-4 rublos / día.
De las plantas medicinales que se utilizan para la inflamación, se recomiendan arándano rojo, gayuba, enebro y cuchilla. Para el caldo, es necesario tomar una parte de cada tipo de materia prima y mezclar. Una cucharada de la colección y 3 vasos de agua hirviendo son suficientes para una dosis. Después de insistir, puede beber un vaso de té curativo 3 rublos / día. El curso del tratamiento es de 8 a 10 días.
Prevención de la cistitis y pronóstico.
La prevención de la infección del sistema genitourinario y el diagnóstico oportuno de las infecciones urogenitales con el tratamiento posterior será una buena prevención de la cistitis hemorrágica, pero protegerá al 100% de la cistitis. no infeccioso tales medidas no podrán hacerlo.
Intentan prevenir complicaciones en pacientes con cáncer durante la quimioterapia con la ayuda del uso paralelo de la medicación de Mesna. Pero si ya se ha identificado la cistitis hemorrágica, el remedio es impotente. La toxicidad de los medicamentos oncológicos se reduce con el medicamento Amifostin.
En cualquier caso, para la prevención de todo tipo de cistitis, es necesario fortalecer el sistema inmunológico, combatir los malos hábitos y seguir una dieta. Sus principios básicos:
El tratamiento térmico debe excluir freír, fumar, salar y enlatar.
El pronóstico para el tratamiento de la inflamación de la vejiga, acompañado de hematuria, está asociado con las causas del desarrollo de la enfermedad, el diagnóstico competente y oportuno, la terapia adecuada y el estado general del cuerpo del paciente en el momento del tratamiento.
¿Necesito ir al médico por cistitis? La profesora consultora E. Malysheva en video.
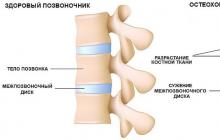
La vejiga es un órgano hueco con varias partes: la parte inferior, el cuerpo y el cuello. El cuello de la vejiga pasa a la uretra. En la región del fondo, los uréteres desembocan en la vejiga. La vejiga se encuentra en el diafragma urogenital. En las mujeres, el útero y la parte superior de la vagina están adyacentes. En los hombres, las vesículas seminales, la ampolla de los conductos deferentes y el recto se encuentran detrás de la vejiga. La glándula prostática está adyacente al cuello de la vejiga desde abajo.
Las funciones de la vejiga están determinadas por su estructura morfológica. La pared de la vejiga tiene cuatro capas. Desde el interior, está revestido por la mucosa, que se encuentra en la submucosa, seguida de la adventicia muscular y externa. La membrana serosa cubre solo la parte inferior de la vejiga. En una vejiga vacía, la pared es gruesa, la membrana mucosa se acumula en numerosos pliegues. En un estado estirado, la membrana mucosa se vuelve más delgada y no tiene pliegues. La estructura de la membrana mucosa asegura su capacidad para permanecer intacta si hay suficiente líquido en la cavidad de la vejiga: orina.
El epitelio de transición que recubre el interior de la cavidad de la vejiga en un estado estirado se asemeja a un epitelio escamoso estratificado no queratinizante. En este caso, las células no se separan, ya que están conectadas por contactos estrechos y desmosomas, que impiden la penetración de la orina a través de la pared de la vejiga, incluso a pesar de la diferencia de presión osmótica e hidrostática. En el estado normal, las células epiteliales de las capas superficiales están redondeadas. La lámina propia de la mucosa de la vejiga, fusionada con la submucosa, está ricamente irrigada por vasos sanguíneos y linfáticos, y los vasos pequeños están tan cerca del epitelio que parecen penetrarlo. Como resultado, la membrana mucosa sana de la vejiga es de color rosa.
La membrana mucosa en el lugar donde los uréteres desembocan en la vejiga no tiene pliegues ni siquiera con la vejiga colapsada. Este sitio tiene la forma de un triángulo y por el nombre del autor que lo describió por primera vez, se llama el triángulo de Lieto. El vértice del triángulo de Lieto se dirige a la abertura interna de la uretra, y en las esquinas de su base están las aberturas de los uréteres. En la submucosa del triángulo se encuentran glándulas similares a las que se encuentran en la parte inferior del uréter.
Siguiendo a la submucosa, se localiza el músculo principal, formado por tejido muscular liso. En la membrana muscular, se distinguen tres capas vagamente limitadas, entrelazadas entre sí. Las capas interna y externa tienen fibras musculares longitudinales. En el medio, la capa más desarrollada de la membrana muscular, las fibras musculares corren circularmente y forman el esfínter del cuello de la vejiga en el área de la abertura interna de la uretra. Las capas de tejido conectivo fibroso laxo, que separan los haces de músculos individuales y las capas de la membrana muscular, pasan a la adventicia externa de la vejiga.
En la pared de la vejiga hay muchos ganglios nerviosos y neuronas dispersas del sistema nervioso autónomo. Estos últimos son especialmente numerosos en la zona del triángulo de Lieto, en los puntos de entrada a la vejiga de los uréteres. Hay muchas terminaciones nerviosas receptoras en todas las membranas de la vejiga.
La vejiga tiene dos funciones. La primera es que la vejiga es un reservorio de orina, que ingresa periódicamente desde los riñones a través de los uréteres. La cantidad de orina que ingresa depende del volumen de líquido ingerido, la función de filtración de los riñones y varios fenómenos mentales. La vejiga puede retener la orina durante algún tiempo, y el tiempo de retención dependerá en mayor medida no de la cantidad de orina entrante, sino de la velocidad de su flujo. La vejiga puede retener la orina que fluye lentamente durante un período de tiempo más prolongado que la orina que fluye rápidamente. Esta característica se debe a la membrana muscular de la vejiga. Este último puede estirarse con bastante fuerza sin estimular la necesidad de orinar.
La segunda función de la vejiga es la evacuación. En una persona sana, la vejiga puede contener de 200 a 400 ml de orina. La cantidad de orina retenida depende del sexo y la edad del individuo. Las mujeres tienen menos capacidad de la vejiga que los hombres. En la vejez, se reduce la capacidad de contracción de los músculos de la vejiga. Como resultado, aumenta la capacidad del órgano.
Una persona sana orina unas cinco veces al día. La micción frecuente (poliuria) puede deberse a un aumento en la cantidad diaria de orina debido al consumo excesivo de alcohol o al clima frío, o por cualquier enfermedad metabólica (diabetes mellitus o diabetes insípida), o por enfermedades de los riñones, la pelvis renal o la vejiga. En algunos casos, la micción frecuente ocurre el mismo día y la misma noche. En otros casos, se manifiesta solo por la noche, despertando a una persona varias veces durante la noche y privándola así del sueño.
La cantidad diaria normal de orina para los hombres es de aproximadamente 1,5 litros, para las mujeres, 1,2 litros. Con poliuria, puede alcanzar hasta 7 litros e incluso hasta 15 litros con diabetes insípida. Una disminución en la cantidad de orina puede ocurrir con aumento de la sudoración, vómitos, diarrea, un debilitamiento agudo de la actividad cardíaca y especialmente con inflamación aguda de los riñones, cuando la cantidad de orina puede disminuir a 50-100 ml.
En el estado normal del tracto urinario inferior, la orina fluye en un flujo fuerte y completo. En muchas enfermedades, el chorro de orina del paciente se vuelve débil, delgado e intermitente. El proceso de retención urinaria en la vejiga puede depender de los músculos del diafragma urogenital, del estado de la pared abdominal anterior y de los músculos de la uretra. Entonces, en mujeres mayores con músculos flácidos, un ligero esfuerzo al toser, estornudar, las manifestaciones emocionales se acompañan de micción involuntaria de pequeñas porciones de orina. La orina que se extrae de una vejiga sana permanece igual que la que ingresa, es decir, no absorbe agua, minerales y sustancias orgánicas.
El desarrollo de la vejiga se produce a partir de excrecencias ciegas, que se colocan en la confluencia de ambos conductos de Wolff en la cloaca. El marcador de la séptima semana está revestido con un epitelio de varias filas que contiene glucógeno y fosfatasas inespecíficas. En el tercer mes de embriogénesis, las tres membranas de la vejiga ya están formadas.
La vejiga de los recién nacidos y los niños pequeños es alta y tiene forma de huso. En el segundo año de vida, esta forma se suaviza y se vuelve redonda, tomando la forma de un adulto a la edad de 15-17 años.
Microscópicamente, se registra la proporción de componentes de tejido, que es diferente a la de un adulto. En recién nacidos y lactantes, el epitelio ya tiene una estructura definitiva.
En el área del triángulo de la vejiga, hay varias glándulas tubulares no ramificadas. La capa muscular longitudinal de las paredes de la vejiga está más desarrollada que la circular. El desarrollo de la membrana muscular es más débil que el de un adulto, lo que obviamente determina la forma de la vejiga durante el período neonatal. Con el desarrollo de la capa circular, la forma de la vejiga cambia. El tejido conectivo está bien expresado y ocupa la mayor parte de la pared de la vejiga. Es pobre en fibras elásticas, cuyo número aumenta en el borde con la capa muscular.
El examen de la vejiga urinaria de niños de diversas edades en secciones seriadas permitió detectar glándulas. Se encuentran en las partes inferiores del triángulo en forma de densos cordones epiteliales en la mucosa o pequeñas cavidades llenas de secreciones en el epitelio. También hay formas de transición entre estas formaciones. En los adultos, las glándulas no siempre se encuentran.
La musculatura de la vejiga está creciendo activamente a partir de los 6 años. El esfínter alcanza su desarrollo a la edad de 12 años.
CISTITAS
La cistitis se denomina procesos inflamatorios agudos o crónicos en la membrana mucosa de la vejiga. A veces, toda la pared de la vejiga está involucrada en el proceso patológico. La cistitis es la enfermedad urológica más común, por lo que los pacientes acuden a los médicos de urgencias y urgencias. atención médica, a terapeutas, urólogos, ginecólogos, a veces a cirujanos. Con mayor frecuencia, las mujeres enferman, lo que se asocia con las características anatómicas, morfológicas y hormonales de su cuerpo.
La cistitis puede ser primaria, es decir, se presenta inicialmente en un cuerpo sano, y secundaria, es decir, puede ser una complicación de una enfermedad preexistente de la vejiga u otros órganos. Según el curso y la naturaleza de los cambios morfológicos, se distinguen la cistitis aguda y crónica. Las mujeres jóvenes tienen más probabilidades de desarrollar cistitis primaria. La cistitis secundaria afecta principalmente a hombres mayores, que suelen desarrollar un adenoma de próstata. Como resultado, se produce retención urinaria y luego se realizan estudios instrumentales, cateterismo y cistoscopia. En este caso, es posible un trauma en la membrana mucosa de la vejiga y su infección.
Dependiendo de la prevalencia del proceso, se distinguen la cistitis focal y difusa. Cuando solo el cuello de la vejiga está involucrado en el proceso inflamatorio, se desarrolla cistitis cervical, el triángulo de la vejiga - trigonitis. También existe una forma especial de cistitis crónica: intersticial.
Clasificación de la cistitis
SOLDADO AMERICANO. Goldin propuso la siguiente clasificación de cistitis.
O. L. Tiktinsky propuso su propia clasificación de cistitis.
Distinga entre cistitis infecciosa y no infecciosa. La cistitis de origen no infeccioso ocurre cuando la membrana mucosa de la vejiga urinaria se irrita por sustancias químicas excretadas en la orina, incluidos medicamentos durante su uso prolongado en dosis altas, con quemaduras de la membrana mucosa, por ejemplo, si es un concentrado La solución de una sustancia química se introduce en la vejiga, como resultado del lavado de la vejiga con una solución cuya temperatura supera los 45 ° C (cistitis por quemaduras), en caso de daño a la membrana mucosa. cuerpo extraño, cálculo urinario, así como en el proceso de examen endoscópico, con terapia de radiación sobre tumores de los órganos genitales femeninos, recto, vejiga (cistitis por radiación).
En la mayoría de los casos, una infección se une pronto al proceso inflamatorio inicialmente aséptico. Con la cistitis de naturaleza infecciosa, que es mucho más común que la cistitis de génesis no infecciosa, los patógenos son más a menudo E. coli, estafilococos, estreptococos, enterococos y Proteus vulgaris, a veces microorganismos productores de gases.
En la orina con cistitis de naturaleza infecciosa, se pueden encontrar drusas de actinomicetos, que causan cistitis micótica, Trichomonas vaginal, los agentes causantes de la cistitis por Trichomonas. Cada año, aumenta la importancia epidemiológica de la cistitis, causada por algunos representantes de la clamidia, los agentes causantes de la clamidia urogenital y el micoplasma. Actualmente, representan más del 50% de todas las enfermedades no gonocócicas. La clamidia y el micoplasma pueden causar formas de cistitis aguda y crónica.
Los agentes causantes de la cistitis pueden ser micobacterias tuberculosas y rara vez treponema pálido, el factor etiológico de la sífilis.
PATOGÉNESIS Y ANATOMÍA PATOLÓGICA DE LA CISTITIS
La cistitis infecciosa puede ocurrir por vías ascendentes, descendentes, hematógenas, linfáticas y de contacto.
Los agentes infecciosos pueden ingresar a la vejiga ascendente en enfermedades inflamatorias de la uretra, próstata, vesículas seminales, testículos y sus apéndices. La ruta descendente de infección ocurre con mayor frecuencia con la enfermedad renal tuberculosa. La vía hematógena de daño a la membrana mucosa de la vejiga ocurre cuando enfermedades infecciosas o la presencia de un foco purulento en el cuerpo: amigdalitis, pulpitis, furunculosis. La vía de infección linfógena ocurre en enfermedades de los órganos genitales: endometritis, salpingooforitis, parametritis. La infección de la vejiga puede ocurrir durante el cateterismo de la vejiga o durante la cistoscopia. Las infecciones directas de la vejiga pueden ocurrir cuando hay fístulas que conectan la vagina con la vejiga o la vagina con el recto.
La membrana mucosa de la vejiga es muy resistente a las infecciones, por lo que la infección por sí sola no es suficiente para el desarrollo de la cistitis. Además de la infección, otros factores predisponentes juegan un papel importante en el desarrollo de la cistitis. Estos incluyen una disminución en la resistencia del cuerpo debido a hipotermia, exceso de trabajo, deficiencias de vitaminas, agotamiento, enfermedades pasadas, inmunodeficiencia secundaria, trastornos hormonales e intervenciones quirúrgicas.
Son importantes la alteración del flujo de salida y el estancamiento de la orina en pacientes con adenoma de próstata, estenosis uretral, cálculos vesicales y disfunción vesical neurogénica. El momento predisponente es una violación de la circulación sanguínea en la pared de la vejiga o la pelvis pequeña. Los cambios en la membrana mucosa de la vejiga con cistitis se registran durante el examen cistoscópico, que está especialmente indicado en la cistitis crónica. Sobre primeras etapas cistitis aguda, la cistoscopia no debe realizarse para no causar daño adicional al paciente.
En la literatura, el cuadro cistoscópico que se desarrolla con cistitis de diversas etiologías se describe de manera bastante completa. Con la cistitis, donde los factores etiológicos son la flora cocal, Escherichia coli, clamidia, Trichomonas, los cambios en la membrana mucosa serán del mismo tipo, desprovistos de cualquier especificidad. Es un asunto diferente con una lesión específica de la vejiga con micobacterias tuberculosas, treponema pallidum y actinomicetos. En estos casos, los estudios cistoscópicos y morfológicos revelarán cambios típicos.
Debido a las razones anteriores, es aconsejable considerar por separado los cambios inespecíficos y específicos en la pared de la vejiga con cistitis. El examen cistoscópico de la cistitis aguda de origen inespecífico generalmente revela una membrana mucosa inflamada y de sangre completa, inyección de vasos, su dilatación, varios tamaños y formas de hemorragia en la membrana mucosa. Las áreas dañadas pueden estar cubiertas de moco, depósitos purulentos o fibrinosa-purulentos.
En el examen post mortem, se encuentra inflamación catarral, es decir, el moco se mezcla con el exudado que sale a la superficie. El exudado se drena de la superficie inflamada. Bajo el microscopio, se notan leucocitos, células caídas del epitelio tegumentario y, a veces, fibrina. En el tejido de la membrana mucosa de la vejiga, se notan los signos habituales de inflamación exudativa: hiperemia, edema, infiltración. Dependiendo de la naturaleza del exudado, la inflamación catarral puede tomar la forma de catarro seroso, catarro mucoso, catarro purulento.
El catarro seroso se caracteriza por la liberación de un exudado líquido transparente con una pequeña mezcla de leucocitos y epitelio descendente. Esta forma es a menudo la etapa inicial de otras formas de inflamación catarral. Con el catarro mucoso, el moco se mezcla con el exudado, por lo que toma la forma de una masa espesa y viscosa. Además, es característica una descamación más significativa de las células epiteliales. Con una descamación pronunciada, la inflamación se llama descamativa.
El catarro purulento se basa en la liberación de exudado purulento mezclado con moco. Dicho exudado tiene la apariencia de una masa viscosa y turbia de color gris amarillento o gris verdoso. La membrana mucosa de la vejiga con catarro purulento a menudo está sujeta a una destrucción superficial limitada, lo que conduce a la formación de pequeñas úlceras, llamadas erosiones. El curso de las inflamaciones catarrales suele ser agudo.
Con la recuperación, la exudación y la producción de moco cesan gradualmente. Una forma especial de cistitis purulenta es la cistitis flemonosa intersticial, en la que hay una impregnación purulenta difusa continua de la capa submucosa con una gran cantidad de leucocitos. Con la transición del proceso a la fibra circundante, se desarrolla pericistitis purulenta (inflamación de la membrana serosa de la vejiga) o paracistitis purulenta (inflamación de todos los tejidos que rodean la vejiga).
En esencia, la paracistitis puede considerarse una forma de peritonitis. La paracistitis purulenta aguda puede ocurrir como consecuencia de la pericistitis. Al mismo tiempo, aparecen uno o más abscesos en los tejidos edematosos alrededor de la vejiga, provocando una inflamación aguda difusa de todas las fibras. Con pericistitis y paracistitis de origen intestinal, el proceso purulento a menudo adquiere una naturaleza putrefacta y se complica por la formación de fístulas de la vesícula biliar.
Con la cistitis intersticial, se produce una úlcera de la vejiga como resultado del daño al tejido subepitelial y luego a la membrana mucosa y otras capas. La ulceración de la mucosa suele ser lineal. Como resultado de la cistitis intersticial, la vejiga se contrae, su capacidad disminuye. A veces, el catarro sigue un curso crónico prolongado. En la cistitis crónica, toda la membrana mucosa de la vejiga suele estar involucrada en el proceso patológico. Está infiltrado, edematoso, engrosado y su elasticidad se reduce. En mayor medida, especialmente en mujeres, la zona del triángulo vesical sufre. La membrana mucosa en las áreas afectadas es moderadamente hiperémica, aflojada con áreas de tejido de granulación que sangra fácilmente.
En algunos casos, aparecen microabscesos en la pared de la vejiga, después de su apertura, aparecen úlceras. Las úlceras de la membrana mucosa en la cistitis crónica tienen diferentes tamaños, profundidades y configuraciones, pueden ser únicas y múltiples. Las úlceras a largo plazo se incrustan con sales de ácido úrico con la aparición de cistitis incrustante. Con el predominio de los procesos proliferativos, se observa el desarrollo de tejido de granulación con la formación de verrugas, poliposis y crecimientos granulares, lo que conduce a la aparición de poliposis o cistitis granular.
La característica patológica del catarro crónico es el debilitamiento de la hiperemia, un cambio en la composición celular del exudado con una mezcla de linfocitos, a veces células plasmáticas. Los tejidos son infiltrados por pequeños linfocitos; puede observarse una pigmentación marrón del tejido. Es el resultado del depósito en el tejido de hemosiderina de eritrocitos destruidos, que sale por diapédesis de la plétora dilatada de vasos sanguíneos.
Junto con la pigmentación, a menudo se observa atrofia de la mucosa, que se vuelve delgada y lisa. Se desarrolla catarro atrófico. En algunos casos, también se puede observar catarro hipertrófico, en el que crece la mucosa, se produce proliferación e infiltración de la submucosa. Por lo general, la membrana mucosa se espesa de manera desigual. En este caso, la retracción se alterna con abultamiento, es decir, es posible una combinación de manifestaciones atróficas e hipertróficas de la membrana mucosa.
La influencia de los momentos térmicos y químicos solo es importante como factor predisponente que debilita la resistencia de la mucosa, pero la principal causa de inflamación son los microorganismos.
La inflamación hemorrágica en la membrana mucosa de la vejiga se desarrolla cuando hay una liberación abundante de eritrocitos de los vasos sanguíneos, lo que ocurre en cualquier inflamación exudativa, pero no en una forma tan pronunciada. Los eritrocitos que salen dan al exudado el color de la sangre y el tejido afectado adquiere un tinte sanguinolento. El carácter hemorrágico se puede observar tanto en serosos como en inflamación purulenta... Su base es la mayor permeabilidad de las paredes vasculares que con las inflamaciones ordinarias. Este último puede ser causado por el estado previo de las paredes vasculares o por una peculiaridad de la causa que provocó la inflamación.
La inflamación hemorrágica puede desarrollarse con algunas infecciones estreptocócicas. También se puede observar en personas que padecen anemia y otras enfermedades de la sangre con cambios degenerativos en las paredes vasculares, con deficiencia de vitaminas, especialmente con falta de ácido ascórbico y rutina, con hemofilia congénita.
En nuestra opinión, una atención especial merece una descripción del cuadro de una lesión tuberculosa específica de la vejiga, ya que en la actualidad la tuberculosis se ha convertido en una enfermedad muy común. Además, las cepas microbianas encontradas son altamente resistentes a métodos tradicionales efecto terapéutico, y esto explica el estado de alerta de los médicos ante la tuberculosis, que ahora ha salido de la categoría de enfermedades sociales.
La tuberculosis vesical es siempre un proceso secundario derivado de la tuberculosis renal. Con menos frecuencia, la infección se propaga desde los focos primarios de la tuberculosis genital. Con la tuberculosis del riñón, el proceso en la vejiga comienza con hiperemia focal en el área del orificio ureteral, erupción de los tubérculos tuberculosos, seguida de su ulceración y la formación de úlceras y cicatrices profundas. Con la inflamación tuberculosa, primero se produce daño tisular, alteración, que se expresa en forma de necrosis de elementos tisulares. A esto le sigue el desarrollo de una reacción exudativa con la liberación de líquido, leucocitos y linfocitos de los vasos. Pronto, comienza la multiplicación de células de origen local, como resultado de lo cual se produce un crecimiento focal del tejido de granulación.
A simple vista, dicho crecimiento se percibe como un nódulo gris que varía en tamaño desde un punto apenas perceptible hasta la semilla de mijo. Estos nódulos se denominan tubérculos o tubérculos. El examen microscópico de los tubérculos revela la presencia de alteración, exudación y proliferación, según el estado reactivo del organismo. Muy a menudo, el tubérculo se construye a partir de tejido de granulación, representado por células epitelioides, macrófagos súper maduros. En forma, estas células se parecen al epitelio escamoso integumentario: células laminares con un núcleo vesicular de color pálido. Entre las células epitelioides, suelen ser visibles delicadas fibras argirofílicas o una masa granular de exudado proteico coagulado. Además, en el tubérculo se encuentran células linfoides, macrófagos y leucocitos polimorfonucleares.
Un rasgo característico del tubérculo tuberculoso es la presencia de células gigantes con numerosos núcleos entre los elementos celulares. Los núcleos suelen estar dispuestos en un anillo alrededor de la periferia del cuerpo celular.
Al comienzo del desarrollo del tubérculo, las células gigantes se encuentran más cerca del centro y, con la necrosis cursi del centro, surgen en las partes periféricas del tubérculo. Con tubérculos epitelioides desarrollados, su tejido de granulación constituyente generalmente no contiene vasos sanguíneos. Cabe señalar que los tubérculos epitelioides corresponden a la fase proliferativa de desarrollo y representan una forma predominantemente productiva de tuberculosis.
Hay tubérculos linfoides, que se diferencian de los descritos anteriormente en que no contienen células epitelioides, pero hay células de la serie linfoide con una mezcla de macrófagos y leucocitos, que se ubican entre la masa proteica del exudado. Estos tubérculos pertenecen a la fase exudativa del desarrollo del tubérculo y se conocen como la forma exudativa de la tuberculosis.
El tercer tipo de tubérculos puede estar representado por una necrosis focal del tejido del órgano. Se trata de tubérculos necróticos, que son consecuencia del predominio de cambios alterativos. Los tubérculos necróticos se observan en personas con una manifestación de una fuerte disminución de la nutrición, caquexia, en los ancianos. Los tubérculos epitelioides y linfoides conservan su apariencia gris translúcida durante un tiempo relativamente corto. Pronto la parte central del tubérculo pierde su translucidez, se vuelve opaca, seca y amarillenta. En apariencia, se parece al requesón hervido. Este proceso se llama renacimiento cursi o caseoso. Las células de dicho tubérculo se someten a cariopycnosis, cariorrexis, y luego, en el área de las células desintegradas, queda un detrito polvoriento de grano fino que contiene los restos de núcleos desintegrados. En los tubérculos epitelioides, la degeneración cuajada ocurre más lentamente que en los tubérculos linfoides, extendiéndose desde el centro hacia la periferia.
El carácter granular de la periferia se conserva durante mucho tiempo en presencia de un centro caseoso alterado. En los tubérculos linfoides, la necrosis se desarrolla muy rápidamente y en poco tiempo cubre todo el tubérculo.
Los tubérculos epitelioides pueden sufrir no solo una transformación caseosa, sino también fibrosa. En este último caso, los fibroblastos se acumulan en el tubérculo, produciendo fibras de colágeno, reemplazando gradualmente los elementos celulares.
En el sitio del tubérculo oa lo largo de su periferia, se desarrolla tejido conectivo fibroso. Si las transformaciones fibrosas tienen lugar en un tubérculo tuberculoso, en el que ya se ha producido una degeneración cursi, entonces, en este caso, la masa cursi muerta está rodeada por una membrana de tejido conectivo y se produce la encapsulación. Posteriormente, las sales de ácido úrico se pueden depositar en la cuajada.
Con una tinción especial para los microbios de la tuberculosis, estos últimos se encuentran entre las células epitelioides, en su citoplasma y también dentro de las células gigantes. En los tubérculos epitelioides, las micobacterias tuberculosas se encuentran en pequeñas cantidades, a veces son difíciles de detectar. En los tubérculos linfoides, se encuentran en cantidades mucho mayores, especialmente con la degeneración cursi de los tubérculos. Hay muchos microorganismos en los tubérculos necróticos. Con la propagación del proceso tuberculoso, a menudo simultáneamente con la formación de tubérculos, hay un crecimiento difuso de tejido de granulación que, cuando se examina a simple vista, aparece en forma de una masa blanda translúcida gris-rosada. Su estructura microscópica puede no diferir en modo alguno del tejido de granulación banal, especialmente al comienzo del proceso. Solo por la presencia de bacilos tuberculosos en él se puede determinar su naturaleza.
Una característica de los exudados tuberculosos es el predominio de linfocitos en ellos sobre los leucocitos polimorfonucleares. Si el tubérculo no sufre una transformación fibrosa, debido a la transformación cuajada y la descomposición de sus bacilos tuberculosos penetran en el tejido vecino, donde surgen nuevos tubérculos. En el futuro, se fusionan entre sí, lo que da la formación de focos tuberculosos más grandes. En este caso, extensos campos de ulceración a veces ocupan toda la superficie interna de la vejiga. En algunos casos, el foco tuberculoso aumenta constantemente y todo el tiempo muestra una tendencia a la degeneración y descomposición cursi. Al llegar a la superficie, se abre el foco tuberculoso y se separa la masa de queso, lo que da la formación de una úlcera tuberculosa.
En algunos casos, hay edema de la membrana mucosa, formación de excrecencias papilomatosas del epitelio y depósito de sales de ácido úrico en las zonas ulceradas. Como resultado de la enfermedad, puede desarrollarse esclerosis de la pared de la vejiga y tejido peri-vesicular. Se forman adherencias con órganos cercanos, aparecen fístulas y abscesos fríos. Las paredes de la vejiga se engrosan, son reemplazadas por tejido cicatricial, la vejiga se contrae, el mecanismo de cierre del orificio ureteral se interrumpe con la aparición de reflujo vesicoureteral.
Con la lesión sifilítica de la vejiga, que es rara, en el período primario, los cambios en ella no se registran. En el período secundario de la sífilis, la lesión de la vejiga se caracteriza por erupción papular y crecimientos papilomatosos, pequeñas ulceraciones de la membrana mucosa. En el período terciario, las encías típicas y los infiltrados gingivales se pueden encontrar en la vejiga. Las gomas pueden ser de tamaño pequeño y, a simple vista, aparecer como puntos grises o nódulos, similares a miles de millones de tubérculos grises.
En el caso de un chicle solitario, los nudos varían en tamaño desde un guisante hasta un huevo de gallina. En un estado fresco, la encía solitaria es un suave nudo gris rosado. El chicle milmillonésimo tiene la apariencia de un punto gris, o es tan pequeño que solo se puede detectar con un microscopio. Posteriormente, comienzan los cambios necrobióticos en la encía, lo que conduce a la necrosis de su tejido. Al mismo tiempo, en algunos casos, el tejido necrotizante se descompone y se convierte en una masa translúcida gelatinosa que se asemeja al pegamento. Más a menudo, la necrosis del tejido de las encías sigue el camino de la necrosis seca y se expresa en una imagen de degeneración cursi, similar en apariencia a la que tiene lugar durante el desarrollo de un foco tuberculoso. Por lo general, simultáneamente con la necrotización del tejido de las encías a lo largo de su periferia, se produce el desarrollo de tejido conectivo cicatricial. En este período, la encía es uno o más focos adyacentes de masa seca amarillenta y cuajada rodeada por una fina capa grisácea translúcida que pasa a lo largo de la periferia hacia un poderoso desarrollo de tejido conjuntivo cicatricial. La degeneración cuajada y la licuefacción necrótica de la encía ubicada en la superficie de la membrana mucosa se acompañan de la separación de la masa muerta y la formación de una úlcera gomosa.
El examen microscópico de la encía resulta estar compuesto de tejido de granulación que contiene vasos y está formado por células epitelioides, linfoides y plasmáticas. Las células gigantes a menudo se encuentran con núcleos ubicados en el centro o núcleos ubicados a lo largo de la periferia del citoplasma. En las gomas con transformaciones de queso, dicho tejido de granulación se encuentra en la periferia, la transformación fibrosa se nota temprano en él, con el desarrollo de tejido conectivo cicatricial que rodea la encía y hebras que se extienden hacia los lados hacia el tejido adyacente. En las arterias y venas que se encuentran en las partes marginales de la encía, y en los tejidos adyacentes, se observa engrosamiento de las paredes y estrechamiento de la luz, en ocasiones hasta que se cierra por completo debido a la proliferación de tejidos del revestimiento interno del vaso. . La goma de mascar, que ha sufrido una degeneración cursi, bajo el microscopio parece una masa amorfa, de grano fino, muerta, pero en ella, en contraste con la masa de queso tuberculosa sin estructura, siempre es posible ver los contornos de la estructura de del tejido que estaba aquí, especialmente los vasos, las fibras elásticas sobresalen bien.
En algunos casos, especialmente cuando se forman tubérculos típicos a lo largo de la periferia de la encía, es extremadamente difícil distinguirlo de un foco tuberculoso. En estos casos, es necesario tener en cuenta la prevalencia de células linfoides y plasmáticas características de la encía, la aparición muy temprana de fibroblastos y el desarrollo de tejido conectivo fibroso a lo largo de la periferia, el inicio de la degeneración cursi durante el período de ya transformación cicatricial de la periferia de la encía y la preservación de los contornos del tejido anterior en la masa de queso de la encía, especialmente sus vasos. Con el tiempo, la masa de cuajada se disuelve gradualmente y es reemplazada por tejido cicatricial. Como resultado de este resultado de la encía, se forman cicatrices radiantes gruesas y densas, que tensan fuertemente el tejido, lo que lleva a retracciones profundas en la superficie del órgano, lo que provoca un estrechamiento de la luz.
Cuando se forman cicatrices de úlceras gomosas, se forman cicatrices similares con las mismas consecuencias. Además de los ganglios gomosos limitados en el período terciario de la sífilis, se puede observar una infiltración gomosa anidada o más difusa de células redondas o plasmáticas, a veces con células gigantes. Posteriormente, las células de los infiltrados sufren cambios necrobióticos y una reabsorción gradual. En su lugar, se desarrolla tejido cicatricial.
Con el daño sifilítico en los vasos sanguíneos, especialmente en las arterias, se desarrolla una proliferación limitada o difusa de tejido de granulación o infiltrados gomosos, que capturan las capas media y externa del vaso y se acompañan de necrosis de la pared. La trombosis de la luz del vaso se asocia a menudo con tal lesión. En otros casos, se observa un cuadro de endarteritis obliterante, que se expresa en la proliferación del tejido de la membrana interna con un estrechamiento de la luz, a veces hasta que se cierra por completo. Con todos los cambios en el vaso, hay una violación del suministro de sangre a los tejidos a los que la arteria afectada lleva sangre. En este caso, se producen sus cambios atróficos, hasta la necrosis.
La lesión actinomicótica de la vejiga suele ser secundaria y se desarrolla como resultado de la transición del proceso desde el tejido peri-vesicular afectado. En estos casos, en preparaciones histológicas, entre la acumulación de exudado purulento, el crecimiento de granulación específica y tejido fibroso, son visibles drusas de actinomicetos. Los microbios forman hilos ramificados en los tejidos en forma de bola.
En la periferia de la bola, los filamentos tienen engrosamientos en forma de matraz en los extremos, como los rayos de una estrella. A simple vista, estas colonias, o drusas, aparecen como pequeños granos translúcidos blanquecinos o amarillentos o granos de arena.
La enfermedad se expresa en el desarrollo de ganglios densos, que a veces se asemejan a un tumor. Los nódulos están compuestos por tejido de granulación formado por células epitelioides y redondas, entre las que a menudo hay grupos de células de xantoma que contienen muchas pequeñas gotitas de lípidos. También hay células xantomas gigantes multinucleadas. A menudo se pueden encontrar numerosos cuerpos fucsinofílicos de Russel. Entre dicho tejido de granulación se encuentran pequeños abscesos. En cada absceso entre el pus, se puede ver la drusa del hongo radiante.
En los intervalos entre los abscesos y a lo largo de la periferia de todo el nódulo, el tejido de granulación sufre una transformación fibrosa gradual, cicatrización. En este sentido, con la actinomicosis, que tiene alguna prescripción, en la zona afectada hay una fuerte compactación por una potente proliferación de tejido conectivo. En el corte de este tejido, a simple vista, son visibles pústulas con semillas de drusas entre el pus. Debido al gran número de abscesos, que son más o menos del mismo tamaño, la superficie cortada a través del nódulo actinomicótico puede parecerse a un panal. A veces hay una muerte espontánea del hongo radiante. En este caso, la drusa está rodeada en su totalidad por tejido de granulación y las células gigantes aparecen directamente cerca de la drusa, que la disuelven como un cuerpo extraño.
La tricomoniasis de la vejiga es una complicación de la uretritis por Trichomonas. Se desarrolla en una vía urogénica ascendente. Más común en mujeres. La cistitis resultante en la mayoría de los casos es causada no solo por la tricomoniasis, sino también por la flora bacteriana que la acompaña.
La gangrena de la vejiga, o cistitis gangrenosa, tiene un curso severo, acompañado de una alta mortalidad. Este tipo de patología es relativamente raro y es el resultado de una circulación sanguínea alterada en la vejiga, daño al sistema nervioso central con diabetes mellitus o inyectar inadvertidamente sustancias que dañan las mucosas en la cavidad de la vejiga. Esta patología se describe con más detalle en la monografía de A.V. Ayvazyan y A.M. Voino-Yasenetsky (1985). Los autores encontraron que la tasa de mortalidad por cistitis gangrenosa entre los hombres es el doble que entre las mujeres. Aparentemente, esta relación se puede explicar por lo siguiente características anatómicas organismo: en las mujeres, en el área de la parte inferior de la vejiga, hay una conexión débil de la membrana mucosa con la capa muscular, mientras que en los hombres, la membrana mucosa de la vejiga está más estrechamente conectada a la capa muscular, especialmente en el área del triángulo de Lietot. Esto tiene un efecto sobre el rechazo del tejido necrótico. En los hombres, pequeños parches de tejido muerto pueden pasar a través de la uretra. En las mujeres, casi toda la mucosa muerta con la capa submucosa de la vejiga sale por la uretra corta y ancha.
Si un paciente con cistitis gangrenosa sobrevive, luego del rechazo de las capas muertas, aparece una membrana mucosa hipervascularizada de la vejiga de color rojo. La capa muscular no recupera su elasticidad. Está atrófica, esclerosada. Como resultado, la vejiga se arruga, su capacidad se reduce en gran medida. Todo esto tiene como consecuencia los cambios en el tracto urinario superior.
La trigonitis es una inflamación aislada de la membrana mucosa del triángulo de la vejiga. La trigonitis aguda, por regla general, es una consecuencia de la propagación de la infección con inflamación de la uretra posterior, así como con prostatitis. La trigonitis crónica se observa principalmente en mujeres y tiene la naturaleza de un proceso estancado. Se basa en un trastorno circulatorio en la región del triángulo de la vejiga y el cuello de la vejiga cuando el útero está en la posición incorrecta o cuando la pared anterior de la vagina está bajada. En algunos casos, el proceso inflamatorio crónico en los parametrios es de importancia.
La cistitis por radiación ocurre como una complicación de la radioterapia para enfermedades de los órganos genitales femeninos, el recto, que se desarrolla según la dosis de radiación y la sensibilidad de los tejidos irradiados en diferentes momentos del curso de la radioterapia: durante el curso, inmediatamente después eso, después de varias semanas, meses, años. En el período agudo, se desarrolla úlcera trófica Vejiga. Dicha úlcera tiene bordes planos o socavados, con el tiempo se vuelven densos y esclerosados. La parte inferior de la úlcera está cubierta de placa necrótica. La úlcera no cicatriza bien y puede provocar la formación de fístulas. En las últimas etapas de la cistitis por radiación, son característicos los cambios cicatriciales y ulcerativos en la pared de la vejiga.
CUADRO ACTUAL Y CLÍNICO DE LA CISTITIS
La cistitis aguda y crónica se distingue a lo largo del curso.
La cistitis aguda suele ocurrir de forma repentina, algún tiempo después de la hipotermia o la exposición a otro factor provocador. Sus principales síntomas son dolor frecuente al orinar, dolor en la parte inferior del abdomen, piuria. La intensidad del dolor al orinar aumenta. El dolor puede ser casi constante, pero se asocia más a menudo con el acto de orinar y ocurre al principio, al final o durante todo el acto de orinar. Debido al aumento de la urgencia de orinar, los pacientes no pueden retener la orina.
La gravedad de los signos clínicos en la cistitis aguda es diferente. En algunos casos más leves, los pacientes solo sienten pesadez en la parte inferior del abdomen. La polaquiuria moderadamente expresada se acompaña de un ligero dolor al final del acto de orinar. A veces, estos fenómenos se observan en 2-3 días y desaparecen sin un tratamiento especial. Sin embargo, la cistitis aguda con mayor frecuencia, incluso con el inicio oportuno del tratamiento, dura de 6 a 8 días, a veces de 10 a 15 días. Un curso más largo indica la presencia de una enfermedad concomitante que apoya el proceso inflamatorio y requiere un examen adicional.
Para formas pesadas la cistitis aguda (flemonosa, gangrenosa, hemorrágica) se caracteriza por una intoxicación grave, calor cuerpo, oliguria. Al mismo tiempo, la orina está turbia con un olor pútrido, contiene escamas de fibrina, a veces capas de membranas mucosas necróticas, una mezcla de sangre. La duración de la enfermedad en estos casos aumenta significativamente, es posible el desarrollo de complicaciones graves. Con una inflamación total y difusa de la membrana mucosa de la vejiga, el dolor aumenta con la acumulación de orina y el estiramiento de la membrana mucosa inflamada. El aumento del dolor al final del acto de orinar se asocia con una contracción de la mucosa inflamada de la vejiga y con el contacto de las superficies inflamadas.
Con la localización de procesos inflamatorios en la región del cuello de la vejiga, se producen dolores de la naturaleza más intensa al final del acto de orinar, que se asocia con tenesmo y contracción convulsiva del esfínter vesical. Los pacientes a menudo se ven obligados a vaciar la vejiga y luego el dolor es permanente. Además de la piuria (leucocituria) en la cistitis aguda, es posible la hematuria macroscópica y microscópica. La hematuria, por regla general, es terminal, que se asocia con un traumatismo en la membrana mucosa inflamada del cuello de la vejiga y el triángulo de Lieto al final del acto de orinar. La eritrocituria se observa con tanta frecuencia como la leucocituria.
El síntoma principal de la trigonitis aguda es una disuria pronunciada, a veces hematuria terminal. Se detecta una cantidad significativa de leucocitos en la orina.
Los principales síntomas clínicos de la tricomoniasis vesical consisten en micción frecuente y dolorosa, piuria, hematuria. El cuadro cistoscópico con lesiones de la vejiga por Trichomonas no es típico.
El cuadro clínico de la gangrena de la vejiga se compone de quejas de los pacientes sobre dificultad para orinar, dolor en el sacro, debilidad, temperatura alta. En el estudio de los pacientes, se observa su condición extremadamente grave, palidez de la piel, subicteridad de la esclerótica de los ojos. En algunos casos, la cistitis gangrenosa aguda puede desarrollarse repentinamente y simular un abdomen agudo, especialmente porque cuando se perfora la pared de la vejiga, su contenido puede ingresar a la cavidad abdominal, provocando peritonitis.
Con cistitis gangrenosa, la mayoría síntoma característico es hematuria. El paso de tejido muerto se acompaña de dolor intenso y dificultad para orinar, hasta una retención urinaria completa, más a menudo en los hombres. El nitrógeno se determina en la sangre, el nivel de urea alcanza cifras elevadas. Debido al derretimiento de las membranas mucosas y submucosas, la orina se vuelve fétida con una reacción alcalina.
El proceso se caracteriza por la progresión persistente de lesiones necróticas purulentas de la vejiga. A menudo no es posible lograr un resultado exitoso. En algunos casos, la cistitis gangrenosa puede desarrollarse sin trastorno de la micción. En este caso, las principales manifestaciones de la enfermedad pueden ser temperatura corporal alta, dolor en la región púbica y perineal, orina con olor a azufre, contiene una mezcla de sangre y pequeñas áreas de la membrana mucosa. Si hay un bloqueo de la abertura interna de la uretra con tejidos necróticos exfoliados, entonces la micción es difícil o completamente imposible. Si el factor etiológico de la cistitis gangrenosa es una microflora gramnegativa, puede producirse un choque bacteriano.
La cistitis posparto ocurre debido a las peculiaridades del curso del acto de parto o la transición de la infección de los genitales a la vejiga. Ocurre cuando Escherichia coli, con menos frecuencia estafilococos y estreptococos ingresan a la vejiga. Para el desarrollo de la enfermedad, es necesaria la presencia de factores predisponentes, de los cuales los principales son la retención urinaria en la vejiga y los cambios en la membrana mucosa de la pared de la vejiga con un curso prolongado de trabajo de parto y trauma. Los síntomas de la cistitis posparto son retención urinaria, dolor al final del acto de orinar, turbidez de la última porción de orina. La orina contiene una cantidad moderada de leucocitos. Durante la cistoscopia, se observan hiperemia de la membrana mucosa, extravasados, equimosis, edema e inyección vascular. La temperatura suele ser normal. El estado general de los pacientes cambia poco. A menudo, la cistitis se observa como una enfermedad concomitante en las lesiones posparto de los órganos pélvicos, que a menudo se manifiesta como cistopielitis.
El cuadro clínico de la cistitis crónica es diverso y depende del factor etiológico, el estado general del paciente y la eficacia del tratamiento. Los principales síntomas clínicos son los mismos que en la cistitis aguda, pero menos pronunciados. La cistitis crónica procede como un proceso continuo con quejas constantes, más o menos pronunciadas y cambios en la orina (leucocituria, bacteriuria), o hay un curso recurrente con exacerbaciones similares a la cistitis aguda y remisiones, durante las cuales todos los signos de cistitis son ausente.
La cistitis crónica se acompaña de una reacción alcalina de la orina con un contenido diferente de moco. Se observa una reacción ácida de la orina con cistitis causada por E. coli y bacilo tuberculoso. La proteinuria en pacientes con cistitis se asocia con el contenido de corpúsculos (leucocitos y eritrocitos) en la orina. La leucocituria y eritrocituria más pronunciadas, la proteinuria más pronunciada.
En la trigonitis crónica, los signos clínicos se expresan mal. Por lo general, la micción es algo frecuente, se notan molestias durante el acto de orinar. No hay cambios en la orina. Durante la cistoscopia, la membrana mucosa del triángulo de la vejiga se afloja, edematosa, ligeramente hiperémica.
Las manifestaciones clínicas y los cambios en la orina con la cistitis por radiación son los mismos que con la cistitis crónica banal.
Con la infección tuberculosa y protea, el curso de la cistitis siempre es crónico. Con la cistitis tuberculosa, la disuria suele aumentar gradualmente. Al principio, hay una micción moderadamente frecuente (polaquiuria) sin dolor, a veces hay ganas de orinar por la noche. A medida que avanza la enfermedad, la micción se vuelve mucho más frecuente, se vuelve mucho más dolorosa, la orina se excreta en pequeñas porciones y a menudo se ve una mezcla de sangre en sus últimas gotas.
La sífilis vesical es poco común. El cuadro clínico no tiene características específicas claramente expresadas. La enfermedad avanza como una cistitis crónica banal, con necesidad frecuente y dolorosa de orinar con diversos grados de piuria. Más a menudo que con otras formas de cistitis, aparece hematuria.
Las complicaciones de la cistitis incluyen la transición del proceso inflamatorio desde la pared de la vejiga al tejido circundante de la vejiga, con la aparición de paracistitis. En la cistitis crónica, los microorganismos pueden penetrar ascendiendo a través de los vasos linfáticos del uréter hacia la pelvis y el tejido renal, provocando un proceso inflamatorio en ellos. La cistitis crónica, la mayoría de las veces de origen tuberculoso, conduce a la esclerosis de la pared de la vejiga, como resultado de lo cual su capacidad disminuye drásticamente y los trastornos disúricos se vuelven extremadamente graves.
DIAGNÓSTICO
En la mayoría de los casos, el diagnóstico de cistitis no es difícil. Dado que la cistitis aguda y la cistitis crónica en la etapa de exacerbación se acompañan de quejas características de micción dolorosa frecuente con cortes, datos anamnésicos sobre un inicio agudo repentino y aumentos rápidos de los síntomas con su máxima gravedad en los primeros días (con cistitis aguda) o en Las cistitis preexistentes son importantes (con cistitis crónica). En el estudio de la orina, se revelan signos objetivos de cistitis en forma de leucocituria y hematuria. La palpación profunda de la región suprapúbica es dolorosa. Con inflamación de la pared inferior de la vejiga y con inflamación local pronunciada de su cuello, la palpación desde el recto y desde la vagina también es muy dolorosa.
La cistitis gangrenosa a veces es difícil de diagnosticar temprano. Esto a veces se asocia con una manifestación atípica de la enfermedad. Si no se realizó un diagnóstico temprano de cistitis gangrenosa y, en consecuencia, el tratamiento se inició tarde, se producirán cambios morfológicos irreversibles de la membrana mucosa y las capas musculares de la vejiga y el tejido paravesical. El daño severo a la pared de la vejiga con cistitis gangrenosa ocurre con síntomas de shock. Las operaciones para drenar la orina y eliminar los tejidos necróticos, la detección temprana de la flora microbiana, la determinación de la sensibilidad a los antibióticos y, en consecuencia, el tratamiento antibacteriano pueden conducir a una disminución de la mortalidad en la cistitis gangrenosa.
Los principales síntomas de la tuberculosis vesical son la disuria. Los datos anamnésicos con quejas de un aumento gradual en la frecuencia de la micción, que eventualmente se vuelve dolorosa, ayudan a hacer el diagnóstico. Se acompaña de piuria y hematuria terminal. De importancia decisiva para el diagnóstico de la tuberculosis de la vejiga son la detección de micobacterias tuberculosas en la orina, los cambios específicos durante la cistoscopia y la radiografía del tracto urinario y los riñones.
Con la diseminación descendente urinogénica del proceso, la cistoscopia revela hiperemia y edema de la membrana mucosa en el área de los orificios ureterales del riñón afectado, tubérculos tuberculosos amarillentos pequeños típicos con una corola de hiperemia, úlceras con bordes irregulares socavados, la parte inferior de los cuales está cubierto con un tejido fibroso purulento de color amarillo grisáceo. En ocasiones se encuentran granulomas tuberculosos, simulando un tumor de vejiga. En los cistogramas para la tuberculosis, se observa la deformación de los contornos de la vejiga, la pendiente de una de sus paredes, una disminución en el volumen del órgano y reflujo vesicoureteral.
El diagnóstico de cistitis por Trichomonas se establece sobre la base de la detección de Trichomonas en la segunda porción de orina. En su ausencia, se examina la secreción de la uretra y la vagina.
El diagnóstico de lesiones sifilíticas de la vejiga es bastante difícil. No siempre es posible detectar una espiroqueta pálida en la orina. Con la cistoscopia en el período primario, prácticamente no hay cambios en la vejiga. Con el período secundario de la sífilis, hay un cuadro de cistitis ulcerosa, que casi no difiere de otras formas de lesiones similares, en particular las úlceras tuberculosas, pero en ausencia de los tubérculos característicos de la tuberculosis. En el período gingival durante la cistoscopia de la vejiga, la imagen se asemeja a un tumor. A favor del diagnóstico de sífilis vesical, existe un curso largo y persistente de la enfermedad que no responde a los métodos convencionales de tratamiento, datos anamnésicos o la presencia de lesiones sifilíticas de otros órganos y sistemas. Una respuesta Wasserman positiva es fundamental, al igual que el efecto rápido y casi siempre positivo de tratamientos específicos.
En el diagnóstico de la cistitis crónica y la identificación de las causas subyacentes de la inflamación, la cistoscopia y la cistografía son fundamentales. Al mismo tiempo, se determina el grado de daño a la vejiga, la forma de cistitis, la presencia de un tumor, cálculo urinario, cuerpo extraño, divertículo, fístula, úlceras. En algunos casos, durante la cistoscopia, se encuentran signos de enfermedad renal y ureteral que acompañan a la cistitis, por ejemplo, la secreción de sangre o pus de la boca de los uréteres. Si es necesario, utilice también otros métodos de examen general o urológico.
La cistoscopia se puede realizar bajo la condición de permeabilidad satisfactoria de la uretra, suficiente capacidad de la vejiga: al menos 50 ml y transparencia del medio en ella. Para estudiar la configuración de la vejiga e identificar procesos patológicos en ella, la cistografía de contraste se utiliza al introducir medicamentos que contienen yodo, una suspensión de sulfato de bario, oxígeno o dióxido de carbono. La más fisiológica es la cistografía descendente, que se obtiene 20-30 minutos después de la administración intravenosa de un medio de contraste radiopaco. La cistografía ascendente (retrógrada) se realiza mediante la introducción de un líquido de contraste radiopaco en la vejiga a través de la uretra o catéter uretral, o drenaje suprapúbico.
La biopsia de la mucosa de la vejiga, por regla general, se realiza en pacientes con cistitis crónica, así como con fines de diagnóstico diferencial. Al mismo tiempo, los resultados de la biopsia no pueden reflejar el estado de toda la pared de la vejiga, ya que en este caso solo tenemos el tejido de la mucosa, sin submucosa profunda ni capas musculares.
Las pruebas de laboratorio de orina siguen ocupando un lugar importante en la moderna Práctica clinica... Los cilindros de vidrio graduados se utilizan para determinar la cantidad diaria de orina. Para contabilizar correctamente la cantidad de orina por día, es necesario recolectarla de una determinada hora de un día a una determinada hora de otro. Es mejor recolectar la orina por separado durante el día y la noche. También necesita orinar antes de cada evacuación intestinal. Es importante, simultáneamente con el cambio en la cantidad diaria de orina, anotar también la cantidad de líquido que bebe por día.
Se obtiene una descripción detallada de las propiedades de la orina del laboratorio, donde generalmente se envían de 100 a 400 ml de orina, extraídos de la cantidad total recolectada por día. Primero se debe agitar la orina diaria para que penetre sedimento. Si la orina recolectada durante el día se descompone rápidamente, se recomienda enviar una porción de orina fresca al mismo tiempo. En algunos casos, se envían dos porciones de orina para su análisis, por la mañana y por la noche, ya que la calidad de la orina cambia por la noche. La orina para el análisis se recoge en un recipiente de vidrio impecablemente limpio, si es posible, con un tapón esmerilado. La claridad de la orina desaparece después de mucho tiempo debido a la pérdida de sales urinarias de su solución. Los uratos son de color rojo ladrillo, las sales de fosfato (fosfatos) son blancas. Como consecuencia, la transparencia se puede juzgar por orina fresca. Si está turbio, entonces, tal vez, contenga impurezas patológicas e inusuales. La turbidez de la orina viene dada por proteínas, pus, sangre, sales de ácido úrico.
El olor a orina tampoco debe escapar a la atención del personal médico. El olor ofensivo de la orina recién vertida habla de una descomposición de gran alcance causada por una enfermedad de la vejiga. La orina normal es ácida. Cuando permanece en un lugar cálido durante mucho tiempo, la reacción puede volverse alcalina debido al proceso de fermentación resultante. La reacción alcalina de la orina recién liberada indica un proceso de fermentación en la vejiga misma. En ausencia de un laboratorio especializado, la reacción de la orina, su pH es fácil de determinar utilizando papel tornasol rojo y azul, utilizados simultáneamente. En el caso de una reacción ácida de la orina, el papel tornasol azul se vuelve rojo y el rojo no cambia de color. Con una reacción alcalina de la orina, el papel tornasol rojo se vuelve azul y el azul no cambia de color. Si los papeles tornasol azul y rojo no cambian de color, la reacción de la orina es neutra. En condiciones de laboratorio clínico, el pH de la orina se determina utilizando un indicador de azul de bromotimol, la presencia de proteína se juzga mediante una muestra unificada con ácido sulfosalicílico, por el método Brandberg-Roberts-Stolnikov.
Los métodos cuantitativos para determinar la proteína en la orina incluyen una muestra con ácido sulfosalicílico, un método biuret. La aparición de sangre en la orina, visible. con un simple ojo, siempre indica daño severo del tracto urinario: inflamación hemorrágica de los riñones, cálculos, tuberculosis, cáncer. En este caso, la orina puede parecer sangre real. Los elementos formados se determinan mediante microscopía de sedimento urinario, que se discutirá un poco más adelante. Ahora debemos detenernos en las causas de la hematuria y piuria en la cistitis y en los métodos de interpretación correcta de los datos macroscópicos. Al examinar la orina obtenida de un paciente con cistitis, se encuentran hematuria y piuria, como se mencionó anteriormente. Hematuria: excreción de sangre, eritrocitos en la orina. La hematuria no debe llamarse liberación de hemoglobina en ausencia de glóbulos con hemólisis intravascular. La hematuria falsa ocurre cuando la orina está contaminada con sangre menstrual, con metrorragia.
Según la historia del paciente sobre la porción de orina con la que se libera la sangre, ya se puede hacer una idea del lugar de su origen. Si se liberan gotas de exudado sanguinolento de la uretra además de la micción o se lavan con las primeras porciones de orina, esto indica la aparición de sangre en la uretra. La sangre de la vejiga generalmente se deposita en el fondo y se excreta en la última porción de orina. La sangre de los riñones tiñe uniformemente todas las porciones de orina. Esto se puede ver con especial claridad al realizar una prueba con tres vasos. Se le ofrece al paciente recolectar la primera, media y última porciones de orina por separado en una sola micción en tres vasos separados y comparar su color. La hematuria de origen renal es probable cuando, en ausencia de síntomas de daño a la vejiga, la próstata o la uretra, la sangre se mezcla completamente con la orina y el contenido de los tres vasos tiene un color uniforme. La presencia en la orina de coágulos finos y largos en forma de gusano, cilindros de eritrocitos, albuminuria y arena confirman el origen renal de la hematuria. La orina con hematuria nefrítica renal tiene el color de los restos de carne. Es de color marrón en lugar de rojo brillante. Una mezcla de un centímetro cúbico de sangre por 1 litro hace que la orina parezca sospechosa de hematuria.
La piuria, o la secreción de orina turbia purulenta, puede ser un síntoma de muchas enfermedades, ya que los leucocitos, el pus, como la sangre, se pueden mezclar con la orina en varias partes del tracto urinario. La presencia de una leve leucocitosis en la orina femenina es más bien la regla y depende de la contaminación de los órganos genitales. Por lo tanto, para evitar un diagnóstico erróneo, se recomienda realizar pruebas de leucocitos en mujeres solo en orina obtenida mediante un catéter. El origen vesicular o renal de la piuria se resuelve fácilmente con un cistoscopio y un cateterismo ureteral. Para prescribir adecuadamente el tratamiento para un paciente con cistitis, es necesario realizar un examen microscópico del sedimento de orina y un examen microbiológico en la clínica. El examen microscópico de las preparaciones nativas de sedimento de orina se lleva a cabo después de la centrifugación de 10 ml de la porción de orina de la mañana, después de mezclarla completamente. Las partes organizadas y desorganizadas se distinguen en el sedimento. En el sedimento organizado se pueden encontrar elementos perfilados y epitelio de la vejiga. Los eritrocitos tienen forma de disco y son de color amarillo verdoso. En una reacción ácida de la orina, los eritrocitos se encogen y adquieren una forma estrellada. Los hongos de levadura son muy similares a los eritrocitos, pero a diferencia de los primeros, los hongos son más a menudo ovalados, azulados y de yemas. El diagnóstico se ayuda con la adición de una solución al 5% de ácido acético al sedimento, bajo la influencia de la cual los eritrocitos se hemolizan y la levadura permanece. Los leucocitos en el sedimento urinario tienen una forma redondeada y un citoplasma granular. Con bacteriuria en orina alcalina, los leucocitos se destruyen rápidamente. Normalmente, en el sedimento de orina de un hombre, hay hasta 3 leucocitos, de una mujer, hasta 5 en el campo de visión. Con la cistitis, la leucocituria puede alcanzar el 45% o más.
Las células del epitelio de transición de la vejiga urinaria tienen diferentes formas y tamaños, suelen ser de color amarillento y contienen un núcleo bastante grande. Pueden aparecer células con dos núcleos. Con la inflamación de la membrana mucosa de la vejiga, se observan cambios degenerativos en el citoplasma de las células del epitelio de transición, que se ven como granularidad gruesa y vacuolización del citoplasma. Con la cistitis, hay muchas de estas células. La naturaleza del sedimento desorganizado en la orina con cistitis no es decisiva. Para estudiar la composición proteica de la orina en condiciones de laboratorio más equipadas, se utilizan métodos informativos: ultracentrifugación analítica, nefelometría láser, cromatografía en gel, así como numerosos métodos electroforéticos, inmunoquímicos y radioinmunes.
La recolección de orina para examen microbiológico se lleva a cabo antes del inicio de la terapia con antibióticos. Primero, se realiza un baño completo de los órganos genitales externos. Luego, se recogen 3-5 ml de una porción mediana de orina liberada libremente en un recipiente estéril. Se debe evitar el sondaje vesical siempre que sea posible. Se lleva a cabo solo cuando el paciente no puede orinar por sí mismo o para determinar la localización del proceso inflamatorio. En el caso de la cateterización, primero se vacía la vejiga, luego se inyectan 50 ml de solución de neomicina mezclada con polimixina a través del catéter. Si se produce cistitis, la orina cuando se cultive en este caso será estéril (si la microflora es sensible a estos antibióticos). Si hay un aumento de la microflora, se debe pensar en la presencia de daño microbiano en los riñones. En el caso de la cistitis aguda, se excreta con mayor frecuencia un monocultivo de Escherichia coli, Proteus, estafilococos y estreptococos en una cantidad de 105 UFC / ml de orina. La asociación de microorganismos es más común en procesos crónicos.
Los estreptococos excretados de la orina tienen forma esférica u ovalada y se ubican en frotis en forma de cadenas de diferentes longitudes o en montones, posiblemente en pares. Los estreptococos se cultivan en medios nutritivos con la adición de glucosa, suero o sangre a 37 ° C y un pH del medio ligeramente alcalino - 7,6 - 7,8. Al crecer en agar sangre, los microbios forman pequeñas colonias grisáceas o incoloras. Los estreptococos hemolíticos en agar sangre forman una zona de hemólisis transparente (estreptococo b-hemolítico) o una zona verdosa (estreptococo a-hemolítico) alrededor de las colonias. El entorno alrededor de los estreptococos no hemolíticos no cambia. En los medios de nutrientes líquidos, los estreptococos hemolíticos forman un sedimento que puede elevarse, mientras que el medio permanece incoloro. Streptococcus es un anaerobio facultativo, inmóvil. Reacción a enzimas: catalasa y oxidasa - negativa. Cuando se tiñen según Gram, se tiñen con grampositivos. Strep. agalakticae (grupo B) habitualmente vive en la mucosa vaginal. Forma una zona estrecha de b-hemólisis en agar sangre. Strep. faecalis (grupo D), siendo un habitante normal tracto intestinal, puede ser la causa del desarrollo de colitis. Los estreptococos hemolíticos mueren cuando se calientan a 56 ° C después de 30 minutos. Los estreptococos del grupo B son más resistentes: pueden soportar el calentamiento a 60 ° C durante 30 minutos.
Los estafilococos que se encuentran en la cistitis son cocos grampositivos que tienen la forma de bolas regulares. En la preparación, las células microbianas se disponen individualmente, en parejas o, lo que es más común, en forma de racimos de uvas. Los estafilococos son inmóviles, no forman esporas ni cápsulas, son aerobios o anaerobios facultativos. Crecen bien en medios nutritivos simples a grandes rangos de temperatura, de 6,5 a 46 ° C, preferiblemente a 37 ° C. Un medio electivo es un medio con la adición de ácidos biliares con un mayor contenido de cloruro de sodio. La capacidad de fermentar glucosa y manitol en condiciones anaeróbicas tiene valor diagnóstico. Las colonias de estafilococos en un medio nutritivo sólido son redondas, lisas, brillantes o mate, pigmentadas. El pigmento es blanco o dorado, claramente visible después de 24-36 horas de crecimiento. Los estafilococos forman una variedad de enzimas extracelulares: coagulasa plasmática, hialuronidasa, proteasa, esterasa, lisozima, fosfatasa y otras. Licuan la gelatina, hidrolizan proteínas, grasas y restauran los nitratos. Cuando crecen en medios líquidos de nutrientes, los estafilococos forman una turbidez difusa seguida de precipitación. Los estafilococos son bastante resistentes a los factores ambientales, toleran bien el secado y permanecen viables en el polvo durante mucho tiempo. La luz solar directa los mata después de unas horas. Cuando se calientan a 70-80 ° C, mueren después de 20-30 minutos, en una solución de cloramina al 1%, después de 2-5 minutos.
Los gonococos, que son bastante raros en la cistitis, tienen una forma esférica irregular o en forma de frijol. En los frotis, se organizan en pares, según Gram se tiñen negativamente, inmóviles, no forman esporas, lo que exige las condiciones de cultivo. Para aislarlos, utilice agar nutritivo (pH 7,2-7,4) que contenga nitrógeno amínico, sangre o suero de caballo inactivado. Crecen en una atmósfera con un alto contenido de dióxido de carbono. En agar nutritivo con la adición de líquido ascítico, los gonococos crecen en 24-48 horas en forma de colonias transparentes con bordes lisos y una superficie lisa y brillante. Los gonococos son inestables fuera del cuerpo humano, mueren rápidamente cuando se secan. A temperaturas superiores a 56 ° C, mueren después de 5 minutos. Las soluciones de nitrato de plata y permanganato de potasio tienen un efecto perjudicial sobre los gonococos. Uno de los factores de patogenicidad de los gonococos es la presencia de fimbrias, con las que se adhieren a las células epiteliales del tracto genitourinario. La rareza de su detección en la cistitis se debe al hecho de que penetran solo en el epitelio columnar y no penetran en el plano, cubriendo la vejiga.
Escherichia coli es un factor etiológico común de la cistitis común. Es un microbio gramnegativo con forma de varilla. En agar nutritivo, la forma S forma colonias húmedas, ligeramente convexas y poco claras con un borde liso y una superficie brillante. La forma de R y las formas de transición forman colonias planas con una superficie rugosa y bordes irregulares. E. coli provoca una turbidez uniforme del medio nutriente líquido con la formación de un pequeño sedimento. Este microbio es un anaerobio facultativo, crece bien en medios nutritivos ordinarios con una reacción ligeramente alcalina del medio y una temperatura óptima de 37 ° C. El crecimiento y la reproducción de bacterias es posible con fluctuaciones significativas en el pH del medio y la temperatura. E. coli tiene una alta actividad enzimática. Fermenta la glucosa, a menudo lactosa. Es bastante estable en el ambiente externo: puede almacenarse en agua y suelo durante varios meses. Calentar hasta 55 ° C durante una hora mata a E. coli.
Proteus es un bacilo recto gramnegativo, aunque pueden presentarse formas cocoides y filamentosas, no forma esporas ni cápsulas. Tiene flagelos peritricos, no es quisquilloso con el medio nutritivo. En un medio nutritivo denso, forma un crecimiento rastrero o puede formar colonias grandes con un borde uniforme. Proteus es un anaeróbico opcional. Tiene un rango de crecimiento bastante amplio, de 20 a 37 ° C. Fermenta muchos carbohidratos para formar alimentos ácidos. Descompone la glucosa para formar ácidos y una pequeña cantidad de gas. Proteus vulgaris es un habitante de los intestinos de muchos animales y se encuentra en las aguas residuales y el suelo. Proteus es bastante resistente a los factores ambientales, tolera el calentamiento hasta 76 ° C durante una hora.
La candidiasis de la vejiga es causada con mayor frecuencia por C. albicans. En material patológico y cultivos se forman células de levadura de gemación ovaladas y pseudomicelio. C. albicans crece bien en medios nutritivos normales a 20-37 ° C con la formación de colonias suaves y cremosas que se asemejan a colonias bacterianas. Con la edad, se arrugan y se vuelven ásperas. Los hongos son bastante resistentes a los factores ambientales. Los hongos similares a las levaduras son representantes comunes de la microflora humana normal, pero se vuelven patógenos cuando disminuye la resistencia del cuerpo.
Las trichomonas son protozoos patógenos. Estos son animales microscópicos unicelulares. A diferencia de las bacterias, tienen núcleos y orgánulos inherentes a los eucariotas. El cuerpo de Trichomonas tiene forma de pera. En el extremo anterior, hay cuatro flagelos que se extienden desde los granos basales. Uno de los flagelos corre a lo largo del borde del cuerpo hacia su extremo posterior. El resto de los flagelos se dirigen hacia adelante. El núcleo redondo se encuentra frente a la célula. Las tricomonas son móviles, se mueven rápidamente con la ayuda de flagelos y una membrana ondulante. Las tricomonas mueren rápidamente en el ambiente externo, no son resistentes al calentamiento, mueren fácilmente bajo la influencia desinfectantes... En la orina del paciente, persiste hasta por 24 horas. Las trichomonas crecen bien en medios nutritivos en presencia de bacterias de las que se alimentan.
Los micoplasmas, a diferencia de otros procariotas, no contienen pared celular. Morfológicamente son pleomórficas y están formadas por células esféricas y filamentosas de diferentes tamaños. La mayoría de los micoplasmas son anaerobios facultativos. Crecen en medios de nutrientes artificiales, pero necesitan la adición de colesterol, ácidos grasos, que reciben cuando se agregan al medio de nutrientes con suero de mamíferos. Los micoplasmas en medio de agar forman colonias, cuyo centro crece hacia el medio nutritivo. Para uroplasmas, el pH del medio nutritivo es 6.5. Los micoplasmas no son resistentes a las altas temperaturas. Debido a la ausencia de pared celular, la penicilina y otros antibióticos con un mecanismo de acción similar no actúan sobre los micoplasmas.
Las características de los diagnósticos de laboratorio de las infecciones por clamidia y micoplasma del tracto urogenital se describirán en el diagnóstico de colpitis, ya que la naturaleza de la investigación de laboratorio no difiere en cistitis y colpitis, y la presentación de estos métodos es más apropiada cuando se cubren cuestiones de sexo enfermedades transmitidas.
El agente causante de la tuberculosis son las micobacterias. En forma, estos son palos rectos o ligeramente curvados. En los cultivos, hay formas granulares o ramificadas, que recuerdan a la letra V. Según Gram, están coloreadas positivamente. Resistente a ácidos y álcalis. Coloración selectiva de micobacterias según Ziehl-Nelsen en rojo. La disputa no se forma, inmóvil. La resistencia a los ácidos de Mycobacterium tuberculosis se debe al contenido de una gran cantidad de lípidos. Para el cultivo de micobacterias, se utilizan medios especiales. Crecen especialmente bien en medios con glicerina. En medios nutritivos densos, Mycobacterium tuberculosis forma colonias arrugadas y secas con un borde irregular. En medios de nutrientes líquidos, el agente causante de la tuberculosis crece con la formación de una película. En medios nutritivos, las micobacterias crecen lentamente (dentro de 12 a 25 días). Estos microorganismos se caracterizan por una importante resistencia a diversos factores, incluido el secado y la acción de los desinfectantes. El método luminiscente también se utiliza para detectar micobacterias. Es posible que la microscopía no detecte bacterias. El principal método para determinar las micobacterias es el bacteriológico, ya que permite obtener un cultivo puro con su posterior identificación. El material se pretrata con ácido o álcali, luego se eliminan las micobacterias por centrifugación y el sedimento se inocula en un medio nutritivo. Porque crecimiento lento Es aconsejable cultivar mycobacterium tuberculosis en un medio nutritivo en microcultivos sobre vasos. Los portaobjetos con el material de prueba se colocan en un medio nutritivo líquido. Después de unos días, crecen microcolonias, que se pueden ver al microscopio, en forma de haces. La susceptibilidad a los antibióticos se determina en los cultivos desarrollados. Para el diagnóstico de laboratorio de la tuberculosis del sistema genitourinario, se pueden utilizar animales de bioensayo.
DIAGNÓSTICO DIFERENCIAL DE CISTITIS
La cistitis aguda debe diferenciarse con una serie de enfermedades de otros órganos: riñón, próstata (adenoma), uretra (estenosis), con cálculos en la vejiga, cistalgia, con enfermedades del área genital femenina, ya que los trastornos disúricos, expresados por aumento de la micción, dolor , dificultad, también se encuentran en las enfermedades enumeradas anteriormente. Los mecanismos patogénicos de la disuria se basan en factores generales y locales. Los factores comunes incluyen varias emociones negativas, reacciones psicógenas. Dicha disuria, por regla general, es reversible después de la eliminación de las causas que la causaron. Los factores locales incluyen un tumor, la presencia de una estenosis de la uretra, cálculos urinarios que impiden el paso de la orina, así como trastornos dinámicos del aparato neuromuscular de la vejiga. Puede pensar en una cistitis aguda con dolor agudo al orinar, que es igualmente frecuente en diferentes momentos del día. Al mismo tiempo, el paciente experimenta una necesidad imperiosa de orinar, en la que no puede retener la orina en la vejiga inflamada.
Con la cistitis, generalmente no se observa un aumento de la temperatura, ya que la vejiga a menudo se vacía y la absorción es insignificante. La excepción son las formas necróticas gangrenosas de la enfermedad. Puede sospecharse un tumor de vejiga cuando la disuria persistente se combina con hematuria. Para la prostatitis aguda, es típica la disuria más aguda con urgencia de orinar. Suele acompañarse de fenómenos generales en forma de fiebre, escalofríos, sudoración, taquicardia, que aumentan con el desarrollo del proceso inflamatorio.
La disuria en un anciano hace sospechar, muy probablemente, una glándula prostática o un cálculo en la vejiga. La disuria debida a un adenoma es más pronunciada durante la noche y en reposo. Durante el día, con un estilo de vida activo, disminuye. En presencia de cálculos en la vejiga, los síntomas son muy similares a las quejas de los pacientes con cistitis. Sin embargo, con los cálculos en la vejiga, el dolor a menudo ocurre al caminar o al temblar. Tiene una irradiación característica: al perineo, testículo o glande del pene. El dolor se agrava por la presencia de cálculos espinosos, oxalatos o por cistitis concomitante que ocurre con frecuencia. El dolor es causado por el movimiento del cálculo y la irritación de la mucosa, especialmente el cuello de la vejiga como zona receptora más rica. El trastorno de la micción se manifiesta por un aumento en la frecuencia de los impulsos, su intensificación al mover el cuerpo. Durante el sueño, el dolor se detiene.
Lo típico de los cálculos en la vejiga es el cese repentino del flujo de orina durante la micción, un síntoma y la reanudación de la micción cuando cambia la posición del cuerpo del paciente. Los cálculos pequeños pueden quedar atrapados en la uretra posterior y causar retención urinaria aguda. A menudo, los pacientes experimentan incontinencia urinaria cuando se coloca un cálculo con una parte en la vejiga y la otra en la uretra posterior. En estos casos, el cierre completo del esfínter vesical es imposible. La presencia a largo plazo de un cálculo en el cuello de la vejiga y la uretra posterior conduce a la esclerosis. Como resultado, la incontinencia urinaria puede persistir después de que se haya eliminado el cálculo. Los cambios en la naturaleza de la orina con cálculos en la vejiga se caracterizan por macro y microhematuria, que se explica por un trauma en la membrana mucosa de la vejiga. La aparición de leucocitos y microflora en la orina indica inflamación de la vejiga. Dependiendo de la composición del cálculo, las sales correspondientes se encuentran en la orina.
Los cálculos en la vejiga se pueden encontrar cuando se inserta un catéter de metal en la vejiga. Un método de diagnóstico más preciso es la radiografía simple, sobre la base de la cual es posible juzgar el número y el tamaño de los cálculos. En el caso de cálculos radiográficos negativos (cistina, proteína, urato), se pueden detectar mediante neumocistografía o cistografía con una solución de medio de contraste. En estos casos, los defectos de llenado indican la presencia de un cálculo. Diagnostico final establecido sobre la base de la cistoscopia. Sin embargo, un cálculo localizado en el divertículo vesical no siempre es detectable.
A menudo, el dolor en el área de la vejiga puede reflejarse en la naturaleza y asociarse con enfermedades de los riñones, la próstata y la uretra. Por lo tanto, si la causa del dolor no puede explicarse por una lesión directa de la vejiga, debe buscarse en una posible enfermedad de los órganos enumerados. Con la retención urinaria aguda, que ocurre con el adenoma de próstata, estenosis uretral, debido al cálculo atascado en la luz de la uretra, el dolor en el área de la vejiga es insoportable y hace que el paciente se apresure a la cama. Se determina una vejiga distendida por encima del seno.
El dolor constante en el área de la vejiga puede ser causado por el crecimiento infiltrante de un tumor maligno. Estos dolores pueden agravarse por los fenómenos de desintegración tumoral con la aparición de cistitis secundaria. La primera manifestación del cáncer de próstata también se caracteriza por una mayor necesidad de orinar, especialmente por la noche. Muchos pacientes tienen dificultad para orinar con esfuerzo o un chorro de orina lento y delgado de forma intermitente, a veces la orina se excreta en gotas, esto se acompaña de una sensación de vaciado incompleto de la vejiga. A menudo, el paciente se queja de dolor al orinar al principio o durante el acto de orinar.
Muy a menudo, un síntoma del cáncer de próstata es la insatisfacción con el acto de orinar. El dolor asociado con el acto de orinar también se encuentra en la cistalgia. La cistalgia puede desarrollarse en mujeres durante la pubertad y la menopausia. En este caso, el paciente se queja de micción frecuente, la aparición de dolor al orinar, así como dolor en el perineo, el sacro y la parte inferior del abdomen. A veces, el dolor es insignificante. La gravedad de los síntomas dolorosos puede variar. Con los procesos existentes a largo plazo, se desarrolla la neurotización de la personalidad.
Junto con las quejas en un estudio clínico de un paciente con cistalgia, no se detectan cambios orgánicos en la vejiga urinaria. Piuria también está ausente. Al mismo tiempo, el dolor en la cistalgia puede ser muy pronunciado. El diagnóstico se realiza sobre la base de las quejas típicas de la cistitis, en ausencia de piuria y microflora en la orina, así como los cambios en la membrana mucosa de la vejiga típicos de la cistitis, detectados durante la cistoscopia. Con la cistalgia, con mucha frecuencia se encuentran signos morfológicos de uretritis crónica.
El dolor en el cáncer de cuello uterino puede malinterpretarse como un tumor que invade la vejiga. El diagnóstico correcto solo se puede hacer con un examen cistoscópico.
A menudo dolores agudos en el área de la vejiga, acompañada de una violación de la micción, ocurren en los procesos patológicos de los órganos genitales femeninos. Esto ocurre con anexitis, para- y perimetritis. Además, a menudo se encuentran cambios inflamatorios en la membrana mucosa de la vejiga causados por la propagación de la infección desde el área genital femenina.
Con cistitis gangrenosa, antes métodos instrumentales Los estudios pueden sospechar la presencia de un cálculo en la vejiga, un tumor de la vejiga. Urosepsis, debe excluirse la cistitis crónica.
Exteriormente, la cistitis, dependiendo del patógeno, su virulencia y complicaciones, puede manifestarse de manera atípica. Para identificar la fuente de leucocituria, es necesario realizar una prueba de dos o tres vasos. Es característico de la cistitis si la orina contiene leucocitos en ambos o en los tres vasos, especialmente si el sedimento en la segunda porción contiene más leucocitos que en la primera.
Con la cistitis, el pus generalmente se deposita rápidamente en el fondo y la capa de orina sobre el sedimento se aclara significativamente y, a veces, se vuelve transparente. Con la pielonefritis, la orina es difusamente turbia, grisácea, cuando se coloca en un recipiente en el fondo, se forma un sedimento de varios espesores, que consiste en pus y moco. La capa de orina sobre el sedimento no se aclara en absoluto y permanece turbia. Con la cistitis, la cantidad de proteína corresponde al pus en la orina. Con pielonefritis, la proteinuria es más pronunciada. Si la cantidad de proteína en la orina purulenta supera el 1% o el número de leucocitos, mientras que el contenido de proteína es inferior a 50.000, se puede suponer que hay daño renal.
AV. Ayvazyan propuso un método para estudiar la diuresis diaria, en el que se examinan el número absoluto de leucocitos, las proteínas, la densidad relativa de la orina y la transparencia en cuatro porciones de orina. Esto permite un diagnóstico diferencial más confiable de cistitis y pielonefritis.
En la cistitis aguda, la cistoscopia, por regla general, no se puede realizar debido a la pequeña capacidad de la vejiga, dolor agudo durante su llenado. Además, durante este período de la enfermedad, la cistoscopia puede causar complicaciones. Si es necesario realizar una cistoscopia, se realiza bajo anestesia. Al mismo tiempo, la cistoscopia para la cistitis crónica está absolutamente indicada, se le da una importancia importante y decisiva, ya que permite no solo identificar la forma de cistitis, sino también realizar diagnósticos diferenciales. El diagnóstico diferencial de la cistitis crónica se realiza principalmente con uretritis. La presencia de cambios patológicos solo en la primera porción de orina durante la prueba de dos vasos indica uretritis. En el diagnóstico diferencial de la cistitis crónica, procediendo con la formación de úlceras, se debe excluir un tumor de la vejiga. En este caso, la biopsia endovesical tiene una importancia decisiva.
TRATAMIENTO DE LA CISTITIS
La cistitis no es mortal, a excepción de la gangrena de la vejiga. Debido a la alta capacidad de regeneración de la mucosa vesical, la mayoría de los procesos inflamatorios pasan sin consecuencias. Como resultado, el pronóstico de la cistitis primaria aguda es favorable. Sin embargo, si es inoportuno y trato irracional la cistitis puede volverse crónica.
La atención de emergencia para la cistitis aguda consiste en el nombramiento de antiespasmódicos: 2 ml de una solución de papaverina al 2%, 1 ml de una solución de atropina al 0,1% por vía subcutánea, calor en la parte inferior del abdomen. También llevan a cabo terapia antibacteriana... Los pacientes con dolor intratable, retención urinaria aguda, cistitis hemorrágica están sujetos a hospitalización.
El tratamiento de la cistitis gangrenosa es extremadamente difícil. En los hombres está indicado el tratamiento quirúrgico, dirigido a la desviación de la orina y la revisión de la vejiga. Se pueden llevar a cabo medidas conservadoras en mujeres. Al mismo tiempo, si en las mujeres no es posible extraer tejido necrótico a través de la uretra dilatada, entonces está indicada una operación urgente. Por razones de salud, se debe realizar una cistostomía y liberación de la vejiga de los tejidos necróticos, la desviación de la orina, que limita la profundidad del proceso destructivo, salva al paciente de complicaciones fatales.
En la cistitis aguda, los pacientes necesitan reposo en cama. Recetar una bebida abundante, una dieta a excepción de alimentos picantes, encurtidos, salsas, condimentos, alimentos enlatados, está prohibido el uso de bebidas alcohólicas. Se recomiendan verduras, frutas, productos lácteos. Los procedimientos térmicos se prescriben solo si se establece la causa de la disuria. Deben evitarse si no se establece el diagnóstico, especialmente con hematuria macroscópica, ya que el calor aumenta el sangrado.
El calor está contraindicado en las lesiones tuberculosas de la vejiga. Para reducir el dolor, se prescriben baños tibios. Con disuria pronunciada, además de los antiespasmódicos, se prescriben microclysters con una solución tibia de novocaína al 2%. En casos graves, se realiza un bloqueo de novocaína presacra. En caso de dolor intenso que no cesa, se permite el uso de estupefacientes. Como tratamiento antibacteriano para la cistitis aguda, furagin se usa 0.1 g 2-3 veces al día, negros - 0.5 g 4 veces al día, 5-NOC - 0.1 g 4 veces al día y acciones antibióticas de amplio espectro (olettrina, oxacilina, tetraciclina, eritromicina, etc.) en el interior o por vía intramuscular. Por lo general, uno de los medicamentos enumerados se usa durante 8-10 días, lo que conduce a una rápida disminución de la disuria y a la normalización de la composición de la orina.
El tratamiento para la cistitis posparto incluye beber muchos líquidos y una dieta no irritante. Para dolores severos y tenesmo: velas con belladona, enemas calientes de manzanilla. Se debe realizar un tratamiento activo de la enfermedad subyacente. El nombramiento de medicamentos antisépticos y analgésicos en los primeros días de la enfermedad permite en el futuro, al examinar la orina, identificar la flora, determinar la sensibilidad a los medicamentos antibacterianos, realizar una terapia patogénica. Quizás el nombramiento de antihistamínicos. Se prescribe una bebida abundante: hasta 2-3 litros por día para reducir la concentración de orina y una mayor eliminación de bacterias, pus y otras impurezas patológicas.
El tratamiento de la cistitis crónica consiste en eliminar las causas de la inflamación crónica. El tratamiento de la cistitis crónica tiene como objetivo restaurar la urodinámica alterada, eliminar focos de reinfección, eliminar cálculos urinarios, etc. El tratamiento antibacteriano para la cistitis crónica se lleva a cabo solo después de la investigación bacteriológica y la determinación de la sensibilidad de la microflora a los medicamentos antibacterianos. Los adultos y los niños mayores se enjuagan con una solución de furacilina 1: 5000, soluciones de nitrato de plata en concentraciones crecientes (1:20 000; 1:10 000; 1: 1000) durante 10-15 días.
Este procedimiento está especialmente indicado para pacientes con problemas de vaciado de la vejiga. También se utilizan instilaciones en la vejiga de aceite de semilla de rosa mosqueta, espino amarillo, emulsión antibiótica. Para mejorar el suministro de sangre a la pared de la vejiga, se utilizan aplicaciones de lodo UHF, inductotermia. Los efectos locales de los medicamentos se logran mediante iontoforesis con nitrofuranos, antisépticos. Para la cistitis crónica, acompañada de una reacción alcalina persistente de la orina, el tratamiento en sanatorio está indicado en Truskavets, Zheleznovodsk, Yessentuki, Borjomi.
El pronóstico de la cistitis crónica es menos favorable que el de la aguda. Solo se pueden obtener resultados satisfactorios con un tratamiento complejo persistente y la eliminación de los factores predisponentes. En caso de complicaciones de la cistitis aguda con reflujo vesicoureteral, la infección puede extenderse de forma ascendente con el desarrollo de cistopielonefritis. Con la cistitis secundaria, el pronóstico está determinado por el curso y el resultado de la enfermedad subyacente.
El tratamiento de la tuberculosis consiste en el uso de medicamentos antituberculosos, terapia con vitaminas, tratamientos restauradores y de spa. Con disuria pronunciada, se usa adicionalmente un tratamiento local: instilación de aceite de pescado estéril en la vejiga, 20-30 ml de una solución de salusida al 5%, 50 ml de una solución de PASK al 5%, electroforesis de dicaína en el área de la vejiga. Con arrugas cicatriciales de la vejiga, recurren a su plástico.
Con la cistitis por radiación, además del tratamiento sintomático y antibacteriano, se usan instilaciones de aceite de pescado, metiluracina, inyecciones intravesicales de corticosteroides. Con lesiones extensas de la vejiga y la ausencia del efecto del tratamiento conservador, se reseca la zona afectada o se realiza su plástico intestinal. El pronóstico es relativamente favorable solo con tratamiento en las primeras etapas.
El tratamiento de la trigonitis crónica es sintomático, el pronóstico es favorable.
El tratamiento complejo de la cistitis por Trichomonas incluye el uso de antibióticos de amplio espectro, trichopolum, flagil, enjuague de la vejiga con soluciones de mercurio hidroxiciánico, furacilina, nitrato de plata. El tratamiento tiene éxito solo cuando se lleva a cabo la prevención de la reinfección desinfectando los focos en los genitales y tratando simultáneamente a la pareja sexual.
El tratamiento de la cistitis intersticial es conservador y complejo. Recetar medicamentos sedantes, hiposensibilizantes, antiespasmódicos y antiinflamatorios, instilación de hidrocortisona en la vejiga en combinación con antibióticos y anestésicos, bloqueo de novocaína presacra, fisioterapia. La mejoría puede ocurrir solo en casos de tratamiento intensivo iniciado en las primeras etapas de la lesión. La progresión de la enfermedad conduce a cambios irreversibles en la vejiga con función deteriorada, como resultado de lo cual existe la necesidad de plástico intestinal.
El tratamiento antibacteriano de la cistitis será efectivo solo después de establecer el factor etiológico y su sensibilidad de la flora a los antibióticos. De los medicamentos de la serie de penicilinas para infecciones del tracto genitourinario causadas por Escherichia coli, Proteus, enterococos, ampicilina trihidrato y ampicilina sal sódica son especialmente efectivos. Los riñones excretan cefalosporina (un grupo de cefalosporinas), que es eficaz para la microflora estafilocócica, estreptocócica y la gonorrea. La levomicetina (grupo de la estreptomicina) debe usarse para infecciones causadas por microorganismos grampositivos y gramnegativos, así como por clamidia. De los antibióticos del grupo de los macrólidos para las infecciones del tracto urinario, cabe destacar especialmente la oleandomicina, que es eficaz en la inflamación estafilocócica, estreptocócica, por clamidia, y la olettrina, que tiene un efecto notable sobre los gonococos y Escherichia coli. Si se detecta una lesión sifilítica o clamidial, es posible administrar eritromicina, que es eficaz contra estafilococos, estreptococos y gonococos.
Con lesiones inflamatorias de la vejiga y la uretra, es posible administrar antibióticos aminoglucósidos. La gentamicina tiene un espectro de acción particularmente amplio, que no tiene el efecto nefrotóxico establecido para la neomicina y la monomicina. Con la naturaleza tuberculosa y gonorreica de la cistitis, está indicada la introducción de rifampicina. Junto con los antibióticos para la cistitis, las sulfonamidas han demostrado su eficacia. El ursulfán es eficaz para las infecciones por estafilococos y E. coli. La sulfapiridazina y la sulfadimetoxina están especialmente indicadas para infecciones purulentas, en las que los estafilococos, estreptococos, Escherichia coli, Proteus, gonococos, clamidia actúan como factores etiológicos. De los derivados de la naftiridina, se puede prescribir nevigramona, que es eficaz en enfermedades causadas por E. coli y Proteus. Las preparaciones de la serie de nitrafurano (furadonina, furagina) han funcionado bien para la inflamación de la vejiga y las infecciones de otras vías urinarias, que son causadas por muchos microorganismos gramnegativos y Trichomonas.
Recientemente, el clorhidrato de lomefloxacina ha sido reconocido como uno de los fármacos quimioterapéuticos sintéticos de amplio espectro más eficaces. Es una fluoroquinolona de acción prolongada. Es especialmente eficaz en procesos inflamatorios purulentos causados por microflora gramnegativa: Escherichia coli, Proteus vulgaris, gonococci. Se tratan con éxito para las infecciones del tracto urinario, también causadas por micoplasmas, clamidia, incluida la naturaleza mixta de clamidia y bacterias.
La lomefloxacina está indicada para la tuberculosis. Es igualmente eficaz tanto en procesos agudos como crónicos. Con la función renal inalterada, se administra una vez al día en una cantidad de 400 mg por vía oral, es posible administrar una administración fraccionada de 200 mg 2-3 veces al día, o 300 mg 2 veces al día. En casos especialmente graves, es posible utilizar hasta 800 mg por día. El curso del tratamiento toma de 3 a 5 días para los casos no complicados o de 7 a 14 días, a veces más para los procesos crónicos. Por lo tanto, la duración del tratamiento con lomefloxacina depende de la gravedad y la gravedad de la enfermedad. El alivio de los síntomas ocurre dentro de los dos días desde el momento de la admisión, la orina se vuelve estéril. La lomefloxacina se puede combinar con estreptomicina e isoniazida. El medicamento está contraindicado durante el embarazo, la lactancia y los niños menores de 15 años.
Al tratar la cistitis crónica, no se deben descuidar las recomendaciones de los herbolarios. Se recomienda preparar colecciones de las siguientes hierbas.
Colección número 1
- Raíz de cálamo - 2 partes,
- flores de saúco negro - 4 partes,
- hierba de bálsamo de limón - 2 partes,
- hoja de té de riñón - 3 partes,
- hierba nudosa - 5 partes,
- hoja de gayuba - 5 partes,
- fruto de hinojo - 2 partes.
Colección número 2
- Raíz de cálamo - 3 partes,
- flores de aciano azul - 4 partes,
- hoja de ortiga - 5 partes
- frutos de enebro común - 3 partes,
- hoja de menta - 1 parte,
- flores de manzanilla - 4 partes,
- hierba tártara espinosa - 4 partes,
- Hierba violeta tricolor - 5 partes.
Colección número 3
- Brotes de romero de pantano - 5 partes,
- Hierba Veronica officinalis - 5 partes,
- Hierba de San Juan - 5 partes,
- estigma del maíz ordinario - 3 partes,
- semilla de lino - 2 partes,
- hoja de menta - 3 partes,
- Brotes de pino silvestre - 3 partes,
- Hierba de cola de caballo - 4 partes.
Colección número 4
- Brotes de abedul blanco - 2 partes,
- hierba de orégano - 7 partes,
- Hierba de San Juan - 3 partes,
- semilla de lino - 3 partes,
- hoja de menta - 2 partes,
- hierba de perejil - 5 partes,
- rizomas de espárragos - 2 partes,
- hierba nudosa - 5 partes,
- brotes de thuja western - 4 partes,
- hoja de eucalipto - 1 parte.
Las tarifas se elaboran por la noche y se insisten durante al menos 6 horas. Para medio litro de agua hirviendo, tome 2-3 cucharadas. l. recolección, tómelo 30 minutos antes de las comidas 3 veces al día. Con una exacerbación de la cistitis crónica, estas tarifas se toman en dosis de choque: 5-6 cucharadas. l. La colección se elabora en un termo en 1 litro de agua hirviendo. Ésta es la dosis diaria de la infusión. Después de 2-3 semanas de toma, cambian a la dosis habitual. Es recomendable agregar 1 cucharada a un termo cada vez. l. escaramujos. El curso del tratamiento suele durar de 1 a 1,5 años, hasta que las manifestaciones de la enfermedad desaparecen por completo. Para la prevención, es útil tomar la colección durante 2 meses en primavera y otoño, así como para cualquier enfermedad respiratoria aguda que pueda provocar una exacerbación de la cistitis. En caso de exacerbaciones, puede preparar una colección de tres componentes:
- 5 piezas de hoja de gayuba,
- 3 partes de yemas de abedul,
- 5 partes de hierba de cola de caballo.
La infusión se prepara como de costumbre y se toma en 2-3 semanas.
Con una reacción alcalina de la orina, tome una infusión de gayuba durante 7-10 días: dosis diaria - 2 cucharadas. l. para un termo de medio litro.
Se recomienda continuar el tratamiento a base de hierbas durante varios años. Las tarifas deben alternarse y hacerse cada dos meses con una breve pausa. Por lo general, las hierbas no proporcionan efecto secundario sin embargo, es necesario realizar un análisis de orina de control de vez en cuando. Para los baños de asiento, se recomiendan las siguientes preparaciones a base de hierbas:
Colección número 1
- Hoja de abedul blanco - 5 partes,
- hierba de orégano - 3 partes,
- hoja de grosella negra - 5 partes,
- hierba violeta tricolor - 2 partes,
- hierba de tomillo - 4 partes,
- hoja de eucalipto - 1 parte.
- Hierba de hiedra budra - 5 partes,
- flores de caléndula - 3 partes,
- hierba nudosa - 5 partes,
- hierba de cola de caballo - 5 partes,
- hierba celidonia - 2 partes.
- Hierba de trébol dulce - 2 partes,
- flores de manzanilla - 5 partes,
- hierba de canela de pantano - 5 partes,
- semilla de lúpulo - 3 partes,
- hierba salvia officinalis - 5 partes.
Para preparar una decocción para baños por 1 litro de agua, tome 3 cucharadas. l. recoger, llevar a ebullición, filtrar y enfriar. El baño sentado dura de 10 a 15 minutos. Se toma 1-2 veces al día durante 8-12 días.
En caso de cistitis, puede colocar almohadillas de lino llenas de hierba al vapor caliente en el área de la vejiga: manzanilla, salvia, enredadera seca, cola de caballo.
PREVENCIÓN DE LA CISTITIS
En la prevención de la cistitis, el cumplimiento de las reglas de higiene personal juega un papel importante. tratamiento oportuno enfermedades inflamatorias, trastornos de la urodinámica, prevención de la hipotermia, adherencia a la asepsia durante los estudios endovesicales y cateterismo de la vejiga. La prevención de la cistitis posparto consiste en la prestación racional de asistencia durante el parto, la lucha contra la retención urinaria, la observancia cuidadosa de la asepsia al tomar orina con un catéter. La prevención de la cistitis crónica consiste en el tratamiento racional de la cistitis aguda, así como en la detección y el tratamiento oportunos de enfermedades del sistema genitourinario. La prevención de la cistitis por radiación consiste en la planificación racional de la radioterapia, teniendo en cuenta la sensibilidad a la radiación de los tejidos y órganos, así como el uso de dispositivos de protección.
Epidemiología. La cistitis es una de las enfermedades urológicas más frecuentes. Con mayor frecuencia, las mujeres enferman, lo que se asocia con las características anatómicas, morfológicas y hormonales de su cuerpo.
Etiología y patogenia. Distinga entre cistitis infecciosa y no infecciosa. La cistitis no infecciosa es mucho menos común.
Con la cistitis de naturaleza infecciosa, los agentes causantes son E. coli (70-80%), estafilococos, enterococos y estreptococos de otras especies, proteus, a veces microorganismos productores de gases. En la orina con cistitis de naturaleza infecciosa, se puede encontrar micelio de hongos del género. Candida o drusas actinomicetos, tricomonas vaginales. Cada año, aumenta la frecuencia de la cistitis, que causa clamidia, micoplasma y virus (herpes).
Los agentes causantes de la cistitis específica son las micobacterias tuberculosas, rara vez el treponema pálido.
Con la cistitis infecciosa, son posibles las siguientes vías de penetración de microorganismos en la vejiga: ascendente, descendente, hematógena, linfógena y de contacto. Muy a menudo, los microorganismos ingresan a la vejiga ascendiendo a través de la uretra.
La membrana mucosa de la vejiga es muy resistente a las infecciones, por lo que la infección por sí sola no es suficiente para el desarrollo de la cistitis. Además de la infección, otros factores predisponentes juegan un papel importante en el desarrollo de la cistitis. Estos incluyen una disminución en la resistencia del cuerpo debido a hipotermia, exceso de trabajo, deficiencias de vitaminas, agotamiento, enfermedades pasadas, inmunodeficiencia secundaria, trastornos hormonales e intervenciones quirúrgicas. Es muy importante la alteración de la salida de orina de la vejiga en pacientes con HPB, estenosis uretral, cálculos vesicales y disfunciones de la vejiga. El momento predisponente es una violación de la circulación sanguínea en la pared de la vejiga o la pelvis pequeña.
La aparición más frecuente de cistitis en las mujeres se asocia con la proximidad del ano, la vagina y la uretra, así como con el hecho de que una uretra corta y ancha conduce a una penetración relativamente más fácil de las bacterias que se encuentran en las secreciones vaginales o que ingresan con las heces del recto en la uretra y luego en la vejiga.
La sequedad y atrofia de las membranas mucosas vaginales y uretrales, que a menudo ocurren en mujeres posmenopáusicas como resultado de niveles reducidos de estrógeno en la sangre, aumentan el riesgo de una infección de la vejiga.
La cistitis de origen no infeccioso ocurre cuando se inyecta una solución concentrada de una sustancia química en la vejiga (cistitis química), durante la radioterapia de tumores de los órganos pélvicos (cistitis por radiación), cuando la membrana mucosa de la vejiga se irrita con medicamentos durante su uso a largo plazo en dosis altas (durante la quimioterapia), cuando un cuerpo extraño daña la membrana mucosa de la vejiga, cálculos en la vejiga, durante el examen endoscópico, durante la radioterapia para tumores de los órganos genitales femeninos, recto, vejiga (radiación cistitis). En la mayoría de los casos, una infección se une pronto al proceso inflamatorio inicialmente aséptico.
Clasificación. La cistitis se clasifica: por el curso (primaria, secundaria), por el factor etiológico (infeccioso, no infeccioso), por la actividad del proceso inflamatorio (agudo, crónico), por la localización y prevalencia del proceso inflamatorio (total, cervical, trigonitis), por la presencia de complicaciones (complicadas, no complicadas), por la naturaleza de los cambios morfológicos (catarrales, hemorrágicos, ulcerosos, gangrenosos, intersticiales, etc.).
Síntomas y curso clínico. La cistitis aguda tiene un inicio repentino. Los principales síntomas de la cistitis aguda son dolor frecuente al orinar, dolor abdominal bajo, hematuria terminal. El dolor al orinar ocurre al principio, al final o durante todo el acto de orinar. La intensidad del dolor al orinar aumenta con el desarrollo de la enfermedad. Debido a la mayor urgencia de orinar, los pacientes a veces no pueden retener la orina. El dolor sobre el pecho puede no estar asociado con el acto de orinar y se vuelve casi constante.
La gravedad de los signos clínicos en la cistitis aguda es diferente. En los casos más leves, los pacientes solo sienten pesadez en la parte inferior del abdomen. La polaquiuria moderadamente expresada se acompaña de un ligero dolor al final del acto de orinar. A veces, estos fenómenos se observan en dos o tres días y desaparecen sin un tratamiento especial. Sin embargo, la cistitis aguda con mayor frecuencia, incluso con el inicio oportuno del tratamiento, dura de 6 a 8 y, a veces, de 10 a 15 días. Un curso más largo indica la presencia de una enfermedad concomitante que apoya el proceso inflamatorio y requiere un examen adicional.
El estado general de los pacientes con cistitis, por regla general, no se altera. La temperatura corporal permanece normal o puede ser subfebril. Esto se debe a la débil capacidad de reabsorción de la mucosa de la vejiga.
Además de la piuria (leucocituria), en la cistitis aguda es posible la macro y microhematuria, generalmente terminal, que se asocia con traumatismo en la membrana mucosa inflamada del cuello de la vejiga y el triángulo de Lietot al final del acto de orinar. La eritrocituria se observa con tanta frecuencia como la leucocituria.
Para las formas graves de cistitis aguda (hemorrágica, gangrenosa, flemonosa), son características la intoxicación grave, la temperatura corporal alta y la oliguria. Al mismo tiempo, la orina está turbia con un olor pútrido, contiene escamas de fibrina, a veces capas de membranas mucosas necróticas, una mezcla de sangre. La duración de la enfermedad en estos casos aumenta significativamente, es posible el desarrollo de complicaciones graves.
La cistitis hemorrágica se desarrolla con una intensa diapédesis de los glóbulos rojos de los vasos sanguíneos. Esto ocurre con cualquier inflamación exudativa, pero no en una forma tan pronunciada. Los eritrocitos que salen dan a la orina el color de la sangre y el tejido afectado adquiere un tinte sanguinolento. El carácter hemorrágico se puede observar tanto en la inflamación serosa como en la purulenta. Su base es una mayor permeabilidad de las paredes vasculares que con las inflamaciones ordinarias. Este último puede ser causado por el estado previo de las paredes vasculares o por una peculiaridad de la causa que provocó la inflamación. La inflamación hemorrágica puede desarrollarse con algunas infecciones estreptocócicas. También se puede observar en personas que padecen anemia y otras enfermedades de la sangre con cambios degenerativos en las paredes vasculares, con deficiencia de vitaminas, especialmente con falta de ácido ascórbico y rutina, con trastornos del sistema de coagulación sanguínea.
La cistitis gangrenosa es relativamente rara y es el resultado de una circulación sanguínea alterada en la vejiga, daño al sistema nervioso en la diabetes mellitus o introducción inadvertida en la cavidad de la vejiga de sustancias que dañan la membrana mucosa.
El cuadro clínico de la gangrena de la vejiga consiste en quejas de dificultad para orinar con dolor, hasta retención urinaria completa (más a menudo en hombres), dolor en el sacro, debilidad, temperatura corporal alta.
En algunos casos, la cistitis gangrenosa aguda puede desarrollarse repentinamente y simular un "abdomen agudo", especialmente porque cuando se perfora la pared de la vejiga, su contenido puede ingresar cavidad abdominal causando el fenómeno de la peritonitis. Debido al derretimiento de las membranas mucosas y submucosas, la orina se vuelve fétida, con una reacción alcalina. El proceso se caracteriza por la progresión persistente de lesiones necróticas purulentas de la vejiga.
La cistitis posparto ocurre debido a las peculiaridades del curso del acto de parto y la transición de la infección de los genitales a la vejiga. Se desarrolla cuando E. coli ingresa a la vejiga, con menos frecuencia estafilococos y estreptococos. El desarrollo de la enfermedad es causado por factores predisponentes, el principal de los cuales son cambios en la membrana mucosa de la pared de la vejiga con un curso prolongado de trabajo de parto y trauma. Los síntomas de la cistitis posparto son retención urinaria, dolor al final del acto de orinar, turbidez de la última porción de orina. El número de leucocitos en la orina es moderado. La temperatura corporal suele ser normal. El estado general de los pacientes cambia poco.
El cuadro clínico de la cistitis crónica es diverso y depende de la actividad del proceso inflamatorio, el factor etiológico y el estado general del paciente. La cistitis crónica procede como un proceso continuo con quejas constantes, más o menos pronunciadas y cambios en la orina (leucocituria, bacteriuria), o tiene un curso recurrente con exacerbaciones similares a las de la cistitis aguda y remisiones, durante las cuales todos los signos de cistitis ausente.
En la cistitis crónica, la reacción de la orina puede ser alcalina. Contiene una mayor cantidad de moco. Se observa una reacción ácida de la orina con cistitis causada por bacilos intestinales y tuberculosos.
Con la cistitis intersticial, la micción aumenta considerablemente (hasta 100-150 veces al día) debido a una disminución pronunciada en la capacidad de la vejiga. La etiología del proceso inflamatorio no infeccioso no está clara y el análisis general y el urocultivo no revelan anomalías. La cistitis intersticial se caracteriza por quejas de dolor severo por encima del pecho cuando la vejiga está llena y su desaparición después de orinar. Como resultado de la progresión de la enfermedad, la vejiga disminuye drásticamente de volumen. Una condición en la que el volumen de la vejiga es de 50 ml o menos se llama microcystis.
Las manifestaciones clínicas y los cambios en la orina con la cistitis por radiación son los mismos que los de la cistitis crónica habitual. Con la infección tuberculosa, el curso de la cistitis siempre es crónico.
Diagnósticos. En la mayoría de los casos, el reconocimiento de la cistitis no es difícil. La cistitis aguda y crónica en la etapa de exacerbación se acompaña de quejas características de micción dolorosa frecuente con cortes y dolor en la región suprapúbica.
El diagnóstico se confirma con los resultados de un análisis de orina general, en el que se detectan leucocituria y hematuria.
En el diagnóstico de cistitis crónica y la identificación de las causas que apoyan la inflamación, la cistoscopia juega un papel importante (realizada sin exacerbación del proceso inflamatorio). Al mismo tiempo, se determina el grado de daño a la vejiga, la forma de cistitis, la presencia de un tumor, cálculo urinario, cuerpo extraño, divertículo, fístula, úlceras.
En pacientes con cistitis crónica se realiza una biopsia de la mucosa vesical para el diagnóstico diferencial con cistitis intersticial, tumores y lesiones específicas de la vejiga, etc.
La recolección de orina para examen microbiológico se lleva a cabo antes del inicio de la terapia con antibióticos. Primero, se realiza un baño completo de los órganos genitales externos. Luego, se recogen 3-5 ml de una porción mediana de orina liberada libremente en un recipiente estéril. En la cistitis aguda, un monocultivo de Escherichia coli, Proteus, estafilococos y estreptococos se excreta con mayor frecuencia en una cantidad de más de 105 UFC / ml de orina. Las asociaciones de microorganismos son más frecuentes en los procesos crónicos.
Diagnóstico diferencial. La cistitis debe diferenciarse de una serie de enfermedades de otros órganos acompañadas de disuria: riñones, glándula prostática (HPB y cáncer, prostatitis aguda y crónica), uretra (estenosis, uretritis), cálculos en la vejiga, hiperactividad de la vejiga, enfermedades de los órganos genitales femeninos. .
Tratamiento en la cistitis aguda es el nombramiento de agentes antibacterianos y medicamentos a base de hierbas. La hospitalización está indicada para pacientes con las complicaciones más frecuentes de la cistitis aguda: pielonefritis, formas hemorrágicas y necróticas de cistitis, retención urinaria aguda.
Como tratamiento antibacteriano para la cistitis aguda, se usan nitrofuranos (furagin, 0.1 g 2-3 veces al día), ácido pipemídico (palin, 0.4 g 2 veces al día), fluoroquinolonas - norflox-cin (nolicin), pefloxacin (abaktal) , ciprofloxacino (tsiprolet, tsiprinol, tsiprobay), etc. Aplicar uno de estos medicamentos durante 5-10 días, incluso después de la desaparición de la disuria, lo que conduce a la erradicación del patógeno.
En caso de cistitis aguda, se prescribe una bebida abundante, se prohíbe una dieta con la excepción de alimentos picantes, encurtidos, salsas, condimentos, alimentos enlatados, el uso de bebidas alcohólicas. Se recomiendan verduras, frutas, productos lácteos. Los procedimientos térmicos se prescriben solo si se establece la causa de la disuria. Deben evitarse si no se establece el diagnóstico, especialmente con hematuria macroscópica, ya que el calor aumenta el sangrado. Se prescriben baños calientes para aliviar el dolor. Con disuria pronunciada, se prescriben sintomáticamente anticolinérgicos M (oxibutinina, trospio) y antiespasmódicos.
El tratamiento de la cistitis crónica consiste en eliminar las causas de la inflamación crónica. Tiene como objetivo restaurar la urodinámica alterada, eliminar focos de reinfección, eliminar cálculos urinarios, etc. La terapia antibacteriana para la cistitis crónica se lleva a cabo solo después de la investigación bacteriológica y la determinación de la sensibilidad de la microflora a los antibióticos.
En este caso, el uso de medicamentos antibacterianos debe combinarse con terapia inmunomoduladora. Es necesario usar medicamentos a base de hierbas (decocciones de los brotes de abedul, gayuba, orejas de oso, arándano rojo, medio piso, etc.).
En la cistitis crónica, la instilación en la vejiga de soluciones de nitrato de plata (0.25-0.5%, 20-40 ml) o collargol (1-3%, 20-40 ml), 20-30 ml 0.5-1% se prescribe solución de dioxidina , aceite de semilla de rosa mosqueta, espino amarillo, emulsión antibiótica.
Para mejorar el suministro de sangre a la pared de la vejiga, se utilizan tratamientos con radiación láser, inductotermia y aplicaciones de lodo.
En caso de cistitis por radiación, además del tratamiento sintomático y antibacteriano, se utilizan agentes que potencian la regeneración (Actovegin), instilaciones de metiluracilo, corticosteroides, espino amarillo y aceites de rosa mosqueta.
La efectividad del tratamiento de la cistitis intersticial actualmente no es lo suficientemente alta, lo que se debe en gran parte a la etiología y patogenia no completamente claras de la enfermedad. Antidepresivos, tranquilizantes, estabilizadores de mastocitos, antagonistas de cininas, antiinflamatorios no esteroides, angioprotectores, instilación de hidrocortisona en la vejiga en combinación con antibióticos y anestésicos, bloqueo de novocaína presacra, fisioterapia, cirugía de la vejiga urinaria, cirugía de la vejiga urinaria, úlceras endoscópicas denervación circular, fotocoagulación de la mucosa vesical mediante láser). La mejora solo puede ocurrir con un tratamiento intensivo iniciado en las primeras etapas de la lesión. La progresión de la enfermedad conduce a un síndrome de dolor muy pronunciado y microcistis. En este sentido, existe la necesidad de plástico intestinal de la vejiga.
En el tratamiento de la cistitis gangrenosa, junto con una terapia antibiótica potente y adecuada, según las indicaciones, se realiza una revisión de la vejiga con derivación urinaria (cistostomía) y la liberación de la vejiga de los tejidos necróticos. Estas medidas limitan el área de necrosis tisular y salvan al paciente de complicaciones fatales.
Pronóstico generalmente favorable; con cistitis crónica, es menos favorable que con aguda. Solo se pueden obtener buenos resultados en el tratamiento de la cistitis crónica con un tratamiento complejo persistente y la eliminación de los factores predisponentes. Con la cistitis secundaria, el pronóstico está determinado por el curso y el resultado de la enfermedad subyacente.
La cistitis aguda debe diferenciarse con una serie de enfermedades de otros órganos: riñón, próstata (adenoma), uretra (estenosis), con cálculos en la vejiga, cistalgia, con enfermedades del área genital femenina, ya que los trastornos disúricos, expresados por aumento de la micción, dolor , dificultad, también se encuentran en las enfermedades enumeradas anteriormente. Los mecanismos patogénicos de la disuria se basan en factores generales y locales. Los factores comunes incluyen varias emociones negativas, reacciones psicógenas. Dicha disuria, por regla general, es reversible después de la eliminación de las causas que la causaron. Los factores locales incluyen un tumor, la presencia de una estenosis de la uretra, cálculos urinarios que impiden el paso de la orina, así como trastornos dinámicos del aparato neuromuscular de la vejiga. Puede pensar en una cistitis aguda con dolor agudo al orinar, que es igualmente frecuente en diferentes momentos del día. Al mismo tiempo, el paciente experimenta una necesidad imperiosa de orinar, en la que no puede retener la orina en la vejiga inflamada.
Con la cistitis, generalmente no se observa un aumento de la temperatura, ya que la vejiga a menudo se vacía y la absorción es insignificante. La excepción son las formas necróticas gangrenosas de la enfermedad. Puede sospecharse un tumor de vejiga cuando la disuria persistente se combina con hematuria. Para la prostatitis aguda, es típica la disuria más aguda con urgencia de orinar. Suele acompañarse de fenómenos generales en forma de fiebre, escalofríos, sudoración, taquicardia, que aumentan con el desarrollo del proceso inflamatorio.
La disuria en un anciano hace sospechar, muy probablemente, una glándula prostática o un cálculo en la vejiga. La disuria debida a un adenoma es más pronunciada durante la noche y en reposo. Durante el día, con un estilo de vida activo, disminuye. En presencia de cálculos en la vejiga, los síntomas son muy similares a las quejas de los pacientes con cistitis. Sin embargo, con los cálculos en la vejiga, el dolor a menudo ocurre al caminar o al temblar. Tiene una irradiación característica: al perineo, testículo o glande del pene. El dolor se agrava por la presencia de cálculos espinosos, oxalatos o por cistitis concomitante que ocurre con frecuencia. El dolor es causado por el movimiento del cálculo y la irritación de la mucosa, especialmente el cuello de la vejiga como zona receptora más rica. El trastorno de la micción se manifiesta por un aumento en la frecuencia de los impulsos, su intensificación al mover el cuerpo. Durante el sueño, el dolor se detiene.
Típico de los cálculos en la vejiga es un cese repentino del flujo de orina al orinar, un síntoma<заклинивания>y reanudación de la micción cuando cambia la posición del cuerpo del paciente. Los cálculos pequeños pueden quedar atrapados en la uretra posterior y causar retención urinaria aguda. A menudo, los pacientes experimentan incontinencia urinaria cuando se coloca un cálculo con una parte en la vejiga y la otra en la uretra posterior. En estos casos, el cierre completo del esfínter vesical es imposible. La presencia a largo plazo de un cálculo en el cuello de la vejiga y la uretra posterior conduce a la esclerosis. Como resultado, la incontinencia urinaria puede persistir después de que se haya eliminado el cálculo. Los cambios en la naturaleza de la orina con cálculos en la vejiga se caracterizan por macro y microhematuria, que se explica por un trauma en la membrana mucosa de la vejiga. La aparición de leucocitos y microflora en la orina indica inflamación de la vejiga. Dependiendo de la composición del cálculo, las sales correspondientes se encuentran en la orina.
Los cálculos en la vejiga se pueden encontrar cuando se inserta un catéter de metal en la vejiga. Un método de diagnóstico más preciso es la radiografía simple, sobre la base de la cual es posible juzgar el número y el tamaño de los cálculos. En el caso de cálculos radiográficos negativos (cistina, proteína, urato), se pueden detectar mediante neumocistografía o cistografía con una solución de medio de contraste. En estos casos, los defectos de llenado indican la presencia de un cálculo. El diagnóstico final se basa en la cistoscopia. Sin embargo, un cálculo localizado en el divertículo vesical no siempre es detectable.
A menudo, el dolor en el área de la vejiga puede reflejarse en la naturaleza y asociarse con enfermedades de los riñones, la próstata y la uretra. Por lo tanto, si la causa del dolor no puede explicarse por una lesión directa de la vejiga, debe buscarse en una posible enfermedad de los órganos enumerados. Con la retención urinaria aguda, que ocurre con el adenoma de próstata, estenosis uretral, debido al cálculo atascado en la luz de la uretra, el dolor en el área de la vejiga es insoportable y hace que el paciente se apresure a la cama. Se determina una vejiga distendida por encima del seno.
El dolor constante en el área de la vejiga puede ser causado por un crecimiento infiltrante. tumor maligno... Estos dolores pueden agravarse por los fenómenos de desintegración tumoral con la aparición de cistitis secundaria. La primera manifestación del cáncer de próstata también se caracteriza por una mayor necesidad de orinar, especialmente por la noche. Muchos pacientes tienen dificultad para orinar con esfuerzo o un chorro de orina lento y delgado de forma intermitente, a veces la orina se excreta en gotas, esto se acompaña de una sensación de vaciado incompleto de la vejiga. A menudo, el paciente se queja de dolor al orinar al principio o durante el acto de orinar.
Muy a menudo, un síntoma del cáncer de próstata es la insatisfacción con el acto de orinar. El dolor asociado con el acto de orinar también se encuentra en la cistalgia. La cistalgia puede desarrollarse en mujeres durante la pubertad y la menopausia. En este caso, el paciente se queja de micción frecuente, la aparición de dolor al orinar, así como dolor en el perineo, el sacro y la parte inferior del abdomen. A veces, el dolor es insignificante. La gravedad de los síntomas dolorosos puede variar. Con los procesos existentes a largo plazo, se desarrolla la neurotización de la personalidad.
Junto con las quejas en un estudio clínico de un paciente con cistalgia, no se detectan cambios orgánicos en la vejiga urinaria. Piuria también está ausente. Al mismo tiempo, el dolor en la cistalgia puede ser muy pronunciado. Diagnóstico<цисталгия>puesto sobre la base de quejas típicas de la cistitis, en ausencia de piuria y microflora en la orina, así como cambios en la membrana mucosa de la vejiga característica de la cistitis, detectados durante la cistoscopia. Con la cistalgia, con mucha frecuencia se encuentran signos morfológicos de uretritis crónica.
El dolor en el cáncer de cuello uterino puede malinterpretarse como un tumor que invade la vejiga. El diagnóstico correcto solo se puede hacer con un examen cistoscópico.
A menudo, el dolor agudo en la vejiga, acompañado de problemas de micción, se produce en los procesos patológicos de los órganos genitales femeninos. Esto ocurre con anexitis, para- y perimetritis. Además, a menudo se encuentran cambios inflamatorios en la membrana mucosa de la vejiga causados por la propagación de la infección desde el área genital femenina.
Con la cistitis gangrenosa, antes de los métodos de investigación instrumental, puede haber sospechas de un cálculo en la vejiga, un tumor de la vejiga. Urosepsis, debe excluirse la cistitis crónica.
Exteriormente, la cistitis, dependiendo del patógeno, su virulencia y complicaciones, puede manifestarse de manera atípica. Para identificar la fuente de leucocituria, es necesario realizar una prueba de dos o tres vasos. Es característico de la cistitis si la orina contiene leucocitos en ambos o en los tres vasos, especialmente si el sedimento en la segunda porción contiene más leucocitos que en la primera.
Con la cistitis, el pus generalmente se deposita rápidamente en el fondo y la capa de orina sobre el sedimento se aclara significativamente y, a veces, se vuelve transparente. Con la pielonefritis, la orina es difusamente turbia, grisácea, cuando se coloca en un recipiente en el fondo, se forma un sedimento de varios espesores, que consiste en pus y moco. La capa de orina sobre el sedimento no se aclara en absoluto y permanece turbia. Con la cistitis, la cantidad de proteína corresponde al pus en la orina. Con pielonefritis, la proteinuria es más pronunciada. Si la cantidad de proteína en la orina purulenta supera el 1% o el número de leucocitos, mientras que el contenido de proteína es inferior a 50.000, se puede suponer que hay daño renal.
AV. Ayvazyan propuso un método para estudiar la diuresis diaria, en el que se examinan el número absoluto de leucocitos, las proteínas, la densidad relativa de la orina y la transparencia en cuatro porciones de orina. Esto permite un diagnóstico diferencial más confiable de cistitis y pielonefritis.
En la cistitis aguda, la cistoscopia, por regla general, no se puede realizar debido a la pequeña capacidad de la vejiga, dolor agudo durante su llenado. Además, durante este período de la enfermedad, la cistoscopia puede causar complicaciones. Si es necesario realizar una cistoscopia, se realiza bajo anestesia. Al mismo tiempo, la cistoscopia para la cistitis crónica está absolutamente indicada, se le da una importancia importante y decisiva, ya que permite no solo identificar la forma de cistitis, sino también realizar diagnósticos diferenciales. El diagnóstico diferencial de la cistitis crónica se realiza principalmente con uretritis. La presencia de cambios patológicos solo en la primera porción de orina durante la prueba de dos vasos indica uretritis. En el diagnóstico diferencial de la cistitis crónica, procediendo con la formación de úlceras, se debe excluir un tumor de la vejiga. En este caso, la biopsia endovesical tiene una importancia decisiva.