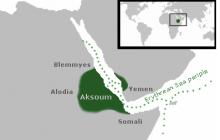
Гипертония является основным сопутствующим заболеванием у диабетиков. Согласно медицинской статистике — более половины людей с сахарным диабетом имеют проблемы с давлением. Гипертоническая болезнь усложняет лечение и течение основного заболевания, а осложнения могут привести к летальному исходу.
Лечение гипертонии и сахарного диабета — комплексное, и состоит из медикаментов, диеты и перемены образа жизни.
При диабете 1 и 2 типа нормальным уровнем АД признается показатель не выше 130/85 мм.рт.ст. Основной же причиной повышенного давления у больных СД становится нарушение обменных процессов. Это приводит к пониженной выработке необходимых гормонов. Большое содержание сахара в крови нарушает целостность и эластичность стенок сосудов. Результат: нарушенный клеточный обмен, накапливание жидкости и натрия, повышение АД и риска возникновения инсульта, острой сердечной недостаточности, инфаркта.
Микроангиопатия клубочком или поражение мелких кровеносных сосудов вызывает плохую работу почек у больных СД 1 типа. Приводит это к выводу белка из организма вместе с мочой. Это объясняет постоянный высокий уровень АД, в результате которого возникает почечная недостаточность. Если же артериальная гипертензия не связана с СД первого типа, то у таких пациентов сохраняются все функции почек.
При втором типе СД пораженные почки приводят к развитию опасных патологий у 20% больных. Рост давления провоцируется развитием инсулинорезистентности — понижением чувствительности тканей к действию инсулина. Чтобы компенсировать это, организм начинает вырабатывать больше инсулина, что ведет к значительному повышению АД. С повышением выработки инсулина возрастает нагрузка на поджелудочную железу. Через несколько лет усиленной работы она перестает справляться с нагрузкой, и в крови еще больше повышается уровень сахара. Это — начало диабета второго типа.

- Происходит активация симпатической нервной системы,
- Почки не справляются с задачей по выведению из организма излишков натрия и жидкости,
- Натрий и кальций оседают в клетках,
- Избыток инсулина провоцирует утолщение стенок сосудов, что приводит к потере эластичности и плохой проходимости.
По мере развития СД просвет в сосудах становится уже, что затрудняет ток крови.
Еще одна опасность — жировые отложения, которыми страдают большинство больных. Жир выделяет в кровь вещества, способствующие повышению артериального давления. Процесс этот называется метаболическим синдромом.
Патогенез гипертонии
К неблагоприятным факторам, повышающим вероятность наступления гипертонического заболевания относят:
- Нехватку микроэлементов, витаминов,
- Отравления,
- Частые стрессы, недосыпания,
- Лишний вес,
- Неправильное питание,
- Атеросклероз.

В группу пациентов повышенного риска входят люди пожилого возраста.
Главной особенностью АГ при сахарном диабете является снижение высокого давления днем, и его повышение в ночное время.
У пациентов с диабетом высокий уровень АД повышает вероятность развития опасных и тяжелых осложнений:
- В 20 раз возрастает риск развития почечной недостаточности, гангрены и неизлечимых язв,
- В 16 раз возрастает риск ухудшения зрения вплоть до слепоты,
- В 5 раз возрастает риск инфаркта и инсульта.
У многих больных, страдающих СД, отмечается осложнение в виде ортостатической гипотонии. Для нее характерны резкие падения АД при вставании (с кровати, дивана, стула и т.д.). Сопровождается это потемнением в глазах, тошнотой, сильными головокружениями и обмороками. Появляется она из-за нарушения сосудистого тонуса, которое называется диабетической нейропатией.
Лечение АГ при сахарном диабете 1 и 2 типа
При наличии высокого АД необходимо проконсультироваться с врачом и не заниматься самолечением. Это может привести к летальному исходу.

Для диабетиков лечащий врач использует:
- Медикаментозные методы: назначаются препараты, понижающие уровень сахара в крови и АД,
- Диеты: при диабете они направлены на уменьшение потребляемой соли, сахара,
- Лечебную физкультуру для борьбы с лишним весом,
- Организацию здорового образа жизни для пациента.
Медикаментозное лечение АГ
Выбор лекарств должен быть тщательным, и основываться на показателях глюкозы, уровне сахара и сопутствующих патологиях. Назначать препарат можно только в соответствии с правилами:
- Он должен понижать АД постепенно на протяжении 2-4 месяцев,
- Лекарство от гипертонии не должно иметь много побочных эффектов и приводить к негативным последствиям,
- Лекарство не должно повышать уровень сахара и ухудшать его баланс,
- Препарат не должен повышать уровень в крови триглецеридора и холестерина,
- Медикамент должен поддерживать нормальную деятельность сердца, почек, сосудов.
Медикаментозные препараты для понижения давления при СД 2 типа подобрать сложнее: нарушенный процесс обмена углеводов дает множество ограничений на использование лекарств.

Диуретики
Группа этих средств помогает организму освободиться от избыточной жидкости, что приводит к понижению АД. Тиазидные препараты (гидрохлортиазид, гипотиазид) при постоянном повышенном уровне сахара снижают риск развития инфаркта и инсульта. Но к их приёму нужно подходить с осторожностью: дневная доза не более 12,5 мг. Передозировка (свыше 50 мг) приведет к значительному повышению уровня сахара. Этот вид препаратов обладает эффектом противодействия возникновению осложнений: почечной недостаточности в острой форме. Противопоказания: почечная недостаточность в хронической стадии. Те же противопоказания и у калийсберегающих препаратов.
Петлевые виды диуретиков назначаются редко: они приводят к диурезу и выводят в больших количествах калий. Это может привести к нарушению сердечного ритма, понижению в крови калиевых ионов. В сочетании с ингибиторами АПФ их прописывают больным с почечной недостаточностью. Лазикс и Фуросемид наиболее безопасны — они не провоцируют повышение сахара, но и не защищают почки.
В случаях, когда гипертония сопровождается 2 типам СД, назначается комбинация мочегонных препаратов с группой ингибиторов АПФ. Одновременный приём мочегонных лекарств и бета блокаторов без наблюдения врача может спровоцировать резкое повышение уровня глюкозы. Для пожилых людей прием диуретиков с бета блокаторами снижает вероятность переломов.
Назначение диуретиков тиазидоподобного вида с ингибиторами АПФ сопровождается мягким мочегонным эффектом, и практически не выводит из организма калий. Небольшая дозировка этих лекарств не оказывает существенного влияния на понижение сахара, протекание ГБ и уровень холестерина.
Ингибиторы
Ингибиторы АПФ (эналаприл) предназначены для блокировки ферментов, способствующих производству ангиотензина II. Этот гормон уменьшает диаметр сосудов и заставляет надпочечники выделять больше альдостерона, задерживающего натрий и жидкость. Применение ингибиторов расширяет просвет в сосудах, в результате чего лишняя жидкость и натрий выводится быстрее. Это приводит к понижению АД.

Ингибиторы АПФ, блокаторы рецепторов ангиотензина II облегчают работу сердечно – сосудистой системы у пациентов с терминальной стадией почечных заболеваний. Прием препаратов приводит к замедлению развития патологий. Лекарства этой группы не провоцируют нарушения липидного обмена, нормализуют чувствительность тканей к воздействию инсулина. Для их безопасного применения необходимо соблюдать бессолевые диеты: ингибиторы АПФ препятствуют выводу калия.
Бета-блокаторы
Бета-блокаторы селективного типа назначаются при гипертонии и диабете, сопровождающимися ишемией и сердечной недостаточностью. Этот препарат также прописывают при 3 степени ГБ. Назначаются бета-блокаторы при анамнезе коронарной болезни сердца и с целью профилактики инфаркта миокарда. При заболеваниях сердечно-сосудистой системы они существенно снижают риск летальных исходов. Группа селективных препаратов понижает АД и не имеет негативных симптомов. Понижение АД происходит за счет блокады β1-рецепторов, и сопровождается снижением частоты и силы сокращений сердца.
Бета-блокаторы неселективной группы при СД не назначаются, поскольку приводят к повышению сахара и вредного холестерина. Блокада β2-рецепторов, которые не находятся в сердце и печени, приводит к отрицательным результатам:
- Приступам астмы,
- Спазмам сосудов,
- Остановке процесса расщепления жиров.
Эта группа препаратов наиболее эффективна при высоком давлении. Антагонисты калия являются блокаторами кальциевых каналов в мембранах клеток, замедляют поток ионов кальция к клеткам гладких мышц. Длительное применение не вызывает привыкания и ухудшения обмена веществ, это приводит к повышению уровня мочевой кислоты и сахара.
Регулярный прием имеет положительные эффекты:
- Повышение физической выносливости,
- Уменьшение потребности сердечной мышцы в кислороде во время физических нагрузок,
- Блокировка кальциевых каналов, что препятствует проникновение а клетки гладкой мускулатуры жидкости.
- Антагонисты и бета-блокаторы не могут назначаться одновременно.

Противопоказаниями к применению антагонистов является пожилой возраст: чем старше человек, тем больше времени требуется на вывод препарата из организма. Побочными эффектами могут стать резкое падение АД, тахикардия, отеку. Препараты редко назначают при сердечной недостаточности, коронарном заболевании сердца, нестабильной форме стенокардии.
Агонисты
Группа стимуляторов приводит к ослаблению функций симпатической нервной системы, уменьшению числа сердечных сокращений и понижению АД. В результате длительного приема улучшается работа сердца и сосудов. Они противопоказаны при брадикардии, сердечной недостаточности, заболеваниях печени.
Альфа-адреноблокаторы
Применение альфа-адренорецепторы приводит к понижению давления без увеличения частоты сокращений сердца. Противопоказаны они при сердечной недостаточности и ортостатической гипотонии.

Препараты группы альфа – адреноблокаторов часто используют в качестве вспомогательного средства при комбинированном лечении, и как разовое купирование резкого повышения АД. Использование лекарств провоцирует расширение сосудов и сужение вен и артерий, снижение симпатического тонуса. Назначают их в качестве профилактики кризов, инсультов, заболеваний предстательной железы.
Немедикаментозное лечение АГ
Диета
Гипертоникам с СД необходимо придерживаться особого рациона питания. Врачи обычно назначают низкоуглеводные диеты, которые направлены на понижение уровня сахара и нормализацию АД.

Основные правила питания:
- Употребление необходимых витаминов,
- Уменьшение суточной порции соли до 5 г,
- Отказ от жирного,
- Отказ от пищи, богатой натрием (соленая рыба, икра, маслины, сало, копчености и колбасы),
- Прием пищи не менее 5 раз за день,
- Последняя трапеза должна быть за два часа до сна,
- Увеличение в рационе продуктов, содержащих кальций (кунжут, сыр твердых сортов, зелень, орехи, соя, фасоль, фрукты, молочные продукты),
- Употребление нежирных сортов речной и морской рыбы, морепродуктов
- Включение в рацион овощных бульонов,
- Включение в рацион большого количества фруктов, сухофруктов и овощей.
Здоровый образ жизни
Часто больных бывает сложно убедить в эффективности и необходимости здорового образа жизни. В таких случаях пациентам назначается посещение психолога. Стандартным является отказ от курения и алкоголя. Исходя из результатов анализов и общего состояния врач назначает комплекс лечебной физкультуры.

Положительный эффект дают продолжительные прогулки на свежем воздухе и скандинавская ходьба, йога, плавание, занятия лечебной верховой ездой. Людям с СД и гипертонией нужны солнечные и воздушные ванны. Рекомендуется отказаться от работы в ночное и вечернее время, от повышенных эмоциональных и физических нагрузок. Если работа сидячая — в течение дня нужно находить время для занятий простой гимнастикой, чтобы восстановить поток крови в шейном отделе позвоночника. На каждые три часа работы должны быть 20-25 минут отдыха.
Артериальная гипертония и сахарный диабет
Сахарный диабет и артериальная гипертония — две взаимосвязаннные патологии, которые обладают мощным взаимоусиливающим понвреждающим действием, направленным сразу на несколько органов-мишеней: сердце, почки, сосуды мозга, сосуды сетчатки. Основными причинами высокой инвалидизации и смертности больных сахарным диабетом с сопутствующей артериальной гипертонией являются: ИБС, острый инфаркт миокарда, нарушения мозгового кровообращения, терминальная почечная недостаточность. Установлено, что повышенние диастолического АД (АДд) на каждые 6 мм рт.ст. увеличивает риск развития ИБС на 25%, а риск развития инсульта Ч на 40%. Скорость наступления терминальной почечной недостаточности при некотроли-руемом АД повышается в 3-4 раза. Поэтому крайне важно рано распозннавать и диагностировать как сахарный диабет, так и присоединившунюся артериальную гипертензию, для того, чтобы вовремя назначить сонответствующее лечение и остановить развитие тяжелых сосудистых оснложнений.
Артериальная гипертония осложняет течение как СД 1, так и СД 2. У больных СД 1 основной причиной развития АГ является диабетиченская нефропатия. Ее доля составляет приблизительно 80% среди всех других причин повышения АД. При СД 2, напротив, в 70-80% случаев выявляется эссенциальная гипертония, которая предшествует развинтию самого сахарного диабета, и только у 30% больных артериальная гипертония развивается вследствие поражения почек.
Лечение артериальной гипертонии (АГ) направлено не только на снижение артериального давления (АД), но и коррекцию таких факторов риска, как курение, гиперхолестеринемия, сахарный диабет
Сочетание сахарного диабета и нелеченной артериальной гипертонии является наиболее неблагоприятным фактором развития ишемической болезни сердца, инсульта, сердечной и почечной недостаточности. Приблизительно половина больных сахарным диабетом имеют артериальную гипертонию.
Что такое диабет?
Сахар — основной источник энергии, «топливо» для организма. В крови сахар содержится в форме глюкозы. Кровь разносит глюкозу во все части тела, особенно в мышцы и мозг, которые глюкоза снабжает энергией.
Инсулин — вещество, которое помогает глюкозе проникать в клетку для осуществления процесса жизнедеятельности. Диабет называют «сахарной болезнью», поскольку при этом заболевании организм неспособен поддерживать нормальный уровень глюкозы в крови. Причиной сахарного диабета II типа является недостаточная продукция инсулина или низкая чувствительность клетки к инсулину.
Каковы начальные проявления сахарного диабета?
Начальными проявлениями заболевания является жажда, сухость во рту, учащенное мочеиспускание, кожный зуд, слабость. В этой ситуации Вам необходимо исследование уровня сахара в крови.
Каковы факторы риска развития сахарного диабета 2-го типа?
Наследственность. Развитию диабета более подвержены те люди, которые имеют случаи заболевания сахарным диабетом в семье.
Переедание и избыточная масса тела. Переедание, особенно избыток углеводов в пище, и ожирение является не только фактором риска возникновения сахарного диабета, но и ухудшает течение этого заболевания.
Артериальная гипертония. Сочетание АГ и сахарного диабета повышает риск развития ишемической болезни сердца, инсульта, почечной недостаточности в 2-3 раза. Исследования показали, что лечение гипертонии позволяет значительно снизить этот риск.
Возраст. Диабет типа также часто называют диабетом пожилых. В возрасте 60 лет каждый 12-й болен сахарным диабетом.
Имеют ли больные сахарным диабетом повышенный риск развития артериальной гипертонии?
Сахарный диабет приводит к поражению сосудов (артерии крупного и мелкого калибра), что в дальнейшем способствует развитию или ухудшению течения артериальной гипертонии. Диабет способствует развитию атеросклероза. Одной из причин повышения артериального давления у больных сахарным диабетом является патология почек.
Однако у половины больных, страдающих сахарным диабетом, артериальная гипертония уже имелась на момент выявления повышенного сахара крови. Предотвратить развитие гипертонии при диабете можно, если Вы следуете рекомендациям по соблюдению здорового образа жизни. Если у Вас диабет,то очень важно регулярно измерять артериальное давление и выполнять назначения Вашего врача, касающиеся диеты и лечения.
Какой уровень целевого АД при сахарном диабете?
Целевое АД — это оптимальный уровень АД, достижение которого позволяет значительно снизить риск развития сердечно-сосудистых осложнений. При сочетании сахарного диабета и АГ уровень целевого АД составляет менее 130/85 мм.рт.ст.
Каковы критерии риска развития почечной патологии при сочетании сахарного диабета и АГ?
Если у Вас в анализах мочи выявлено даже небольшое количество белка, Вы имеете высокий риск развития почечной патологии. Существует много методов исследования функции почек. Наиболее простой и распространенный — определение уровня креатинина крови. Важными тестами регулярного контроля являются определение глюкозы и белка в крови, моче. В случае, если эти анализы в норме, существует специальный тест для выявления незначительного количества белка в моче — микроальбуминурии — начального нарушения функции почек.
Каковы немедикаментозные методы лечения сахарного диабета?
Изменение образа жизни поможет Вам не только контролировать АД, но и поддерживать нормальный уровень сахара в крови. Эти изменения включают: строгое соблюдение диетических рекомендаций, снижение избыточной массы тела, регулярные физические нагрузки, снижение количества употребляемого алкоголя, прекращение курения.
Каким гипотензивным препаратам отдается предпочтение при сочетании АГ и сахарного диабета?
Некоторые гипотензивные препараты могут отрицательно влиять на углеводный обмен, поэтому подбор лекарственных препаратов осуществляется индивидуально Вашим врачом. Предпочтение в этой ситуации отдается группе селективных агонистов имидазолиновых рецепторов (например, Физиотенз)и антагонистам AT -рецепторов, блокирующих действие ангиотензина (мощного констриктора сосудов).
Для профилактики и лечения гипертонии и сахарного диабета 2-го типа
Причины развития артериальной гипертонии при СД
 Сахарный диабет (СД), по определению И. И. Дедова, — системное гетерогенное заболевание, обусловленное абсолютным (1-й тип) или относительным (2-й тип) дефицитом инсулина, который вначале вызывает нарушение углеводного обмена, а затем всех видов обмена веществ, что в итоге приводит к поражению всех функциональных систем организма (1998).
Сахарный диабет (СД), по определению И. И. Дедова, — системное гетерогенное заболевание, обусловленное абсолютным (1-й тип) или относительным (2-й тип) дефицитом инсулина, который вначале вызывает нарушение углеводного обмена, а затем всех видов обмена веществ, что в итоге приводит к поражению всех функциональных систем организма (1998).
За последние годы СД признан всемирной неинфекционной патологией. Каждое десятилетие число людей, заболевших СД, увеличивается практически в два раза. По данным Всемирной организации здравоохранения (ВОЗ), в 1994 г. во всем мире количество больных СД составляло около 110 млн, в 2000 г. около 170 млн, в 2008 г. — 220 млн, и предполагают, что к 2035 году это число превысит 300 млн человек. В Российской Федерации по данным Государственного регистра в 2008 году зарегистрировано около 3 млн пациентов с СД 2-го типа.
Во время течения заболевания могут возникать как острые, так и поздние сосудистые осложнения. Частота острых осложнений, к которым относятся гипогликемические и гипергликемические коматозные состояния, в последние годы значительно снизилась благодаря совершенствованию терапии диабета. Смертность больных от таких осложнений не превышает 3%. Увеличение продолжительности жизни больных СД выдвинуло на первый план проблему поздних сосудистых осложнений, которые создают угрозу ранней инвалидизации, ухудшают качество жизни больных и сокращают ее продолжительность. Сосудистые осложнения определяют статистику заболеваемости и смертности при диабете. Патологические изменения сосудистой стенки нарушают проводниковую и демпфирующую функции сосудов.
СД и артериальная гипертония (АГ) — две взаимосвязанные патологии, которые обладают мощным взаимоусиливающим повреждающим действием, направленным сразу на несколько органов-мишеней: сердце, почки, сосуды мозга и сетчатки.
Примерно 90% популяции больных диабетом имеют СД 2-го типа (инсулинонезависимый), более 80% пациентов с СД 2-го типа страдают от АГ. Сочетание СД и АГ приводит к ранней инвалидизации и смерти больных. АГ осложняет течение как СД 1-го типа, так и СД 2-го типа. Коррекция артериального давления (АД) является первостепенной задачей при лечении СД.
Причины развития артериальной гипертонии при СД
Механизмы развития АГ при СД 1-го и 2-го типа различаются.
При СД 1-го типа АГ является следствием диабетической нефропатии — 90% среди всех других причин повышения давления. Диабетическая нефропатия (ДН) - понятие собирательное, объединяющее различные морфологические варианты поражения почек при СД, в том числе артериосклероз почечной артерии, инфекцию мочевых путей, пиелонефрит, папиллярный некроз, атеросклеротический нефроангиосклероз и др. Единой классификации не существует. Микроальбуминурия (ранняя стадия ДН) выявляется у больных СД 1-го типа с длительностью болезни менее 5 лет (по данным исследований EURODIAB), а повышение АД отмечается, как правило, спустя 10–15 лет от дебюта СД.
Процесс развития ДН можно представить в виде взаимодействия между пусковой причиной, факторами прогрессирования и «медиаторами» прогрессирования.
Пусковым фактором является гипергликемия. Это состояние оказывает повреждающее воздействие на микроциркуляторное русло, в том числе на сосуды клубочков. В условиях гипергликемии активируется ряд биохимических процессов: неферментное гликозилирование белков, в результате которого нарушаются конфигурации белков базальной мембраны капилляров (БМК) клубочка и мезангия, происходит потеря зарядо- и размероселективности БМК; нарушается полиоловый путь обмена глюкозы - превращение глюкозы в сорбитол при участии фермента альдозоредуктазы. Этот процесс преимущественно происходит в тех тканях, которые не требуют присутствия инсулина для проникновения глюкозы в клетки (нервные волокна, хрусталик, эндотелий сосудов и клетки почечных клубочков). В результате в этих тканях накапливается сорбитол, и истощаются запасы внутриклеточного миоинозитола, что приводит к нарушению внутриклеточной осморегуляции, отеку ткани и развитию микрососудистых осложнений. Также к этим процессам относится прямая глюкозотоксичность, связанная с активацией фермента протеинкиназы С, что приводит к повышению проницаемости стенок сосудов, ускорению процессов склерозирования тканей, нарушению внутриорганной гемодинамики.
Гиперлипидемия является другим пусковым фактором: как для СД 1-го типа, так и для СД 2-го типа наиболее характерными нарушениями липидного обмена являются накопление в сыворотке крови атерогенного холестерина липопротеинов низкой плотности (ЛПНП) и очень низкой плотности (ЛПОНП) и триглицеридов. Доказано, что дислипидемия оказывает нефротоксичное действие. Гиперлипидемия вызывает повреждение эндотелия капилляров, повреждение базальной мембраны клубочков, пролиферацию мезангия, что влечет за собой гломерулосклероз и как следствие протеинурию.
Результатом воздействия этих факторов является прогрессирование эндотелиальной дисфункции. При этом нарушается биодоступность оксида азота за счет уменьшения его образования и увеличения разрушения, снижения плотности мускариноподобных рецепторов, активация которых приводит к синтезу NO, повышению активности ангиотензин-превращающего фермента на поверхности эндотелиальных клеток, катализирующего превращение ангиотензина I в ангиотензин II, а также к выработке эндотелина I и других вазоконстрикторных субстанций. Увеличение образования ангиотензина II приводит к спазму эфферентных артериол и повышению соотношения диаметра приносящей и выносящей артериол до 3–4:1 (в норме этот показатель составляет 2:1), и, в результате, развивается внутриклубочковая гипертензия. К эффектам ангиотензина II также относится стимуляция констрикции мезангиальных клеток, вследствие чего снижается скорость клубочковой фильтрации, повышается проницаемость гломерулярной базальной мембраны, а это, в свою очередь, способствует возникновению сначала микроальбуминурии (МАУ) у больных СД, а затем выраженной протеинурии. Белок откладывается в мезангии и интерстициальной ткани почек, активируются факторы роста, пролиферации и гипертрофии мезангия, возникает гиперпродукция основного вещества базальной мембраны, что ведет к склерозу и фиброзу почечной ткани.
Веществом, которому отводится ключевая роль в прогрессировании как почечной недостаточности, так и АГ при СД 1-го типа, является именно ангиотензин II. Установлено, что локально почечная концентрация ангиотензина II в тысячи раз превышает его содержание в плазме. Механизмы патогенного действия ангиотензина II обусловлены не только его мощным вазоконстрикторным действием, но и пролиферативной, прооксидантной и протромбогенной активностью. Высокая активность почечного ангиотензина II вызывает развитие внутриклубочковой гипертензии, способствует склерозированию и фиброзированию почечной ткани. Одновременно ангиотензин II оказывает повреждающее воздействие и на другие ткани, в которых высока его активность (сердце, эндотелий сосудов), поддерживая высокое АД, вызывая процессы ремоделирования сердечной мышцы и прогрессирование атеросклероза. Развитию артериосклероза и атеросклероза также способствует воспаление, повышение кальциево-фосфорного продукта и окислительный стресс.
При СД 2-го типа развитие АГ в 50–70% случаев предшествует нарушению углеводного обмена. Эти больные долгое время наблюдаются с диагнозом «эссенциальная гипертония» или «гипертоническая болезнь». Как правило, они имеют избыточную массу тела, нарушения липидного обмена, позже у них появляются признаки нарушенной толерантности к углеводам (гипергликемия в ответ на нагрузку глюкозой), которые затем у 40% больных преобразуются в развернутую картину СД 2-го типа. В 1988 г. G. Reaven предположил, что в основе развития всех перечисленных нарушений (АГ, дислипидемии, ожирения, нарушенной толерантности к углеводам) лежит единый патогенетический механизм — нечувствительность периферических тканей (мышечной, жировой, клеток эндотелия) к действию инсулина (так называемая инсулинорезистентность). Этот симптомомкомплекс получил название «синдром инсулинорезистентности», «метаболический синдром» или «синдром Х». Инсулинорезистентность приводит к развитию компенсаторной гиперинсулинемии, которая долгое время может поддерживать нормальный углеводный обмен. Гиперинсулинемия в свою очередь запускает целый каскад патологических механизмов, ведущих к развитию АГ, дислипидемии и ожирению. Взаимосвязь гиперинсулинемии и АГ настолько прочна, что при выявлении у больного высокой концентрации инсулина плазмы можно прогнозировать развитие у него в скором времени АГ.
Гиперинсулинемия обеспечивает повышение уровня АД посредством нескольких механизмов:
— инсулин повышает активность симпатоадреналовой системы;
— инсулин повышает реабсорбцию натрия и жидкости в проксимальных канальцах почек;
— инсулин как митогенный фактор усиливает пролиферацию гладкомышечных клеток сосудов, что сужает их просвет;
— инсулин блокирует активность Na-K-АТФазы и Ca-Mg-АТФазы, тем самым увеличивая внутриклеточное содержание Na+ и Са++ и повышая чувствительность сосудов к воздействию вазоконстрикторов.
Таким образом, АГ при СД 2-го типа является частью общего симптомокомплекса, в основе которого лежит инсулинорезистентность.
Что же вызывает развитие самой инсулинорезистентности, остается не ясным. Результаты исследований конца 90-х годов предполагают, что в основе развития периферической инсулинорезистентности лежит гиперактивность ренин-ангиотензиновой системы. Ангиотензин II в высоких концентрациях конкурирует с инсулином на уровне субстратов инсулиновых рецепторов (IRS 1 и 2), тем самым блокируя пострецепторную передачу сигнала от инсулина на уровне клеток. С другой стороны, имеющаяся инсулинорезистентность и гиперинсулинемия активируют АТ1-рецепторы ангиотензина II, приводя к реализации механизмов развития АГ, хроническим заболеваниям почек и атеросклерозу.
Таким образом, как при СД 1-го типа, так и при СД 2-го типа основную роль в развитии АГ, сердечно-сосудистых осложнений, почечной недостаточности и прогрессировании атеросклероза играет высокая активность ренин-ангиотензиновой системы и ее конечного продукта — ангиотензина II.
Для прфилактики и лечения гипертонии и сахарного диабета 2-го типа в домашних условиях используйте Пульсирующий лазер МЕД-МАГ наручного и носового типа.
Клинические особенности АГ при СД
 Отсутствие ночного снижения уровня АД
Отсутствие ночного снижения уровня АД
Суточное мониторирование АД у здоровых людей выявляет колебания значений АД в разное время суток. Максимальный уровень АД отмечается в дневные часы, а минимальный - во время сна. Разница между дневными и ночными показателями АД должна составлять не менее 10%. Суточные колебания АД зависят от активности симпатической и парасимпатической нервной системы. Однако в ряде случаев нормальный суточный ритм колебаний АД может нарушиться, что приводит к неоправданно высоким значениям АД в ночные часы. Если у больных с АГ сохраняется нормальный ритм колебаний уровня АД, то таких больных относят к категории «дипперов» (dippers). Те же больные, у которых отсутствует снижение АД во время ночного сна, относятся к категории «нон-дипперов» (nondippers).
Обследование больных СД, имеющих АГ, показало, что большинство из них относится к категории «нон-дипперов», т. е. у них отсутствует нормальное физиологическое снижение уровня АД в ночное время. По всей видимости, эти нарушения обусловлены поражением автономной нервной системы (автономной полинейропатией), утерявшей способность регулировать сосудистый тонус.
Такой извращенный суточный ритм АД сопряжен с максимальным риском развития сердечно-сосудистых осложнений как для больных СД, так и без диабета.
Гипертония положения с ортостатической гипотонией
Это нередкое осложнение, наблюдаемое у больных СД, существенно затрудняет диагностику и лечение АГ. При этом состоянии определяется высокий уровень АД в положении лежа и его резкое снижение при переходе больного в положение сидя или стоя.
Ортостатические изменения АД (так же как и извращение суточного ритма АД) связаны с характерным для СД осложнением - автономной полинейропатией, вследствие которой нарушается иннервация сосудов и поддержание их тонуса. Заподозрить наличие ортостатической гипотонии можно по типичным жалобам больного на головокружение и потемнение в глазах при резком подъеме с кровати. Для того чтобы не пропустить развитие этого осложнения и правильно подобрать антигипертензивную терапию, уровень АД у больных СД всегда необходимо измерять в двух положениях - лежа и сидя.
Гипертония на белый халат
В некоторых случаях у пациентов отмечается повышение АД только в присутствии врача или медицинского персонала, производящего измерение. При этом в спокойной домашней обстановке уровень АД не выходит за пределы нормальных значений. В этих случаях говорят о так называемой гипертонии на белый халат, которая развивается чаще всего у лиц с лабильной нервной системой. Нередко такие эмоциональные колебания АД приводят к гипердиагностике АГ и неоправданному назначению антигипертензивной терапии, в то время как наиболее эффективным средством может оказаться легкая седативная терапия. Диагностировать гипертонию на белый халат помогает метод амбулаторного суточного мониторирования АД.
Феномен гипертонии на белый халат имеет клиническое значение и требует более глубокого изучения, поскольку не исключено, что у таких пациентов имеется высокий риск развития истинной АГ и, соответственно, более высокий риск развития сердечно-сосудистой и почечной патологии.
Для профилактики и лечения гипертонии и сахарного диабета 2-го типа в домашних условиях используйте Пульсирующий лазер МЕД-МАГ наручного и носового типа.
Лечение артериальной гипертонии при сахарном диабете
 Необходимость агрессивного антигипертензивного лечения у больных сахарным диабетом не вызывает сомнений. Однако сахарный диабет, представляющий собой заболевание со сложным сочетанием метаболических нарушений и полиорганной патологии, ставит перед врачами целый ряд вопросов:
Необходимость агрессивного антигипертензивного лечения у больных сахарным диабетом не вызывает сомнений. Однако сахарный диабет, представляющий собой заболевание со сложным сочетанием метаболических нарушений и полиорганной патологии, ставит перед врачами целый ряд вопросов:
— При каком уровне АД необходимо начинать лечение?
— До какого уровня безопасно снижать систолическое и диастолическое АД?
— Какие препараты предпочтительно назначать при сахарном дианбете, учитывая системность заболевания?
— Какие комбинации препаратов допустимы при лечении артеринальной гипертонии при сахарном диабете?
При каком уровне АД у больных сахарным диабетом следует начинать лечение?
В 1997 г. VI совещание Объединенного Национального Комитета США по диагностике, профилактике и лечению артериальной гипернтонии признало, что для больных сахарным диабетом критическим уровнем АД для всех возрастных групп, выше которого следует начиннать лечение, является систолическое АД > 130 мм рт.ст. и АД >85 мм рт.ст. Даже незначительное превышение этих значений у больнных сахарным диабетом увеличивает риск сердечно-сосудистых катанстроф на 35%. В то же время доказано, что стабилизация АД именно на таком уровне и ниже оказывает реальный органо-протективный эффект.
До какого уровня безопасно снижать диастолическое АД?
Совсем недавно, в 1997 г. завершилось еще более крупное исследонвание, целью которого было определить, какой же уровень АД (<90, <85 или <80 мм рт.ст.) необходимо поддерживать для достижения наименьшей сердечно-сонсудистой заболеваемости и смертности. Из почти 19.000 больных, включенных в исследование, 1501 человек составляли больные сахарнным диабетом с АГ. В этом исследовании было показано, что оптинмальный уровень АД, при котором наблюдалось наименьшее число сердечно-сосудистых катастроф, соответствовал 83 мм рт.ст. Сниженние АД до этого уровня сопровождалось уменьшением риска развинтия сердечно-сосудистых заболевний на 30%, а у больных сахарным диабетом — почти на 50%. Даже более интенсивное снижение АД до 70 мм рт.ст. у больных сахарным диабетом сопровождалось сниженинем смертности этих больных от ИБС.
Вопрос об оптимальном уровне АД стоит и при решении вопроса о прогрессировании почечной патологии. Ранее считалось, что на стандии ХПН, когда большая часть клубочков склерозирована, требуется поддержание более высоких цифр системного АД для обеспечения адекватной перфузии почек и сохранения остаточной фильтрационной функции. Однако анализ результатов последних проспективных исследований показал, что значения АД, превышающие 120 и 80 мм рт.ст. даже на стадии ХПН только ускоряют прогрессирование почечнной патологии. Следовательно, как на самых ранних стадиях пораженния почек, так и на стадии ХПН, для замедления темпов прогрессирования ДН требуется поддержание АД на уровне, не превышающем 120 и 80 мм рт.ст.
Принципы комбинированной антигипертензивной терапии при сахарном диабете
Течение артериальной гипертонии при сахарном диабете, осложнненном диабетической нефропатией, нередко приобретает трудноуп-равляемый характер. У 20-60% больных монотерапия даже самыми мощными препаратами не способна стабилизировать АД на необхондимом уровне (130/85 мм рт.ст). В этом случае для достижения поставнленной цели показано назначение комбинации нескольких антигинпертензивных препаратов различных групп. Показано, что у больных с выраженной почечной недостаточностью (при креатинине сыворотнки >500 мкмоль/л) врачи вынуждены прибегать к комбинации более, чем 4-х антигипертензивных препаратов.
К наиболее эффективным комбинациям препаратов при леченнии артериальной гипертонии при сахарном диабете относят сочентание АЛФ-ингибитора и диуретика, АПФ-ингибитора и антагонинста кальция.
Согласно результатам многоцентровых исследований, успешный контроль артериального давления на уровне, не превышающем 130/85 мм рт.ст. позволяет избежать быстрого прогрессирования сосудистых осложнений сахарного диабета и продлить жизнь больного на 15 — 20 лет.
Для профилактики и лечения гипертонии и сахарного диабета 2-го типа в домашних условиях используйте Пульсирующий лазер МЕД-МАГ наручного и носового типа.
<< Вернуться к Публикациям
Как снизить высокое давление при диабете 2 типа?
 Приветствую всех читателей блога! Как я и обещала вчера, выкладываю для вас вторую часть марлезонского балета. Шучу, конечно. Вторую часть статьи посвященной проблеме сочетания гипертонической болезни и сахарного диабета.
Приветствую всех читателей блога! Как я и обещала вчера, выкладываю для вас вторую часть марлезонского балета. Шучу, конечно. Вторую часть статьи посвященной проблеме сочетания гипертонической болезни и сахарного диабета.
Для тех, кто пропустил прошлую статью скажу, что в ней я описывала типичные ошибки и установки касательно лечения диабета, а также дала несколько простых, как мир, советов о немедикаментозных способах снижения высокого давления при диабете, статья находится здесь.
Сегодня мы поговорим о лекарствах, без которых, к сожалению, обычно не обойтись. И поскольку в большинстве случаев принимать препараты “от давления” нужно обязательно, давайте будем делать это осознанно, зная, что мы принимаем и для чего. В конце концов это же ваше здоровье и нужно прежде всего вам, а не врачу или соседу по площадке. Итак, доставайте из ящичков, сумочек и коробочек все ваши лекарства “от давления”.
Будем разбираться что вы пьете, с какой целью и как этот препарат влияет на углеводный и липидный обмен, ведь именно эти показателя играют роль при назначении у пациента с сахарным диабетом 2 типа. Кроме этого, я покажу вам что антигипертензивные средства могут еще, кроме своего непосредственного “давлениеснижающего” эффекта.
Прежде чем разбирать группы препаратов, я хочу обратить ваше внимание вот на что. В настоящее время лекарств, снижающий высокое давление очень-очень много. Только самая ленивая фармакологическая фирма не выпускает свое лекарство. Поэтому торговых названий может быть масса и я, естественно, не могу их знать все в лицо. Главным для вас является не название препарата, а его действующее вещество.
На коробке с лекарством большими буквами пишется торговое название, а сразу под ним мелким шрифтом название действующего вещества. Вот по нему и нужно оценивать ваш препарат и я буду использовать именно эти названия и приводить примеры некоторых торговых названий. Если на упаковке оно не указано, то обязательно будет указано в аннотации к лекарству в самом начале, например, действующее вещество – эналаприл.
Группы антигипертензивных средств
Среди лекарств, снижающих артериальное давление есть лекарства для экстренного однократного купирования АД и для длительного приема ежедневно. Об этом я уже говорила в прошлой статье. Не буду останавливаться подробно на первой группе. Вы их все знаете. Это препараты длительность действия которых не превышает 6 часов. В основном быстро снижает высокое давление:
- каптоприл (Капотен, Алкадил, Ангиоприл-25 и пр.)
- нифедипин (Кордафен, Кордафлекс, Кордипин и пр.)
- клофелин (Клонидин)
- анаприлин
- андипал
- и пр.
Нас же больше интересует не как снизить уже высокое давление, а как сделать, чтобы оно вообще не повышалось. И для этого существуют современные, и не очень, препараты длительного действия. Перечислю основные группы, а потом расскажу более подробно о каждой из них.
Группы антигипертензивныхсредств для регулярного ежедневного приема следующие (эти названия также указываются в описании лекарства):
- мочегонные средства
- бета-блокаторы
- ингибиторы ангиотензин превращающего фермента (ИАПФ)
- Блокаторы рецепторов к ангиотензину II (БРА)
- блокаторы кальциевых каналов (антагонисты кальция)
- альфа-адреноблокаторы
- стимуляторы имидазолиновых рецепторов
- блокаторы ренина
Как вы видите групп очень много и названия очень сложные и не понятные. Если коротко, то каждый препарат блокирует или стимулирует различные рецепты, которые участвуют в регуляции артериального давления. Поскольку у разных людей, механизмы развития гипертонической болезни разные, то и точка приложения лекарства тоже будет разная.
Какой же выбрать, чтобы не ошибиться и не навредить? Выбор не прост, потому что при сахарном диабете имеются некоторые ограничения. Поэтому все выбранные препараты должны соответствовать следующим требованиям:
1. высокая активность при минимуме побочных эффектов
2. отсутствие влияния на уровень сахара и липидов крови
3. наличие защитного эффекта на сердце и почки (кардио- и нефропротективные эффекты)
Далее я расскажу простым языком, как работает тот или иной препарат, а также можно ли его использовать пациентам с сахарным диабетом. Сначала я хотела писать подробно, но потом подумала, что вам незачем знать об исследованиях и экспериментах. Поэтому буду писать сразу выводы и свои рекомендации. И простите, если где-то вылезут медицинские термины, иногда без них никак нельзя. Ок?
Ингибиторы АПФ
Ингибиторы АПФ (ингибиторы или блокаторы ангиотензинпревращающего фермента) – это препарат первого выбора для пациентов с гипертонической болезнью и сахарным диабетом. Эта группа препаратов блокирует фермент, способствующий синтезу ангиотензина II, который сужает сосуды и заставляет надпочечники выделять гормон альдостерон, задерживающий натрий и воду. При приеме ингибиторов АПФ сосуды расширяются, а лишний натрий и вода перестают накапливаться, в результате чего давление понижается.
Другими словами, как только человек приходит в первый раз на прием и у него обнаруживают диабет и гипертонию, то первым препаратом назначаются препараты группы ингибиторов АПФ. Их легко различить среди остальных лекарств. Все названия действующих веществ этой группы заканчиваются на “-прил”.
Например:
- эналаприл (Ренитек)
- периндоприл (Престариум)
- квинаприл (Аккупро)
- рамиприл (Тритаце)
- фосиноприл (Моноприл)
- трандолаприл (Гоптен)
- и пр.
Почему именно эта группа? Потому что у этой группы антигипертензивных средств очень выраженное нефропротекторное действие, которое сохраняется не зависимо от уровня снижения давления. Они замедляют прогрессирование патологии почек (нефропатии) уже на стадии микроальбуминурии даже если нет высокого давления. Поэтому я всем пациентам назначаю ежегодное прохождение теста на микроальбуминурию, потому что эта стадия еще обратима. И в случае обнаружения назначаю очень маленькие дозы ингибитора АПФ, даже если давление в норме. Такие дозы не понижают АД ниже нормы, это совершенно безопасно.
Кроме этого, квинаприл (Аккупро) обладает дополнительным защитным свойством на внутреннюю стенку сосудов, тем самым защищает ее от образования атеросклеротических бляшек и снижает риск развития инфарктов и инсультов, т. е. оказывает кардиопротекторное действие. Ингибиторы АПФ не влияют на углеводный и липидный обмен, уменьшают инсулинорезистентность тканей.
При лечении этими препаратами обязательно нужно соблюдение бессолевой диеты, т. е. не есть соленые продукты и ничего дополнительно не солить.
При применении ингибиторов у пациентов с почечной недостаточностью требуется постоянный контроль за уровнем калия, поскольку эти препараты имеют способность несколько задерживать выведение калия из организма.
И хотя препараты этой группы так хороши, не всем он подходит. У некоторых вскоре после начала приема развивается сильный кашель, что требует его полной отмены. Редко наблюдается полная нечувствительность к препарату. На одном препарате идут пациенты с умеренной гипертонией (АД до 140/90 мм рт. ст.), если давление выше, то добавляют препарат другой группы (см. ниже).
Ингибиторы АПФ начинают действовать довольно медленно. Примерно через 2 недели принимаемая доза препарата раскрывает полное действие и, если давление не нормализовалось, то требуется увеличение дозы и оценку эффективности через 2 недели. Если все же не удалось достичь целевого уровня АД (менее 130/80 мм рт. ст.), то к этой дозе добавляют препарат другой группы.
Я рекомендую выбирать препараты оригинальные, а не дженерики. Указанные выше торговые названия – оригинальные препараты. У них примерно одинаковая эффективность, о тонкостях вы можете поинтересоваться у кардиолога. Кроме этого, лучше выбирать препарат с однократным приемом, т. е. 24 часовым действием. Так вы не забудете принять таблетку, да и лишней химии не попадет в организм.
Противопоказания
2. беременность и лактация
Мочегонные средства
В медицине имеется несколько видов мочегонных препаратов, которые оказывают влияние на различные отделы канальцев почек, а потому и эффект у них немного разный. Мочегонные препараты не используют в виде монотерапии, только в составе комбинированной, иначе эффект будет очень низким.
Чаще всего используют:
- тиазидные (гипотиазид)
- петлевые (фуросемид и лазикс)
- тиазидоподобные (индапамид)
- калийсберегающие (верошпирон)
Диуретики усиливают эффект ингибитора АПФ, поэтому это очень распространенная комбинация лечения давления у врачей. Но и здесь имеются некоторые ограничения, к тому же у них слабая защита почек. Подписывайтесь на новые статьи блога . чтобы получать их на свою электронную почту.
Тиазидные диуретики (гипотиазид) нужно с осторожностью назначать пациентам с сахарным диабетом, потому что в больших дозах (50-100 мг/сут) могут повышать уровень сахара и холестерина. А также при наличии почечной недостаточности (ХПН), что для диабета не редкость, они могут угнетать и без того слабую функцию почек. Поэтому у таких пациентов тиазидные диуретики не используются, а используются другие (см. ниже). Они противопоказаны при подагре. Безопасной дозой гипотиазида для диабетика считается всего 12,5 мг/сутки.
Петлевые мочегонные используют реже, поскольку они очень сильно стимулируют диурез и выводят калий, что при бесконтрольном приеме может привести к гипокалиемии и аритмиям сердца. Но они очень хорошо сочетаются с ингибитора АПФ у пациентов с почечной недостаточностью, поскольку улучшают работу почки. Можно принимать кратковременно, когда имеются сильные отеки. Конечно, при этом производят восполнение калия дополнительными препаратами. Фуросемид и лазикс не влияют на уровень сахара и липидов крови, но не обладают защитным свойством на почки.
Тиазидоподобные диуретики очень часто назначаются совместно с ингибиторами АПФ. И я приветствую такое сочетание, потому что эти мочегонные мягко оказывают мочегонный эффект, мало влияют на выведение калия, не влияют на функцию почек и уровни глюкозы с липидами. Кроме этого индапамид оказывает нефропротективное действие на любой стадии поражения почек. Лично я предпочитаю назначать препарат продленного действия – Арифон-ретард по 2,5 мг 1 раз утром.
Калийсберегающий препарат – верошпирон иногда назначается врачами, но нужно помнить, что он противопоказан при почечной недостаточности, при которой и так происходит накопление калия в организме. В этом случае будет наоборот, гиперкалиемия, которая может закончиться летально. Для лечения гипертоноческой болезни у пациентов с диабетом верошпирон использовать категорически не рекомендуется.
Вывод . наиболее оптимальным мочегонным препаратом для человека с сахарным диабетом и гипертонией является индапамид, а если имеется хроническая почечная недостаточность, то лучше использовать петлевые диуретики.
Блокаторы рецепторов к ангиотензину II (БРА)
Еще одна группа препаратов “от давления” первой линии, как и ингибиторы АПФ – блокаторы рецепторов к ангиотензину II (БРА). Их можно назначать сразу при выявлении высокого давления или же при плохой переносимости вместо ингибиторов, например, при возникновении кашля. По механизму действия они немного отличаются от ингибиторов, но конечный эффект такой же – снижение активности ангиотензина II. Названия тоже легко отличить. Все действующие вещества заканчиваются на “-сартан” или “-зартан”.
Например:
- лозартан (Козаар)
- валсартан (Диован)
- телмисартан (Прайтор)
- ирбесартан (Апровель)
- эпросартан (Теветен)
- кандесартан(Атаканд)
И опять же я указала оригинальные препараты, а дженерики вы можете найти сами, сейчас их становится все больше и больше. БРА по эффективности не уступают ингибиторам АПФ. Они также оказывают нефропротекторный эффект и могут назначаться людям с микроальбуминурией при нормальном давлении. БРА не оказывают негативного влияния на углеводный и липидный обмен, а также снижают инсулинорезистентность.
Но от ингибиторов АПФ они все же отличаются. Блокаторы рецепторов к ангиотензину способны уменьшать гипертрофию левого желудочка, причем делают это с максимальной эффективностью по сравнению с другими группами понижающих средств. Именно поэтому сартаны, как их еще называют, назначаются при увеличении размеров левого желудочка, что часто сопровождает гипертоническую болезнь и сердечную недостаточность.
Отмечено, что БРА лучше всего переносятся пациентами по сравнению с ингибиторами АПФ. При почечной недостаточности назначается препарат с осторожностью. Доказан профилактический эффект в плане развития сахарного диабета у пациента с гипертонией и нарушенной толерантностью к глюкозе.
Сартаны хорошо сочетаются с мочегонными средствами и при невозможности достижения цели (АД менее 130/80 мм рт. ст.) на монотерапии рекомендуется назначение к ним одного из диуретиков, например, индапамида.
Противопоказания
1. двусторонний стеноз почечных артерий
2. беременность и лактация
Итак, на этом пока все. У вас есть на сегодня пища для ума. А завтра вас ждут знаменитые и противоречивые бета-блокаторы, вы узнаете какой препарат хорош при сочетании диабета, гипертонии и аденомы простаты, какой из антагонистов кальция не вызывает отеки и много другой полезной информации. Завтра я надеюсь полностью закрыть тему тандема лечения гипертонии и сахарного диабета.
На этом у меня все, но я не прощаюсь, а говорю всем “До завтра!”.
Лечение артериальной гипертензии при сахарном диабете
Потешкина Н.Г. Мирина Е.Ю.
Сахарный диабет (СД) является самым распространенным эндокринным заболеванием. Число людей, страдающих этим недугом, постоянно растет. В настоящее время СД и его осложнения, как причина смертности в популяции, стоят на 2-м месте, уступая лишь онкологическим заболеваниям. Сердечно-сосудистая патология, занимавшая ранее эту строку, отошла на 3-е место, так как во многих случаях является поздним макрососудистым осложнением СД.
У 30-40% больных СД 1 типа и более чем у 70-80% пациентов с СД 2 типа наблюдается преждевременная инвалидизация и ранняя смерть от сердечно-сосудистых осложнений. Установлено, что повышение диастолического АД на каждые 6 мм рт.ст. увеличивает риск развития ИБС на 25%, а риск развития ОНМК - на 40%.
При СД 2 типа без сопутствующей риск развития ИБС и ОНМК повышаются в 2-3 раза, почечной недостаточности - в 15-20 раз, слепоты - в 10-20 раз, гангрены - в 20 раз. При сочетании СД и артериальной гипертензии (АГ) риск этих осложнений возрастает еще в 2-3 раза даже при условии удовлетворительной компенсации углеводного обмена.
Таким образом, коррекция АГ является задачей не менее важной, чем компенсация метаболических нарушений, и должна проводиться одновременно с ней.
При СД 1 типа основным патогенетическим звеном в развитии АГ является прогрессирование диабетической нефропатии, когда снижается экскреция калия с мочой и в то же время повышается его реабсорбция почечными канальцами. В результате повышения содержания натрия в клетках сосудов происходит накопление ионов кальция в клетках сосудов, что, в конечном итоге, ведет к увеличению чувствительности рецепторов клеток сосудов к констриктивным гормонам (катехоламину, ангиотензину II, эндотелину I), что вызывает спазм сосудов и приводит к повышению общего периферического сопротивления (ОПСС).
Существует мнение, что развитие АГ и диабетической нефропатии при СД 1 типа взаимосвязано и находится под воздействием единых генетических факторов.
При СД 2 типа основной отправной точной повышения цифр АД является инсулинорезистентность и компенсаторная гиперинсулинемия, которые, как и АГ, как правило, предшествуют клинической манифестации СД. В 1988 г. G. Reaven установил связь между нечувствительностью периферических тканей к действию инсулина и такими клиническими проявлениями, как ожирение, дислипидемия, нарушение углеводного обмена. Как известно, синдром носит название «метаболического», «синдрома Х».
Метаболический синдром (МС) объединяет ряд метаболических и клинико-лабораторных изменений:
Абдоминальное ожирение;
Инсулинорезистентность;
Гиперинсулинемия;
Нарушенная толерантность к глюкозе/СД 2 типа;
- артериальная гипертония;
Дислипидемия;
Нарушение гемостаза;
Гиперурикемия;
Микроальбуминурия.
По числу входящих в него основных факторов риска развития ИБС (абдоминальное ожирение, нарушенная толерантность к глюкозе или СД 2 типа, дислипидемия и АГ), МС называют смертельным квартетом.
Одной из главных составляющих МС и патогенеза СД 2 типа является инсулинорезистентность - нарушение утилизации глюкозы печенью и периферическими тканями (печенью и мышечной тканью). Как сказано выше, компенсаторным механизмом этого состояния является гиперинсулинемия, которая обеспечивает повышение уровня АД следующим образом:
Инсулин повышает активность симпато-адреналовой системы;
Инсулин повышает реабсорбцию натрия и жидкости в проксимальных канальцах почек;
Инсулин, как митогенный фактор, усиливает пролиферацию гладкомышечных клеток сосудов, что сужает их просвет;
Инсулин блокирует активность Na+-K+-АТФазы и Ca2+-Mg2+-АТФазы, тем самым увеличивая внутриклеточное содержание Na+ и Ca2+ и повышая чувствительность сосудов к воздействию вазоконстрикторов.
Таким образом, как при СД 1 типа, так и при СД 2 типа основную роль в развитии АГ, сердечно-сосудистых осложнений, по-чечной недостаточности и прогрессировании атеросклероза играет высокая активность ренин-ангиотензиновой системы и ее конечного продукта - ангиотензина II.
Не следует, однако, забывать о таком позднем осложнении СД, как сердечно-сосудистая форма автономной нейропатии.
При наличии этого тяжелого осложнения самой часто предъявляемой жалобой является головокружение при перемене положения тела - ортостатическая гипотензия, что является следствием нарушения иннервации сосудов и поддержания их тонуса. Это осложнение затрудняет как диагностику, так и лечение АГ.
Лечение артериальной гипертонии, как уже было отмечено, должно проводиться одновременно с сахароснижающей терапией. Очень важно донести до больных, что лечение АГ, как и СД, проводится постоянно и пожизненно. И первым пунктом в лечении АГ, как любого хронического заболевания, является отнюдь не лекарственная терапия. Известен тот факт, что до 30% гипертоний являются натрий-зависимыми, поэтому из рациона таких пациентов полностью исключается поваренная соль. Следует обратить особое внимание на то, что в нашем рационе, как правило, очень много скрытых солей (майонезы, заправки к салатам, сыры, консервы), которые также должны быть ограничены.
Следующим пунктом для решения этой проблемы является снижение массы тела при наличии ожирения. У больных с ожирением, имеющих СД 2 типа, АГ или гиперлипидемию, снижение массы тела примерно на 5% от исходного веса приводит к:
Улучшению компенсации СД;
Снижению АД на 10 мм рт.ст.;
Улучшению липидного профиля;
Снижению риска преждевременной смерти на 20%.
Снижение веса является сложной задачей и для больного, и для врача, поскольку от последнего требуется много терпения, чтобы объяснить пациенту необходимость этих немедикаментозных мер, пересмотреть его привычный рацион питания, выбрав оптимальный, рассмотреть варианты регулярной (регулярность является обязательны условием) физической нагрузки. От пациента же требуется понимание и терпение для того, чтобы начать все это применять в жизни.
Какие препараты для лечения гипертонии предпочтительнее при СД? Безусловно, номер один - ингибиторы АПФ или антагонисты рецепторов 1 типа к ангиотензину II. До недавнего времени считалось, что ингибиторы АПФ предпочтительно назначать при СД 1 типа, учитывая их выраженное нефропротективное действие, а с блокаторов рецепторов ангитензина II предпочтительнее начинать терапию у людей, страдающих СД 2 типа. В 2003 г. комитет экспертов Всерос-сий-ского научного общества кардиологов во 2-м пересмотре Российских рекомендаций по профилактике, диагностике и лечению артериальной гипертензии счел целесообразным рекомендовать обе группы препаратов в качестве первого ряда для лечения АГ на фоне диабетической нефропатии при любом типе СД.
Учитывая такие низкие целевые уровни давления (130/80 мм рт.ст.), практически 100% пациентов должны получать комбинированную терапию. С чем лучше комбинировать? Если у больного при этом есть ишемическая болезнь сердца, сердечная недостаточность, то b-блокаторами.
Очень часто отказ от приема b-блокаторов связан с тем, что препараты этой группы маскируют симптомы гипогликемии. Исследование на более чем 13 тыс. пожилых пациентах с АГ не обнаружило статистически значимого изменения риска гипогликемии при использовании инсулина или сульфонилмочевины с любым классом гипотензивных препаратов по сравнению с пациентами, не получавшими гипотензивной терапии. Кроме того, риск серьезной гипогликемии среди пациентов, принимавших b-блокаторы, был ниже, чем среди других классов гипотензивных препаратов. Через 9 лет в исследовании UKPDS не обнаружено различий в числе или выраженности эпизодов гипогликемии между группами, получавшими атенолол и каптоприл. Влияние высокоселективного b-блокатора бисопролола (Конкора) на уровень глюкозы крови у больных с сопутствующим СД 2 типа изучено, в частности, H.U. Janka и соавт. После 2-недельной терапии бисопрололом (Конкором) оценивалась концентрация глюкозы крови спустя 2 ч после приема препарата или плацебо, при этом достоверных различий в изменении уровня глюкозы в группе бисопролола и плацебо не выявлено. Полученные данные позволили авторам сделать вывод о том, что на фоне лечения бисопрололом (Конкором) у больных СД не наблюдается гипогликемии и не требуется коррекция дозы пероральных антидиабетических средств. Конкор является метаболически нейтральным препаратом.
Последние исследования показывают, что риск сердечно-сосудистых осложнений после лечения каптоприлом и атенололом практически не отличался, хотя считалось, что b-блокаторы при диабете противопоказаны. Но у b-блокаторов в патогенезе СД есть свои точки приложения: желудочковая аритмия, повреждение миокарда, повышение АД. Именно поэтому b-блокаторы улучшают прогноз при СД. У пациента с диабетом и начавшейся ишемией миокарда прогноз заболеваний и смертности аналогичен пациенту с постинфарктным кардиосклерозом. Если у больного диабетом есть ишемическая болезнь, то применение b-блокаторов необходимо. И чем выше селективность b-блокаторов, тем меньше будет побочных эффектов. Именно поэтому высокоселективный b-блокатор Конкор имеет целый ряд преимуществ у пациентов с СД. Отрицатель-ное влиние b-блокаторов на липидный обмен также практически отсутствует при назначении бисопролола (Конкора). Повышая кровоток в системе микроциркуляции, бисопролол (Конкор) уменьшает ишемию тканей, опосредованно влияя на улучшение утилизации глюкозы. При этом есть все положительные эффекты и существенное снижение риска сердечно-со-судистых осложнений.
Таким образом, лечение АГ при СД любого типа мы начинаем с комплекса диетических и физических мероприятий, сразу же подключая медикаментозную терапию, которую начинаем с ингибиторов АПФ или блокаторов рецепторов ангиотензина II, в комбинацию к которым мы обязательно добавляем такой высокоселективный b-блокатор, как Конкор. По мере необходимости в эту же комбинацию могут быть включены и блокаторы кальциевых каналов, и мочегонные.
Однако разговор о лечении АГ при СД 2 типа будет неполным, если не упомянуть препараты, с которых согласно многочисленным исследованиям должно начинаться лечение СД 2 типа - с бигуанидов, которые достоверно снижают инсулинорезистентность, тем самым уменьшая риск развития сердечно-сосудистых осложнений. При этом нормализуется обмен липидов: снижается уровень триглицеридов и липопротеинов низкой плотности, уровень свободных жирных кислот, увеличивается уровень липопротеинов высокой плотности.
Таким образом, подход к лечению АГ при СД должен быть многофакторным с применением не только стандартных гипотензивных средств, но и тех препаратов, которые воздействуют на первичные факторы риска и механизмы запуска - инсулинорезистентность и гиперинсулинемию.
Литература
1. Бутрова С.А. Эффективность Глюкофажа в профилактике сахарного диабета 2 типа.// Русский медицинский журнал. - Т.11. - №27. - 2003. - С.1494-1498.
2. Дедов И.И. Шестакова М.В. Сахарный диабет. Руководство для врачей. - М. - 2003. - С.151-175, 282-292.
3. Дедов И.И. Шестакова М.В. Максимова М.А. «Федеральная целевая программа сахарный диабет», М 2002
4. Курес В.Г, Остроумова О.Д. и др. β -блокаторы в лечении артериальной гипертензии у больных в сахарным диабетом: противопоказание или выбор препарата? - РМЖ
5. Сахарный диабет Доклад исследовательской группы ВОЗ Серия технических докладов 947 пер с ангп - Москва, 1999
6. Ожирение. Метаболический синдром. Сахарный диабет 2 типа. Под редакцией акад. РАМН. И.И.Дедова. М. - 2000. - С.111.
7. Чугунова Л.А. Шамхалова М.Ш. Шестакова М.В. Лечебная тактика при сахарном диабете 2 типа с дислипидемией (по результатам крупных международных исследований), инф. сист.
8. Diabetes Prevention Program Research Group. N EnglJ Med 2002; 346: 393-403.
9. Howard B.V. Pathogenesis of diabetic dyslipidaemia. Diabetes Rev 1995; 3: 423-432.
10. Laakso M. Epidemiology of Diabetic Dyslipidemia. Diabetes Rev 1995; 3: 408-422.
11. Кristianson K. et al. J.Hypertens. 1995;13:581586.
12. Koyama K. Chen G. Lee Y. Unger R.H. Tissue triglycerides, insulin resistance, and insulin production: implications for hyperinsulinemia of obesity // Am. J. Physiol. - 1997. - Vol. 273. - P. 708-713.
13. Manzato E. Zambon A. Lapolla A. et al. Lipoprotein Abnormalities in well-treated type II diabetic patients. Diabetes Care 1993; 16: 469-475.
14. Stamler J. Vaccaro O. Neaton J.D. et al. for the Multiple Risk Factor Intervention Trial Research Group: Diabetes, other risk factors, and 12-yr cardiovascular mortality for men screened in the Multiple Risk Factor Intervention Trial. Diabetes Care 1993; 16: 434-444.
15. Sacks F.M. Pfeffer M.A. Moye L.A. et al. for the Cholesterol and Recurrent Events Trial Investigators. The effect of pravastatin on coronary events after myocardial infarction in patients with average cholesterol levels. N Engl J Med 1996; 335: 1001-1009.
16. United Kingdom Prospective Diabetes Study Group: Tight blood pressure control and risk of macrovascular and microvascular complications in type 2 diabetes: UKPDS 38. BMJ 317:703-713, 1998.
17. Watanabe K. et al. J.Hypertens. 1999;11:11611168.
Сочетание таких заболеваний, как артериальная гипертензия и сахарный диабет, требует от пациента и врача особого внимания. Гипертоническая болезнь не увеличивает вероятность диабета, но сахарный диабет – известный фактор риска гипертонии. Он сопровождается повышением давления как минимум у трети больных. Гипертензия значительно увеличивает риск поражения коронарных и почечных артерий у больных с диабетом, что ухудшает прогноз болезни. Поэтому важно своевременное выявление и лечение повышенного давления.
📌 Читайте в этой статье
Формы заболевания
Повышенный уровень глюкозы при диабете повреждает внутреннюю поверхность сосудистого русла. Это нарушает выработку в ней сосудорасширяющих веществ, снижает эластичность артерий и приводит к развитию гипертонии.
При поражении сосудов почек, что характерно для диабета, возникает диабетическая нефропатия. Почки при этом начинают выделять множество сосудосуживающих веществ, вызывающих .
Ключевые цели лечения
Гипертоническая болезнь и сахарный диабет отягощают друг друга. Прогрессирование патологии сопровождается увеличением риска осложнений (инфаркта, инсульта, сердечной недостаточности) и почечной недостаточности.
Лечение артериальной гипертензии при сахарном диабете преследует такие главные цели:
- снижение риска осложнений со стороны сердца и сосудов;
- уменьшение смертности от этих осложнений;
- профилактика почечной недостаточности;
- улучшение качества жизни пациента;
- сохранение нормального уровня глюкозы в крови (нейтральное влияние на метаболизм углеводов).
Терапию начинают в ситуации, если у лица с диабетом при нескольких измерениях уровень давления больше или равен 130/85. Необходимо подобрать такую комбинацию лекарств, чтобы поддерживать АД не более 130/80. В случае тяжелого поражения почек, сопровождающегося суточным выделением белка более 1,0 г, следует достичь значения АД не выше 125/75 мм рт. ст.
Выбор препаратов
Лечение гипертонической болезни при сахарном диабете должно начинаться с ингибиторов ангиотензин-превращающего фермента (ИАПФ). Их эффективность доказана международными исследованиями.
 При недостаточной эффективности ИАПФ к терапии добавляют антагонисты кальция (амлодипин, фелодипин). Такая комбинация защищает сердце от вредного влияния избыточной глюкозы.
При недостаточной эффективности ИАПФ к терапии добавляют антагонисты кальция (амлодипин, фелодипин). Такая комбинация защищает сердце от вредного влияния избыточной глюкозы.
При необходимости ИАПФ можно сочетать с диуретиками. Предпочтение нужно отдать индапамиду, как наиболее нейтральному препарату из всех мочегонных.
Если артериальная гипертензия больных сахарным диабетом сочетается с ишемической болезнью сердца (стенокардия, перенесенный инфаркт), к лечению следует добавлять бета-блокаторы. Нужно выбирать те из них, которые не влияют на углеводный обмен. К таким лекарствам относятся кардиоселективные бета-блокаторы, в частности, бисопролол, карведилол, небиволол. Эти лекарства необходимо использовать для профилактики инфаркта и внезапной смерти.
Основные группы лекарств, используемые при лечении пациентов с артериальной гипертензией и сахарным диабетом |
Названия препаратов |
Ингибиторы АПФ |
|
Индапамид, Арифон |
|
Амлодипин, Фелодипин |
|
Бета-блокаторы |
Бисопралол, Карведилол, Небивалол |
Блокаторы рецепторов ангиотензина-11 |
Выбор лекарства зависит и от его влияния на функцию почек. Доказано, что ИАПФ и индапамид уменьшают выделение белка с мочой и тем самым предупреждают развитие почечной недостаточности, таким же эффектом обладают антагонисты кальция ( и дилтиазем). Эти препараты также можно использовать в комплексном лечении гипертонии при диабете. При непереносимости ИАПФ назначаются блокаторы рецепторов к ангиотензину II – (валсартан).
Влияние медикаментов на общее состояние
Некоторые лекарства от гипертонии отрицательно влияют на углеводный обмен, поэтому при диабете их использовать не рекомендуется. Это относится к и бета-адреноблокаторам.
Самый применяемый тиазидный диуретик – гипотиазид. Он может вызвать повышение тощакового уровня глюкозы в крови и концентрацию гликозилированного гемоглобина. На фоне его приема ухудшается переносимость () к глюкозе. Известны случаи, когда на фоне приема гипотиазида развивалась некетонемическая гиперосмолярная кома. Это связано с подавлением секреции инсулина и снижением чувствительности тканей к этому гормону.
Неблагоприятно влияют на течение диабета и бета-адреноблокаторы. Эти препараты:
- тормозят выработку инсулина;
- усиливают устойчивость к нему тканей (инсулинорезистентность);
- подавляют усвоение сахара клетками;
- увеличивают секрецию гормона роста – антагониста инсулина.
В результате повышается уровень глюкозы натощак и после еды. Зарегистрированы случаи развития диабетической комы.
Бета-блокаторы маскируют симптомы нехватки глюкозы в крови, затрудняя диагностику гипогликемии. Также они тормозят экстренный выброс углеводов из печени, например, при физической нагрузке. Это приводит к более частому развитию гипогликемических состояний.
Противопоказаны лицам с диабетом такие лекарства из этой группы, как пропранолол ( , обзидан), надолол и тимолол. Крайне нежелательно применение высоких доз (более 25 мг) атенолола и метопролола.
Исследования показали, что даже у лиц с нормальными показателями глюкозы в крови при длительном лечении тиазидами и бета-блокаторами риск развития диабета выше, чем при лечении ИАПФ.
Профилактика гипертонии при диабете
Чтобы избежать тяжелых осложнений этих заболеваний, пациент должен снизить потребление поваренной соли и увеличить физическую активность. Рекомендуется ходьба в течение 20 — 30 минут в день или любая активная деятельность на свежем воздухе в течение 90 минут в неделю. Желательно отказаться от лифта и использования автомобиля там, где можно пройтись пешком.
Важно соблюдение низкокалорийной диеты, ограничение в питании соли, сахара, мяса и жирных молочных продуктов. Эти меры направлены на лечение ожирения. Лишний вес – важный фактор возникновения и прогрессирования диабета. Нормализация массы тела улучшает усвоение тканями глюкозы и вызывает достоверное снижение показателей АД.
- есть больше овощей и фруктов;
- употреблять только обезжиренные молочные продукты;
- избегать соленых и жареных блюд, чаще использовать приготовление пищи на пару или запекание;
- есть цельнозерновой хлеб, коричневый рис, макароны только из твердых сортов пшеницы;
- уменьшить объем принимаемой пищи;
- обязательно завтракать.
Нередко у лиц с диабетом встречается «маскированная» гипертония, которая не выявляется при редких измерениях, но плохо сказывается на состоянии сосудов. Поэтому всем больным с диабетом необходимо регулярно проводить суточное мониторирование АД. Медикаментозное лечение нужно начинать уже при незначительном превышении нормальных цифр.
Лицам с диабетом следует проводить измерение АД не только сидя, но и стоя. Это помогает вовремя распознать ортостатическую гипотензию, требующую снижения дозы гипотензивных средств. Необходимо следить за уровнем холестерина в крови в вовремя назначать препараты для его снижения.
Сахарный диабет нередко осложняется гипертонической болезнью или вторичной артериальной гипертензией. Сочетание этих двух болезней увеличивает риск осложнений со стороны сердца, почек, глаз, мозга и других органов. Чтобы избежать этого, необходимо следить за режимом активности, питанием, вовремя обследоваться и принимать назначенные врачом лекарства.
Читайте также
Принимать витамины при гипертонии вполне обоснованно, ведь доказано, что они снижают давление. Какие стоит пить? Поможет ли магний В6 и его аналоги?



Сахарный диабет – это хроническое заболевание, которое приводит к ранней потере трудоспособности и ухудшает качество жизни пациента. Диабет всегда сопровождается осложнениями различной степени тяжести, вызванными высоким уровнем сахара в крови. Артериальная гипертензия при сахарном диабете – это одно из наиболее распространенных осложнений, которое требует правильного лечения.
Сахарным диабетом называется эндокринное расстройство, в результате которого нарушается выработка инсулина. Различают два типа болезни – диабет 1 и 2 типа.
Диабет первого типа характеризуется инсулиновой недостаточностью вследствие разрушения клеток, располагающихся в поджелудочной железе, которые вырабатывают этот гормон. Результатом становится полная неспособность организма регулировать уровень глюкозы без поставки инсулина извне (инъекции). Эта болезнь развивается в молодом возрасте и остается с человеком на всю жизнь. Для жизнеобеспечения необходимы ежедневные инъекции инсулина.
Диабет второго типа – это приобретенное в старшем возрасте заболевание. Патология характеризуется нарушением взаимодействия клеток организма с гормоном, вырабатываемым поджелудочной железой. Инсулина при этом выделяется достаточно для контроля уровня глюкозы, однако клетки не чувствительны к воздействию этого вещества.
Артериальная гипертензия является спутником именно диабета второго типа, так как при заболевании 1 типа ежедневное введение инсулина обеспечивает полноценный контроль функций жизненно важных органов.
Диабет второго типа называют болезнью обмена веществ. Он развивается вследствие ожирения, гиподинамии, несбалансированного питания. В результате нарушается углеводно-жировой обмен, происходит повышение уровня глюкозы и холестерина в крови. Повышенный уровень глюкозы приводит к нарушению проницаемости сосудов. При декомпенсированном диабете второго типа именно сердечно-сосудистая система получает урон в первую очередь.
Диабет второго типа обычно развивается у полных людей в старшем возрасте
Причины развития гипертонии при диабете
Нарушение толерантности к глюкозе приводит к развитию ряда сбоев в работе всего организма. Большую опасность для здоровья и жизни пациента представляет не сам диабет второго типа, а осложнения этого заболевания, среди которых:
- ангиопатия;
- энцефалопатия;
- нефропатия;
- полиневропатии.
Одним из факторов, отягощающих течение заболевания и в значительной мере ухудшающих качество жизни пациента, является артериальная гипертензия.
Интересный факт: больные диабетом 2 типа сталкиваются с гипертензией примерно в 75% случаев, в то время как на инсулинозависимый тип заболеваний приходится не более 30% случаев устойчивого повышения артериального давления.
Высокое давление при сахарном диабете обусловлено сразу несколькими факторами:
- нарушение углеводного обмена;
- задержка жидкости в организме и сбой в работе почек;
- нарушение структуры сосудов из-за высокого уровня глюкозы;
- метаболические нарушения, повышающие нагрузку на миокард.
Снижение чувствительности тканей к инсулину, вырабатываемому в организме пациента, всегда является следствием метаболических нарушений. У больных диабетом 2 типа присутствует лишний вес, что выступает одним из предрасполагающих к развитию гипертонии факторов.
Помимо изменения структуры сосудов из-за высокой концентрации глюкозы, на функциональность сердечно-сосудистой системы негативно влияет нарушение работы почек при сахарном диабете.
Таким образом, главной причиной высокого давления при диабете является общее состояние здоровья пациента. Также следует учесть, что средний возраст больных диабетом 2 типа составляет 55 лет, что само по себе вносит пациента в группу риска развития сердечно-сосудистых заболеваний.
Взаимосвязь сахарного диабета и гипертонии накладывает ряд ограничений на лечение. Выбор лекарства от давления при сахарном диабете – это сложная задача, с который может справиться только специалист, так как некоторые препараты гипотензивного действия приводят к повышению уровня сахара в крови, что опасно при декомпенсированной форме диабета.

При диабете поражаются многие органы, в том числе сердечно-сосудистая система
Почему гипертония при диабете особенно опасна?
Сахарный диабет и гипертоническая болезнь – это два «медленных убийцы» 21 века. Оба заболевания нельзя вылечить раз и навсегда. Диабет 2 типа требует постоянного соблюдения диеты и принятия мер по нормализации обмена веществ, а гипертония – контроля артериального давления с помощью препаратов.
Обычно лечение гипертонической болезни начинается при устойчивом повышении давления свыше 140 мм.рт.ст. Если у пациента не обнаружено других заболеваний, практикуется диетотерапия и моно-терапия одним препаратом, во избежание развития побочных эффектов. Зачастую врачи пытаются отсрочить момент, когда больному придется перейти на регулярный прием гипотензивных препаратов. Своевременно обнаруженная гипертония 1 степени может сдерживаться долгое время с помощью диеты и занятий спортом. При диабете же гипертоническая болезнь прогрессирует с ошеломляющей скоростью.
Вопрос лечения артериальной гипертензии при сахарном диабете сегодня стоит особенно остро. Высокое давление при диабете опасно сбивать препаратами, так как побочные эффекты у диабетиков проявляются особенно остро. При этом показатели давления при сахарном диабете 2 типа нарастают очень быстро. Если у здорового человека гипертония может прогрессировать годами, у больных диабетом такого запаса времени нет, болезнь набирает обороты в течение нескольких месяцев. В связи с этим практикуется назначение медикаментозного лечения гипертонии при сахарном диабете 2 типа уже на начальной стадии заболевания. Устойчивое повышение давления до 130 на 90 у диабетика означает необходимость приема медикаментов для его нормализации.
Высокое давление при сахарном диабете потенциально опасно рисками развития следующих состояний:
- инфаркт миокарда;
- инсульт головного мозга;
- тяжелая почечная недостаточность;
- потеря зрения;
- гипертоническая энцефалопатия.
Осложнения высокого давления при сахарном диабете 2 типа сложно поддаются лечению и в большинстве случаев необратимы. Целью лечения артериальной гипертензии при сахарном диабете является одновременная нормализация артериального давления и уровня глюкозы в крови. Важно своевременно выявить начальную стадию гипертонии и принять все необходимые меры, чтобы не допустить ее прогрессирования.
Понять, почему так важно начать лечение вовремя, поможет статистика. В среднем, от гипертонии в той или иной форме страдает каждый третий человек. Это заболевание приводит к ранней потере трудоспособности и сокращает длительность жизни в среднем на 7-10 лет. Приобретенный в старшем возрасте сахарный диабет опасен осложнениями, которые часто бывают необратимы. Мало кто из больных диабетом 2 типа доживает до 70 лет. Постоянно высокое давление диабетикам при сахарном диабете 2 типа может сократить длительность жизни еще на 5 лет. Именно сердечно-сосудистые осложнения при диабете 2 типа в 80% случаев становятся причиной летального исхода.

Осложнения необратимы и зачастую заканчиваются смертью
Особенности медикаментозного лечения
Основные моменты терапии гипертонии, которые в полной мере применимы в лечении больных сахарным диабетом:
- осуществление контроля артериального давления с помощью препаратов;
- назначение диетотерапии;
- прием мочегонных средств во избежание отеков;
- корректировка образа жизни.
Таблетки от гипертонии при сахарном диабете должен подбирать только специалист. Таблетки от давления не должны взаимодействовать с препаратами от сахарного диабета, которые назначены пациенту для контроля уровня глюкозы в крови. Выбор препаратов осуществляет по следующим критериям:
- эффективный контроль показателей артериального давления и предупреждение его скачков;
- защита миокарда и сосудов;
- отсутствие побочных эффектов и хорошая переносимость;
- отсутствие влияния на обмен веществ.
Некоторые препараты от давления при сахарном диабете могут провоцировать гипогликемию и протеинурию, о чем предупреждается в перечне вероятных побочных явлений. Эти состояния потенциально опасны для диабетиков и могут привести к опасным последствиям.
Лечить повышенное давление при диабете необходимо правильно. Следует подбирать препараты, которые медленно снижают давление и предотвращают его резкие скачки. Важно отметить, что резкое снижение давления после приема таблетки является серьезным испытанием для сердечно-сосудистой системы.
Лечить артериальную гипертензию при сахарном диабете необходимо препаратами, которые не влияют на функцию почек, так как этот орган является одним из наиболее уязвимых при нарушении восприимчивости к инсулину.
Если у пациента одновременно гипертония и сахарный диабет, какие таблетки пить зависит от общего состояния здоровья. При сахарном диабете, отягощенном гипертонической болезнью, следует добиться нормализацией давления с помощью препаратов. С этой целью назначают лекарства пролонгированного действия, обеспечивающие круглосуточный контроль давления:
- ингибиторы АПФ: Эналаприл и Ренитек;
- блокаторы рецепторов ангиотензина II: Козаар, Лозап и Лозап Плюс;
- антагонисты кальция: Фозиноприл, Амлодипин.
Ингибиторы АПФ насчитывают более 40 наименований, однако при диабете назначают лекарства на основе эналаприла. Это вещество отличается нефропротекторным действием. Ингибиторы АПФ деликатно снижают артериальное давление и не повышают сахар в крови, поэтому могут применяться при сахарном диабете 2 типа.
Блокаторы рецепторов ангиотензина II не влияют на функцию почек. Козаар и Лозап назначают пациентам с диабетом независимо от возраста. Эти лекарства редко провоцируют побочные эффекты, нормализуют деятельность миокарда и обладают пролонгированным действием, благодаря которому контролировать давление удается путем приема всего 1 таблетки лекарства в сутки.
Лозап Плюс – это комбинированный препарат, содержащий блокатор рецепторов ангиотензина и диуретик гидрохлотиазид. При достижении устойчивой компенсации сахарного диабета это лекарство является одним из лучших препаратов выбора, однако при тяжелой форме диабета и высоких рисках нарушения работы почек препарат не назначается.
Антагонисты кальция выполняют двойную функцию – снижают давление и защищают миокард. Недостатком таких лекарств является быстрое гипотензивное действие, из-за чего их нельзя принимать при очень высоком давлении.
Гипертоническая болезнь или артериальная гипертензия при сахарном диабете не лечится с помощью бета-адреноблокаторов, так как лекарства этой группы негативно влияют на обмен веществ и провоцируют гипогликемию.
Любые лекарства от гипертонии при сахарном диабете должен назначать только лечащий врач. Целесообразность применения того или иного препарата зависит от тяжести диабета и наличия осложнений этого заболевания у больного.
Профилактика гипертонии
Так как гипертония при диабете является прямым следствием высокого уровня глюкозы, профилактика сводится к выполнению всех рекомендаций эндокринолога. Соблюдение диеты, нормализация обмена веществ путем избавления от лишнего веса, прием общеукрепляющих лекарств и сахароснижающих препаратов – все это позволяет добиться устойчивой компенсации сахарного диабета, при которой риск осложнений минимален.
Сахарный диабет 2 типа, артериальная гипертензия и риск сердечно-сосудистых осложнений
О.А. Кисляк, Т.О. Мышляева, Н.В. Малышева
Российский государственный медицинский университет Щ
Сахарный диабет (СД) является одним из наиболее распространенных хронических заболеваний и представляет собой серьезную проблему здравоохранения, так как при СД наблюдается снижение качества жизни, ранняя инвалидизация и высокая летальность. Во всех странах отмечается рост заболеваемости сахарным диабетом. Численность больных сахарным диабетом в настоящее время приближается к 200 млн. человек, причем основную часть (90%) пациентов составляют больные с сахарным диабетом 2 типа. Согласно прогнозам, при сохранении таких темпов роста к 2010 г. численность больных сахарным диабетом на планете достигнет 221 млн. человек, а к 2025 г. сахарный диабет предположительно будут иметь уже более 300 млн. человек .
Сахарный диабет 2 типа характеризуется развитием тяжелых инвалидизирующих осложнений, приводящих к полной потере трудоспособности и преждевременной смертности. По данным исследования Cost of Diabetes in Europe - Type 2 (CODE-2), изучавшего распространенность различных диабетических осложнений у больных сахарным диабетом (средний возраст обследованных 67 лет), осложнения имели 59% больных, причем у 23% обследованных было 2, а у 3% - 3 осложнения сахарного диабета 2 типа. Сердечно-сосудистая патология была обнаружена у 43%, цереброваскулярная - у 12% больных. Установлено, что при имеющемся сахарном диабете 2 типа риск развития сердечно-сосудистой патологии в 3-4 раза выше, чем в его отсутствие. Больные сахарным диабетом 2 типа имеют такую же степень риска преждевременной смерти, как и больные, перенесшие инфаркт миокарда без наличия сахарного диабета. В большинстве развитых стран мира сахарный диабет занимает 3-4-е место в общей структуре смертности, является ведущей причиной слепоты и снижения зрения у взрослого населения.
Несмотря на успехи медицины, сахарный диабет остается одним из приоритетных заболеваний, социальная и медицинская значимость которых очевидна. Основной причиной летальности при сахарном диабете являются сосудистые осложнения, в патогенезе которых основная роль принадлежит гипергликемии и ее метаболическим эффектам. Риск макро- и микроангиопатии у больных сахарным диабетом 2 типа прямо зависит от уровня гликемии . Анализ результатов исследования United Kingdom Prospective Diabetic Study (UKPDS) показал, что повышение уровня гликированного гемоглобина только на 1% повышает риск смертности, связанной с диабетом, на 21%, инфаркта миокарда - на 14%, болезней периферических сосудов - на 43%, микрососудистых осложнений - на 37%, развитие катаракты - на 19% . Частота возникновения любых осложнений сахарного диабета, включая смерть больных, увеличивается пропорционально среднему уровню гликированного гемоглобина HbA1c.
Смертность от сердечно-сосудистых заболеваний среди больных сахарным диабетом 1 и 2 типов составляет 35 и 75% соответственно. Продолжительность жизни у больных сахарным диабетом 2 типа меньше, а смертность (с учетом возраста) почти в два раза выше, чем у больных, не имеющих этого заболевания.
Высокий сердечно-сосудистый риск при СД обусловлен несколькими обстоятельствами. Во-первых, многие факторы риска сердечно-сосудистых заболеваний (ССЗ) имеются у больных уже на стадии, предшествующей диабету (рис. 1). Как известно, в развитии сахарного диабета 2 типа ведущую роль играет инсулинорезистентность (ИР). В современной трактовке под инсулинорезистентностью следует понимать первичное селективное и специфическое нарушение биологического действия инсулина, сопровождающееся снижением потребления глюкозы тканями (преимущественно скелетными мышцами) и приводящее к хронической компенсаторной гиперинсулинемии. В условиях инсулинорезистентности происходит снижение поступления глюкозы в инсулинзависимые ткани (мышечная, жировая), повышение продукции глюкозы печенью, которые способствуют развитию гипергликемии. При адекватной способности |3-клеток компенсировать повышение уровня глюкозы избыточной продукцией инсулина сохраняется состояние нормогликемии. Однако впоследствии при нарастании выраженности инсулинорезистент-ности происходит истощение инсулиносекреторной способности в-клеток и они перестают справляться с увеличивающейся нагрузкой глюкозой. Вначале это проявляется развитием гипергликемии в постпрандиальный (после приема пищи) период. Примером постпрандиальной гипергликемии является нарушенная толерантность к глюкозе. При дальнейшем прогрессировании нарушений секреции инсулина в-клетками поджелудочной железы и сохраняющейся инсулинорезистентности, нарушенная толерантность к глюкозе переходит в сахарный диабет 2 типа. Установлено, что ежегодно нарушенная толерантность к глюкозе переходит в сахарный диабет 2 типа у 4-9% пациентов. Таким образом, макрососудистые ослож-
Рис. 2. Глобальный кардиометаболический риск
нения, являющиеся проявлением ССЗ, возникают значительно раньше развития полной картины СД.
Во-вторых, решающую роль в развитии осложнений сахарного диабета, обусловленного атеросклерозом, могут играть и такие факторы, как ожирение, артериальная гипертензия и дислипидемия. Многие больные сахарным диабетом 2 типа еще до установления диагноза имеют несколько факторов риска сердечно-сосудистых заболеваний, включая, помимо диабета, гиперлипидемию, артериальную гипертонию и избыточную массу тела. Так, у каждого второго больного сахарным диабетом выявляют дис-липидемию, а избыточную массу тела имеют практически все больные этой категории. Этот «полигенный синдром», включающий в себя гипертриглицеридемию, снижение уровня липопротеидов высокой плотности, абдоминальное ожирение, артериальную гипертензию (АГ), нарушение гликемии натощак, как отдельное понятие впервые был введен в научный обиход под названиями «метаболический трисиндром», «синдром изобилия», а позднее как «метаболический синдром». Вначале возможная связь между составляющими этого синдрома многими игнорировалась, пока в 1988 г. G.M. Яеауеп и соавт. не выдвинули гипотезу об инсулинорезистентности как первопричине развития так называемого метаболического синдрома. Большой интерес к проблеме метаболического синдрома в последнее десятилетие объясняется его широким распространением в популяции (до 20%), а также тем, что все его компоненты относятся к установленным факторам риска сердечно-сосудистых заболеваний, включая острый коронарный синдром и инсульт. Возрастание суммарного индивидуального сердечно-сосудистого риска в несколько раз при сочетании его факторов обусловливает высокую медико-социальную значимость метаболического синдрома . Более того, в настоящее время наличие метаболического синдрома рассматривают как основную причину высокого глобального кардиометаболического риска, объединяющего риск ССЗ и риск развития СД (рис. 2).
Наиболее часто у пациентов с сахарным диабетом 2 типа встречается артериальная гипертония. Так, в исследовании иКРБ8 проанализировано, какими сердечно-сосудистыми заболеваниями уже были больны пациенты, у которых впервые был диагностирован сахарный диабет. Выяснилось, что артериальная гипертония имела место почти у 65% больных, достаточно часто пациенты уже перенесли в прошлом инфаркт миокарда (34%) или имели
изменения на ЭКГ (33%). Заболевания периферических сосудов (макроангиопатия) регистрировались у 46% больных, а перенесенный инсульт - у 38% пациентов.
Артериальная гипертензия наблюдается примерно у 75-80% больных сахарным диабетом 2 типа и является причиной смерти более чем 50% больных. Доказанным является факт, что ассоциация сахарного диабета и артериальной гипертензии существенно увеличивает риск неблагоприятного исхода у больных . Сочетание этих заболеваний в определенной степени закономерно. Артериальная гипертензия и сахарный диабет патогенетически связаны. Частому их сосуществованию способствует взаимодействие общих наследственных и приобретенных факторов. Среди них как наиболее важные рассматривают следующие: генетическую предрасположенность к повышению артериального давления и сахарному диабету; задержку натрия в организме, а также ангиопатию и нефропатию, способствующие повышению артериального давления и развитию сахарного диабета; ожирению, особенно абдоминальному, которое может вызвать или усилить состояние инсулинорезистентности.
Анализируя причины возникновения и частое сосуществование гипертонии и диабета, многие исследователи обращали внимание на возможные общие механизмы их развития, а именно на сходный комплекс метаболических расстройств. В патогенезе артериальной гипертензии на фоне инсулинорезистентности у больных сахарным диабетом 2 типа принимают участие несколько факторов. В норме инсулин вызывает вазодилатацию, которая у здоровых лиц на фоне усиления симпатической активности, также обусловленной действием инсулина, не сопровождается изменением уровня АД. У больных с инсулинорези-стентностью вазодилатирующий эффект инсулина блокируется, а развитие гиперинсулинемии активирует ряд механизмов, повышающих тоническое напряжение сосудистой стенки. Инсулинорезистентность сопровождается активацией симпатической нервной системы. Активация симпатической системы приводит к повышению контрактильности кардиомиоцитов и гладкомышечных клеток сосудов. Это сопровождается увеличением сердечного выброса, повышением общего периферического сосудистого сопротивления (ОПСС) и уровня артериального давления. В условиях гипергликемии увеличение фильтрации глюкозы в почечных клубочках сопровождается усилением ее обратного всасывания вместе с натрием в проксимальных канальцах нефрона. В результате возникает гиперволемия, приводящая к повышению ОПСС, сердечного выброса и уровня АД. Важную роль в развитии артериальной гипертонии при сахарном диабете 2 типа играет дисфункция эндотелия. При гиперинсулинемии повышается продукция эндотелием вазоконстрикторных веществ, в частности эндотелина-1, тромбоксана А2, и снижение оксида азота и простациклина, оказывающих вазодилатирующие эффекты. Кроме того, у больных сахарным диабетом повышена чувствительность к ангиотензину II и норадреналину, оказывающим сосудосуживающее действие. Эти изменения также могут быть связаны с недостаточной продукцией оксида азота. Полагают, что нарушение вазодилатации и усиление вазо-констрикции приводят к повышению тонуса сосудов, увеличению общего периферического сосудистого сопротивления и, как следствие, к артериальной гипертонии. Активация метаболизма глюкозы в инсулинчувствитель-ных клетках вентромедиального гипоталамуса, индуцированная гиперинсулинемией, сопровождается повышением активности симпатических центров головного мозга. Кроме того, к повышению центральной активности симпатической нервной системы ведет подавление тормозящих
Кардиология
Сахарный диабет
Нормальное АД АГ АГ+сахарный диабет
Рис. 3. Распространенность ГЛЖ в разных популяционных группах
воздействий со стороны барорецепторного аппарата крупных сосудов. Но, пожалуй, центральным звеном в патогенезе АГ при СД является высокая активность ренин-ангио-тензин-альдостероновой системы (РААС) .
Суточный профиль артериального давления у больных на фоне сахарного диабета имеет свои особенности и отличается от суточного профиля больных артериальной гипертензией без метаболических нарушений. Так, на фоне метаболических расстройств выявляется более высокий средний уровень как систолического, так и диастолического АД за сутки, в дневные и ночные часы. У достоверно большего числа пациентов наблюдается недостаточное снижение АД в ночные часы и ночная гипертензия. Еще одной особенностью суточного профиля АД у пациентов на фоне СД является повышение вариабельности систолического и диастолического АД в дневные и ночные часы. Для больных сахарным диабетом 2 типа и артериальной гипертонией характерны также большая величина и скорость утреннего подъема АД. Независимо от среднего уровня АД, превышение вариабельности АД и более высо-
Активация РРА1?у в эксперименте
^mol/L EC50 Пиоглитазон 0,2 ^mol/L EC50 Телмисартан 5,02 ^mol/L EC50 Ирбесартан 26,97 ^mol/L EC50 Лозартан >50 ^mol/L
,<У.
ч[« Ц.О" ~ о
Рис. 4. Активация PPARy телмисартаном
Benson S.C. и соавт. Hypertension. 2004; 43: 993-1002
кая скорость утреннего подъема АД коррелируют с более тяжелым суммарным поражением органов-мишеней и рассматривается как фактор неблагоприятного прогноза у больных артериальной гипертензией. С другой стороны, показано, что сахарный диабет (независимо от артериальной гипертензии и ожирения) сочетается с гипертрофией миокарда левого желудочка сердца (ГЛЖ) и повышением жесткости артериальной стенки (рис. 3).
Частое сосуществование артериальной гипертензии и сахарного диабета, сопряженное с высоким риском сердечно-сосудистых событий, диктует необходимость определения принципов ведения пациентов с артериальной гипертензией и СД 2.
Во многих исследованиях показано, что важное значение для предотвращения сердечно-сосудистых осложнений у пациентов с СД имеет жесткий контроль АД. Важность эффективного контроля АД для предотвращения сердечно-сосудистых осложнений у больных сахарным диабетом доказана во многих завершившихся исследованиях. По данным многоцентрового рандомизированного исследования UKPDS с участием пациентов с сахарным диабетом 2 типа и высоким уровнем АД, жесткий контроль гликемии достоверно снижает частоту микрососудистых осложнений, а жесткий контроль АД (менее 144/82 мм рт. ст.) значительно и достоверно снижает риск любых клинических осложнений, связанных с СД, на 24%; смертности, связанной с диабетом, на 32%; инсульта на 44%, диабетической ретинопатии и почечной недостаточности на 37%, снижения остроты зрения на 47%. Одним из наиболее важных выводов этого исследования является то, что риск летальности, развития микро- и макрососудистых осложнений СД в достоверно большей степени снижался при жестком контроле АД по сравнению с контролем уровня глюкозы крови . В исследовании HOT (Hypertension Optimal Treatment) доказано, что достижение более низкого целевого АД (диастолическое АД менее 80 мм рт. ст.) у больных СД 2 сопровождалось дополнительным снижением сердечно-сосудистого риска на 51% . Не менее впечатляющие результаты были получены в исследовании ADVANCE (Action in Diabetes and Vascular Disease: Preterax and Diamicron MR Controlled Evaluation). Результаты исследования ADVANCE показали, что интенсивная антигипер-тензивная терапия на 14% снижает общую смертность и на 18% - риск сердечно-сосудистой смертности. Помимо этого, на 14% снижается вероятность возникновения сердечно-сосудистых осложнений и на 21% почечных осложнений .
У всех пациентов с СД, там, где это применимо, должны использоваться интенсивные немедикаментозные меры, с особенным вниманием к снижению веса и уменьшению приема соли.
Целевой уровень АД должен быть <130/80 мм рт. ст., и антигипертензивное лечение должно начинаться уже при высоком нормальном уровне АД.
Для снижения АД могут использоваться все эффективные и хорошо переносимые препараты. Часто необходимы комбинации из двух и более лекарств.
Имеющиеся доказательства подтверждают, что снижение АД оказывает защитное действие на возникновение и развитие нефропатии. Некоторая дополнительная нефро-протекция может быть достигнута применением блокато-ров ренин-ангиотензиновой системы (антагонисты рецеп-
торов ангиотензина или ингибиторы ангиотензинпревра-щающего фермента).
Блокаторы ренин-ангиотензиновой системы должны быть основным компонентом комбинированной терапии и предпочтительны при монотерапии.
Наличие микроальбуминурии требует использования антигипертензивной терапии уже при высоком нормальном исходном уровне АД. Блокаторы ренин-ангиотензино-вой системы обладают выраженным антипротеинуриче-ским эффектом, и их использование должно быть предпочтительным.
Стратегия лечения должна быть направлена против всех факторов сердечно-сосудистого риска, включая применение статинов.
Из-за множества случаев ортостатической гипотензии, измерение АД также должно проводиться и в вертикальном положении.
Таким образом, важнейшим принципом, который должен соблюдаться при выборе антигипертензивного средства при СД является назначение препаратов, блокирующих РААС. В настоящее время медикаментозное воздействие на РААС можно считать устоявшейся терапевтической методикой, применяемой для лечения артериальной гипертензии и профилактики сердечно-сосудистой заболеваемости и сердечно-сосудистой смертности (ССС). И ингибиторы ангиотензинпревращающего фермента (ИАПФ), и блокаторы ангиотензиновых рецепторов (БРА), которые уменьшают эффекты ангиотензина II, доказали свою действенность в отношении контроля АГ При этом ИАПФ уменьшают эффекты АТ11 путем блокирования последнего этапа превращения ангиотензина I в АТП, а БРА (также известные как сартаны) не препятствуют образованию и циркуляции АТП, но специфически ингибируют связывание пептида с АТ1 рецепторами. Помимо отчетливого гипотензивного эффекта оба этих класса препаратов обладают способностью оказывать органопротективное действие и предотвращать развитие новых случае СД.
История создания БРА связана с уточнением роли различных рецепторов АТП, в связи с чем появились альтернативные по отношению к ИАПФ подходы к блокаде РААС через АТ1 рецепторную систему. В настоящее время известно, что АТП реализует свои эффекты через два типа рецепторов - АТ1 и АТ2. Основными свойствами АТ1 рецепторов являются медиация вазоконстрикции и повышение АД, реабсорбции натрия в почечных канальцах, пролиферации клеток, в том числе гладкомышечных клеток в сосудах и сердце, что приводит ко всем неблагоприятным эффектам в процессе сердечно-сосудистого континуума. Интерес представляют данные о том, что при абдоминальном ожирении и артериальной гипертензии наблюдается увеличение экспрессии генов рецепторов АТ1, что, по-видимому, способствует усилению отрицательных эффектов АТ II.
Свойства АТ2 рецепторов во многом противоположны. Их активация способствует дифференцировке клеток, регенерации тканей, апоптозу и возможно вазодилатации, подавляет клеточный рост. Поэтому применение БРА осуществляет блокаду АТ1 рецепторов при сохранении способности циркулирующего ангиотензина II взаимодействовать с АТ2 рецепторами, что способствует дополнительным органопротективным эффектам. Принципиальные отличия между БРА и ИАПФ заключаются именно в сохранении функции АТ2 рецепторов. Поэтому эта новая группа препаратов заняла ведущее место в ряду антигипер-тензивных средств во многих странах и с каждым годом получает все более широкое распространение. Для этой группы препаратов в целом ряде клинических исследова-
Лозартан Телмисартан
Глюкоза Инсулин НОМА HbAic
натощак индекс
Рис. 5. Влияние телмисартана на показатели, связанные с инсулиноризистентностью Vitale C. и соавт. Cordiovasc Diabetol. 2005; 4:6
ний (LIFE, RENAAL, DETAIL, AMADEO, IRMA-2 и др.) продемонстрированы выраженные органопротективные свойства, что проявляется в регрессе поражений органов-мишеней, ассоциированных с СД и метаболическим синдромом, таких, как гипертрофия левого желудочка и микроальбуминурия.
БРА не только являются эффективными, патогенетически обоснованными средствами для контроля АД при СД, но способны влиять не только на АД, но и на другие составляющие метаболического синдрома и СД (нарушение жирового и углеводного обмена). Данный эффект в той или иной мере характерен для большинства БРА. Известно, что процесс дифференцировки адипоцитов в огромной степени зависит не только от влияния ATII, но и от активности PPARy (рецепторов, активизируемых пролифератором пероксисом у), которым в последнее время придается большое значение. Хорошо известно, что рецепторы, активируемые пролифераторами пероксисом у (PPARy) являются установленной терапевтической целью при лечении инсу-линорезистентности, сахарного диабета и метаболического синдрома. В настоящее время при СД и метаболическом синдроме все чаще применяются агонисты PPARy рецепторов (пиоглитазон, розиглитазон). Установлена способность препарата из группы БРА телмисартан (Микардис) значительно активировать PPARy рецепторы. Он оказался единственным БРА, способным активировать PPARy рецепторы в физиологических концентрациях (рис. 4).
Последние исследования показывают, что телмисартан оказывает выраженное положительное влияние на инсули-норезистентность и характеристики углеводного обмена
До лечения
После лечения
III !,! 0,75 2,4 1,9 1,68 1,59
ЛПВП (ммоль/л)
Рис. 6. Динамика показателей липидного обмена у пациенток с АГ
и метаболическим синдромом на фоне лечения телмисартаном
(рис. 5). Имеются данные об отчетливом положительном влиянии телмисартана на липидный обмен. Так, в нашем исследовании эффектов телмисартана у пациенток с метаболическим синдромом было выявлено, что телмисартан в дозе 80 мг в течение 8 недель оказал выраженное влияние на показатели липидного обмена, а именно на уровень общего холестерина, ЛПОНП и, что особенно важно, на уровень триглицеридов (рис. 6). Если до начала исследования уровень ТГ> 1,69 ммоль/л определялся у 77% пациенток, то через 8 недель лечения телмисартаном повышенный уровень ТГ сохранялся только у 45% пациенток. Эти положительные метаболические эффекты телмисартана сопровождались его отчетливым и полноценным антигипертен-зивным действием. В проведенном нами исследовании было выявлено, что даже монотерапия телмисартаном в дозе 80 мг в сутки оказывала антигипертензивный эффект у
женщин как с мягкой, так и с умеренной артериальной гипертензией и метаболическим синдромом. Значительно снизились не только средние цифры САД и ДАД во все периоды суток, но и нагрузка давлением по показателю ИВ (индекс времени гипертензии), что, как известно, особенно важно в плане влияния повышенного АД на состояние органов-мишеней. И наконец, нами было выявлено достоверное и значительное уменьшение уровня микроальбуминурии у обследованных пациенток, что свидетельствовало о его выраженном органопротективном действии.
Программа ОКТАКСЕТ, в которой исследуется влияние блокады РААС с использованием телмисартана на многие составляющие сердечно-сосудистого континуума, и окончание которой ожидается в 2008 г., позволит получить новые данные о результатах лечения пациентов с сердечно-сосудистыми заболеваниями и СД.
1. King H, Aubert RE, Herman WH. Global burden of diabetes, 1995-2025 Prevalence, numerical estimates, and projections. Diabetes Care 1998; 21: 1414-31.
2. Stratton IM, Adler AI, Neil AW, Matthews DR, Manley SE, Cull CA, Hadden D, Turner RC, Holman RR: Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes: prospective observational study (UKPDS 35). BMJ 321:405-412, 2000.
3. UK Prospective Diabetes Study (UKPDS) Group. Tight blood pressure control and risk of macrovascular and microvascular complications
in type 2 diabetes. UKPDS 38. Br. Med. J., 1998, 317, 705-713.
4. Чазова И.Е., Мычка В.Б. Метаболический синдром. MEDIA MEDICA, Москва, 2004, 163 с.
5. Mancia G. The association of hypertension and diabetes: prevalence, cardiovascular risk and protection by blood pressure reduction. Acta Diabetol.2005; 42:S17-S25.
Шестакова М.В. Сахарный диабет и артериальная гипертензия.
В кн.: Руководство по артериальной гипертонии. Под редакцией академика Е.И. Чазова, профессора И.Е. Чазовой. МЕДИА МЕДИКА, Москва, 2005, 415-433.
7. Hansson L, Zanchetti A, Carruthers SG et al. Effects of intensive blood-pressure lowering and low dose aspirin in patient with hypertension: principal results of the HOT randomized trial. Lancet 1998; 351: 1755-62.
8. ADVANCE trial study group rationale and design of the study: ADVANCE randomized trial of blood pressure lowering and intensive glucose control in high-risk individuals with type 2 diabetes mellitus. J Hypertens 2001;
9. 2007 Guidelines for the management of arterial hypertension. The Task Force for the Management of Arterial Hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). J. Hypertens 2007, 25, 1 105-1 187.