Se caracterizează prin inflamația ligamentului abducent al degetului mare. Patologia a fost descrisă pentru prima dată în 1895 de chirurgul elvețian de Quervain. Medicii afirmă că cel mai adesea boala apare la cei care efectuează lucrări monotone pe termen lung cu o încărcătură pe degetul mare (croitorese, pianiști, lăptari, fierari, maseuri, constructori, tencuieli). Patologia este, de asemenea, diagnosticată la sportivii care sunt angajați în badminton, tenis, schi. Cel mai adesea, boala apare la femei.
Cauzele bolii de Quervain
Până în prezent, medicii au reușit să stabilească faptul că, în majoritatea cazurilor, originea bolii este asociată cu traume acute sau traume cronice ale tendonului care trece prin primul canal de pe ligamentul dorsal al încheieturii mâinii.
Rețineți că leziunile acute ca cauză a dezvoltării bolii de Quervain sunt destul de rare. Conform observațiilor, doar cinci la sută dintre pacienți prezentau entorse, vânătăi și alte leziuni care au dus la dezvoltarea patologiei. Restul de nouăzeci și cinci la sută cad în acțiunea de compresie mecanică prelungită asupra canalului. Acest efect apare datorită specificului muncii efectuate de mână, în care accentul principal cade pe degetul mare. După cum observă medicii, degetul mare este implicat în patru dintre cele șase tipuri de prindere cu mâna, astfel încât este încărcat mai des decât alte degete.
Este destul de firesc ca astfel de solicitări să nu poată să nu provoace modificări ale tendoanelor, prin urmare munca asociată cu aducția-răpirea degetului mare, tensiunea acestuia, presiunea în rezultatul final conduce la o creștere a presiunii pe peretele primului canal din în interior, în urma căruia se îngustează, iar tendonul în sine freacă canalul de perete. Presiunea primară asupra peretelui canalului provoacă inflamația acestuia, apoi, când încetează sarcina, canalul este restabilit și cicatriciat, apoi stenoza.
Observațiile pe termen lung ale medicilor demonstrează în mod convingător că boala are o natură predominant profesională. La mijlocul secolului al XX-lea, medicii europeni au efectuat examinări ale lucrătorilor unor grupuri profesionale (pianiști, spălători, blănuri, tăietori de pietre) și au relevat la toți subiecții unele abateri în primul canal al ligamentului dorsal al încheieturii mâinii. Trebuie remarcat faptul că o schimbare a intensității muncii provoacă și boala lui Quervain. Cercetările efectuate douăzeci de ani mai târziu au consolidat și mai mult afirmația din etiologia bolii de Quervain.
De asemenea, oamenii de știință observă că boala poate apărea în rândul tinerelor mame, care își duc adesea copiii de subsuori. Drept urmare, mâna mamei și, în special, degetul mare, experimentează tensiuni nenaturale. Șapte la sută dintre femei suferă de așa-numita „ligamentită a bunicii” - își îngrijesc și nepoții și își supun mâinile la același stres ca și tinerele mame.
Boala De Quervain merge uneori în combinație cu alte patologii - miozita extensorului antebrațului, epicondilita umărului etc., totuși, medicii nu au stabilit o legătură directă între debutul bolii și aceste patologii. Se crede, de asemenea, că sunt consecințele traumei profesionale.
Simptomele bolii
Principalele simptome pentru care este diagnosticată boala de Quervain sunt următoarele:
- durere în articulația încheieturii mâinii din partea degetului mare;
- durere crescută la întoarcerea mâinii, durerea poate iradia către antebraț, gât etc .;
- verificați simptomul lui Finkelstein - pacientul este rugat să țină degetul mare în pumn și să facă mișcări cu pumnul spre degetul mare. Dacă în același timp există o durere ascuțită, atunci simptomul este pozitiv;
- umflare pe partea afectată, durere la apăsare.
Pe baza acestor simptome, medicul va putea pune un diagnostic cu aproape o sută la sută certitudine. Cu toate acestea, dacă aveți dubii cu privire la diagnostic, se poate efectua o examinare suplimentară cu raze X. Chiar și în secolul trecut, medicii care s-au ocupat de această problemă și-au concentrat atenția asupra stării țesuturilor moi. Radiografia arată de obicei în mod clar o îngroșare a țesuturilor moi în apropierea primului canal al ligamentului dorsal. Prin urmare, ar fi greșit să ne bazăm doar pe modificări osoase. La urma urmei, modificările din zona osului și a periostului pe raze X sunt vizibile dacă boala a durat mai mult de șase luni, dar modificările țesuturilor moi sunt observate deja la începutul evoluției bolii - adesea țesut moale poate crește de două sau de trei ori în comparație cu o mână sănătoasă, prin urmare, acest simptom nu poate fi neglijat în diagnostic. În plus, se poate observa că, odată cu creșterea țesuturilor moi din imagine, nu se disting nici umbrele din mușchi, tendoanele și grăsimea subcutanată.
După o examinare vizuală și o examinare cu raze X, apare problema diagnosticului diferențial. Boala are simptome similare cu infecție reumatoidă, poliartrită nespecifică, artroză deformantă a articulației încheieturii mâinii, paratenonită crepitantă, nevralgie a ramurii nervului radial. În majoritatea cazurilor, este posibil să nu fie necesar, dar, dacă este necesar, merită luate în considerare următorii factori care indică boala de Quervain:
- predominanța bolilor la femei, care este asociată cu îngustimea primului canal al ligamentului dorsal;
- apariția bolii cel mai adesea la vârsta de cincizeci până la șaizeci de ani, cu toate acestea, recent boala de Quervain a devenit mult mai tânără - la femei apare la vârsta de patruzeci, la bărbați - la vârsta de treizeci și opt;
- dezvoltarea bolii pe mana dreapta, care este asociat cu efectuarea acțiunilor de lucru cu mâna, mai rar - pe mâna stângă, dacă persoana este stângaci.
Tratamentul bolii de Quervain
Boala De Quervain poate fi tratată atât conservator, cât și chirurgical.
Tratamentul bolii ar trebui să înceapă cu eliminarea factorului care a provocat-o. Apoi, ar trebui să imobilizați ligamentul afectat astfel încât degetul să fie îndoit, să fie opus celui de-al doilea și al treilea deget. În acest caz, mâna trebuie să fie în poziție de ușoară extensie dorsală. Datorită aplicării corecte a gipsului, nu numai primul deget este imobilizat, dar mâna însăși nu se poate deplasa în lateral. Această poziție a mâinii este fixată cu un ipsos turnat de la vârfurile degetelor până la mijlocul antebrațului. Deși această măsură economisește tendonul, nu poate fi numită tratament ca atare. În acel moment (două-trei săptămâni), în timp ce brațul este aruncat, ar trebui efectuat un tratament adecvat. Există cazuri. Cu toate acestea, atunci când bandajul a fost aplicat timp de o lună sau mai mult, în medicină nu există date privind apariția recidivelor după purtarea prelungită a piesei.
Observațiile arată că nu toți chirurgii policlinici aplică gipsuri. În majoritatea cazurilor, mâna pacientului este imobilizată de atele improvizate, în urma cărora se încalcă poziția necesară a degetului și este apăsată pe mână. Acest lucru nu previne rănirea, iar presiunea care se creează pe rază obligă pacientul în mod constant să slăbească bandajul. Acest lucru, în cele din urmă, duce la faptul că mâna nu se imobilizează pe perioada prescrisă și după îndepărtarea bandajului, riscul de reapariție a bolii este foarte mare.
Deoarece boala se bazează pe procesul inflamator, procedurile fizioterapeutice, blocajele novocainei și utilizarea medicamentelor antiinflamatorii dau rezultate bune. Blocarea Novocaine cu o soluție de 0,5% de cinci până la șase ml se efectuează sub ligamentul dorsal al încheieturii mâinii de-a lungul canalului. Astfel de injecții nu numai că dau un efect analgezic, dar ajută și la ameliorarea inflamației stratului endotelial al ligamentului. Se recomandă efectuarea blocadei Novocaine pe întreaga perioadă a tratamentului conservator cu întreruperi de câteva zile. Unii chirurgi consideră că adăugarea de penicilină la novocaină este eficientă. Rezultatul unei astfel de terapii nu întârzie să apară. Majoritatea pacienților observă o scădere a durerii după prima injecție a medicamentului.
Astăzi, terapia conservatoare a fost îmbunătățită semnificativ. Chirurgii notează că nu numai blocarea novocainei este eficientă pentru tratamentul bolii de Quervain, ci și pentru administrarea de hidrocortizon într-un volum de 25 mg. Combinația dintre novocaină, penicilină și hidrocortizon este considerată cea mai importantă metodă eficientă tratamentul bolii.
După îndepărtarea turnării, mâna trebuie să fie într-o poziție blândă timp de aproximativ o lună.
Este necesar să vorbim despre tratamentul chirurgical al bolii atunci când terapia conservatoare nu dă rezultate. Rețineți că operația în acest caz este o manipulare obișnuită, efectuată în ambulatoriu sub anestezie locală. Ca urmare a operației, canalul ligamentos este disecat și tendoanele sunt eliberate de compresie. Cu o intervenție chirurgicală efectuată corespunzător, nu apar complicații, cu toate acestea, uneori durere în zona cicatricii și atunci când degetul mare se mișcă.
După tratarea bolii, medicii recomandă să nu se grăbească la muncă din cauza recidivelor prea dese. Cel mai bine este ca pacientul să nu efectueze lucrarea principală încă o lună, ci doar câteva dintre elementele sale, pentru a se adapta treptat la procesul de producție.
Boala lui De Quervain este o dezvoltare treptată inflamație cronicăîn zona canalului fibros, în care trec tendoanele mușchilor care răpesc și extind degetul I (degetul mare) al mâinii.
Cum se dezvoltă boala?
Principala cauză a bolii de Quervain este încărcările excesive pe mână, asociate, de exemplu, cu particularitățile profesiei.
- Pe fondul încărcărilor crescute, are loc un proces inflamator;
- Ca urmare a inflamației, lumenul canalului se îngustează;
- Tendoanele extensoare ale degetului mare sunt comprimate în lumenul canalului de țesuturi umflate;
- Ca urmare a comprimării, durerea severă apare la baza degetului mare atunci când se efectuează o serie de mișcări cu peria.
Diagnosticul bolii de Quervain cel mai adesea nu cauzează dificultăți și nu necesită examinări suplimentare. Tratamentul fără intervenție chirurgicală este eficient în aproximativ 50% din cazuri. Dar după un astfel de tratament, riscul de reapariție a procesului inflamator rămâne, iar tratamentul chirurgical minimizează probabilitatea de recidivă.
Principalele simptome se datorează procesului inflamator și comprimării tendoanelor unui deget de către țesuturile umflate:
- Durerea la încheietura mâinii din partea degetului mare apare atunci când se extinde și se încearcă mutarea primului deget în lateral, precum și la apăsarea cutiei de tabac anatomice (aceasta este o mică depresiune în zona de tranziție a articulației încheieturii mâinii până la baza degetului mare). Uneori, durerea este prezentă nu numai în timpul muncii mâinii, ci și în repaus.
- Durere ascuțită și rezistență redusă la prindere atunci când țineți și trageți un obiect. Abilitatea de a prinde și ține obiecte mici cu degetul mare și arătătorul.
- Umflare în zona încheieturii mâinii din partea degetului mare, netezimea tabacarului anatomic
- Gama limitată de mișcare a primului deget al mâinii afectate, comparativ cu degetul mare pe mâna sănătoasă.
Cum se face diagnosticul?
Medicul stabilește un diagnostic pe baza reclamațiilor și a rezultatelor examinării efectuate de acesta. De obicei nu sunt necesare metode suplimentare de cercetare instrumentală și instrumentală. Testul specializat Finkelstein, care poate fi efectuat direct în timpul examinării, ajută la confirmarea diagnosticului. 
Cum se efectuează testul Finkelstein?
Degetul mare este apăsat pe palmă, apoi strâns acoperit cu restul degetelor deasupra, astfel încât mâna să se plieze într-un pumn. După aceea, pacientul deviază (îndepărtează) mâna comprimată spre degetul mic. Cu boala de Quervain, mișcarea va fi însoțită de o durere ascuțită în zona bazei de la 1 deget.
Cum este tratată boala de Quervain?
Tratamentul se efectuează sub supravegherea unui chirurg ortoped sau a unui traumatolog. Metoda este selectată de un specialist individual pentru fiecare caz.
Metode de tratament non-chirurgicale
- Restricționarea mișcării mâinii bolnave. Principiul principal este de a asigura repaus motor pentru zona inflamată. Pentru aceasta, degetul mare este imobilizat (imobilizat) cu o orteză plastică sau atelă de ipsos pentru o perioadă de 1-1,5 luni. După finalizarea cursului terapie medicamentoasă experții vă vor recomanda să purtați un bandaj moale de ceva timp.
- Analgezice și medicamente antiinflamatoare și fizioterapie. Medicamentele antiinflamatoare nesteroidiene (de exemplu, naproxen, ibuprofen etc.) sunt prescrise pentru ameliorarea durerii și reducerea umflăturii, iar injecțiile cu medicamente corticosteroide direct în zona inflamată, precum și fizioterapia, sunt utilizate pentru ameliorarea sindromului durerii severe . Un astfel de tratament nu necesită spitalizare și se efectuează în ambulatoriu.
Cum se poate vindeca boala lui De Quervain chirurgical?
Chirurgia este recomandată dacă tratamentul conservator nu este suficient de eficient. Procedura se efectuează sub anestezie locală.
Ţintă tratament chirurgical- eliberați tendonul extensor al degetului mare și tendonul mușchiului care deplasează degetul mare în lateral de la compresiune și aderențe.
Descrierea operațiunii
Chirurgul face o mică incizie (1 până la 3 cm) la joncțiunea încheieturii mâinii cu baza degetului mare. Țesutul subcutanat, vasele de sânge și ramura superficială a nervului radial sunt deplasate în lateral. După aceea, se deschide accesul la peretele canalului fibros, care este disecat și parțial îndepărtat de pe 2 laturi. Această tehnică minimizează riscul de re-comprimare a tendoanelor degetului mare și probabilitatea reapariției bolii De Quervain.
Dacă, ca urmare a unui curs prelungit al bolii, s-au format aderențe între tendoane și pereții învelișului tendinos, chirurgul le îndepărtează și ele. În diagrama de mai jos, puteți vedea întreaga procedură în etape.
Ce se va întâmpla după tratamentul chirurgical al bolii De Quervain?
- Bandaj și imobilizare a mâinilor. După operație, mâna este plasată într-un bandaj de eșarfă. Se recomandă odihnirea brațului operat timp de 2-3 săptămâni.
- Îndepărtarea cusăturilor. Suturile sunt îndepărtate după 8-10 zile.
- Sentimente după operație. În această perioadă, poate exista o senzație de amorțeală sau târâtoare târâtoare în zonele I, II, precum și jumătate (cu divizare verticală) a degetului III, care este asociată cu anestezie locală, precum și cu un ușor edem tisular postoperator comprimând ramurile superficiale ale nervului radial. Aceste manifestări dispar în decurs de 2-3 săptămâni.

Exemplu clinic:

Etapa de acces

Canalul fibros al extensorilor de 1 deget și tendoanele în sine au fost vizualizate

S-a efectuat disecția și excizia parțială a peretelui canalului fibros al tendoanelor extensoare ale unui deget

Se poate observa că tendoanele sunt trase liber, sub ele există un perete disecat vizibil al canalului fibros, în care se află tendoanele extensoare de la 1 deget.

Se aplică o sutură cosmetică intradermică timp de 8-10 zile (poza a fost făcută în a 10-a zi după operație)

Un instantaneu după îndepărtarea cusăturilor, realizat și în a 10-a zi

Boala De Quervain (tendovaginita) este un sindrom caracterizat prin inflamația tendoanelor degetului mare al mâinii.
Cu această boală, există frecare a tendoanelor umflate și a membranelor acestora împotriva tunelului îngust în care se mișcă, ca urmare a căruia există durereîn zona bazei primului deget.
Pentru a înțelege procesul, vom descrie pe scurt anatomia mișcărilor mâinilor.
Contracția mușchilor antebrațului asigură flexia și extensia degetelor mâinii. Transmiterea contracției musculare către degete și mișcarea lor este efectuată de tendoanele mușchilor flexori și extensori.
Tendoanele mușchilor flexori trec către degete prin suprafața palmară a mâinii, iar mușchii extensori prin dors.
Ținerea tendoanelor în poziția dorită pe mână este realizată de ligamentele transversale. Pe spatele mâinii se află ligamentul dorsal. Fiecare grup de tendoane din ligamentul dorsal al încheieturii mâinii este situat într-un canal separat.
De exemplu, în primul canal fibros, tendoanele merg la primul deget al mâinii.
Deoarece degetul mare este implicat activ în efectuarea multor manipulări, cum ar fi apucarea și ținerea diferitelor obiecte în mână, tendoanele sale sunt supuse unui stres semnificativ.
În termeni simpli, tendovaginita de Quervain provoacă inflamația ligamentelor, umflarea și îngroșarea acestora. Ca urmare, canalul ligamentului devine prea mic, apar simptomele bolii și funcția întregii mâini este disfuncțională.
Unde sunt adevăratele cauze ale sindromului?
Nu există o cauză exactă a tenosinovitei.
Cu toate acestea, se crede că, cu activitatea asociată cu mișcări repetitive constante ale mâinilor, fie că joacă golf, lucrează în grădină, poartă un copil în brațe, starea se poate agrava.
Prin urmare, această boală este uneori numită în străinătate „degetul mare al jucătorului” sau „încheietura mamei”.
Cauzele posibile ale bolii:
- leziuni ale mâinilor, deoarece țesutul cicatricial se formează ca urmare a leziunilor, care pot limita mișcarea tendonului;
- boli inflamatorii ale articulațiilor;
Factori de risc
ATENŢIE!
Persoanele cu vârsta cuprinsă între 30 și 50 de ani, în majoritate femei, prezintă cel mai mare risc de a dezvolta patologie, poate că acest lucru se datorează sarcinii și îngrijirii unui nou-născut, ridicării sale repetate în brațe.
Semne de boală
Boala De Quervain are simptome caracteristice:
- durere la locul atașării bazei degetului mare;
- umflarea la baza degetului mare;
- Dificultăți în mișcarea încheieturii mâinii atunci când faceți activități de zi cu zi
- durerea crește odată cu presiunea asupra zonei afectate.
Principalul simptom este durerea articulației încheieturii mâinii la apăsarea pe baza primului deget al mâinii, mai ales atunci când se încearcă să țină un obiect în mână.
În stadiile inițiale ale bolii, durerea apare numai odată cu extinderea forțată a degetului mare și cu implementarea mișcărilor ascuțite și intense ale periei.
În timp, durerea devine permanentă sau apare chiar și cu cele mai mici mișcări.
Durerea poate iradia către regiunea mâinii, umărului, antebrațului și gâtului. Uneori, răspândirea durerii are loc de-a lungul spatelui degetului mare până la vârful acestuia.
Uneori apar dureri nocturne, când în timpul somnului, cu o mișcare incomodă, apare o durere ascuțită în mână. De asemenea, pacienții se caracterizează printr-o forță redusă de prindere a obiectului cu mâna mâinii afectate.
Dacă sindromul nu este tratat pentru o lungă perioadă de timp, atunci durerea se poate răspândi pe antebraț. Orice mișcare care necesită utilizarea degetului mare va provoca durere, ceea ce duce la scăderea capacității de lucru.
Ce set proceduri de tratament trebuie făcut dacă pacientul prezintă o fractură a osului navicular al mâinii, puteți afla în materialul nostru.
Dacă decideți să utilizați tencuiala Nanoplast forte, instrucțiunile de utilizare, argumentele pro și contra, precum și recenziile medicilor și pacienților vă vor fi foarte utile.
Tehnici de diagnostic
Diagnosticul bolii se bazează pe teste și teste:
- Testul Filkenstein. Primul deget al mâinii este strâns în pumn și mâna este răpită în direcția degetului mic sau a degetului mare. În cazul unei dureri ascuțite în articulația încheieturii mâinii din partea primului deget atunci când mâna este răpită, testul este considerat pozitiv.
În fotografie, un test pentru a verifica boala de Quervain
- Test de răpire tensionată. Când apăsați din partea din spate pe degetul mare al mâinii, astfel încât degetul să fie adus în palmă, pe partea dureroasă, chiar și cu o ușoară presiune pe deget, va apărea o durere ascuțită, iar degetul va fi adus în palmă aproape fără rezistență, iar pe mâna sănătoasă degetul va fi rezistent la presiune.
- Testarea capacității de a ține obiecte cu degetul mare al mâinii. Pacientul încearcă să țină obiectul între degetul mare și arătătorul mâinii bolnave și sănătoase. Când încercați să trageți obiectul ținut, devine clar că mâna dureroasă ține obiectul mult mai slab. Când încercați să țineți un obiect îndepărtat dintr-o mână dureroasă, există o durere ascuțită în articulația încheieturii mâinii în zona degetului mare.
- Examinarea cu raze X.În stadiile inițiale ale bolii, o roșie a îngroșării țesuturilor moi se găsește pe roentgenogramă. Cu un curs lung al bolii, sunt vizibile semne de modificări ale osului și periostului în articulația încheieturii mâinii în zona degetului mare.
Proceduri de vindecare
Tratamentul sindromului de Quervain este posibil conservator și chirurgical.
Tratament conservator
În primul rând, pacienții se opresc din performanță activitate fizica.
Ligamentul afectat este imobilizat astfel încât primul deget să fie într-o poziție îndoită și să fie situat opus celui de-al doilea și al treilea deget, mâna însăși ar trebui să fie ușor îndreptată spre spate.
Prin urmare, pentru imobilizare, se folosește un ghips, aplicat de la vârfurile degetelor până la mijlocul antebrațului.
Evitarea exercițiilor fizice și a imobilizării previne rănirea articulației, dar aceasta nu este un remediu.
În următoarele două până la trei săptămâni de la gips, este necesar să se efectueze o terapie conservatoare adecvată a bolii.
Boala se bazează pe inflamația ligamentului, prin urmare, pentru tratamentul tendoanelor, se utilizează proceduri fizioterapeutice, medicamente antiinflamatoare și blocarea novocainei.
Cu toate acestea, aceste fonduri nu sunt foarte eficiente pe parcursul bolii pe termen lung și, destul de des, după o scurtă perioadă de remisie, boala reapare.
Injecțiile locale de hidrocortizon au un efect antiinflamator bun, se efectuează de două până la șase ori cu o pauză de două până la trei zile.
Tratamentul conservator este întotdeauna urmat de o perioadă de reabilitare de două până la patru săptămâni.
Tratamentul chirurgical al patologiei
Cu ineficiența tratamentului conservator, ei recurg adesea la tratamentul chirurgical al bolii de Quervain. În cazul leziunilor bilaterale este indicat și tratamentul chirurgical.
Operația poate fi efectuată și în ambulatoriu folosind anestezie locală. În timpul operației, canalul ligamentos este disecat și tendoanele sunt eliberate din compresie.
Posibile complicații
Dacă începeți o boală, atunci o persoană poate pierde capacitatea de a lucra.
Prin urmare, dacă apar simptome ale bolii, trebuie să consultați imediat un medic.
Cu tratamentul chirurgical, există o mică probabilitate de complicații, cum ar fi formarea unei cicatrici dureroase și afectarea mișcării degetului mare.
Măsuri preventive
Pentru a reduce probabilitatea sindromului, este necesar să se reducă activitatea fizică asociată cu mișcări repetitive de răsucire și apucare a mâinii.
Bolile ortopedice se disting nu numai prin mișcarea limitată a articulațiilor, ci și prin sindromul durerii severe. Adesea, durerea este cea care îi face pe pacienți să caute tratament pentru boală în orice mod pot.
Boala De Quervain este o boală care este asociată cu simptome severe de durere și activitate limitată. Această boală a fost descrisă de medicul Fritz de Querven la sfârșitul secolului al XIX-lea în Elveția.
E IMPORTANT SĂ ȘTII! Singurul remediu pentru durerea articulară, artrită, artroză, osteocondroză și alte boli ale aparatului locomotor, recomandat de medici! ...
Cauze
Boala De Quervain este un proces care terminologie medicală se numește tendovaginită stenozantă. În această stare, tendoanele mușchiului abductor lung și extensorul scurt al degetului mare sunt comprimate de către conectorul sinovial conicat.
Boala De Quervain afectează primul (degetul mare) al mâinii și numai cei 2 mușchi enumerați mai sus. Acestea sunt închise într-o membrană comună a țesutului sinovial, care se poate micșora din cauza inflamației cronice.
Factorii în dezvoltarea bolii de Quervain sunt:
- Leziuni la nivelul degetului mare.
- Predispoziție ereditară.
- Infecții în zona învelișurilor sinoviale ale mâinii.
- Procese patologice congenitale în țesutul conjunctiv.
- Boli reumatologice.
- Un anumit tip de activitate asociată cu încărcătura pe acest deget este la lapte, pianiști, lăcătuși, croitorese, spălătorii, pictori, înfășurători.
Boala De Quervain se poate dezvolta atunci când acționează unul sau mai mulți dintre factorii enumerați, care adesea se agravează reciproc.
Mecanism de dezvoltare
Pentru a înțelege cum să tratezi o boală, ar trebui să înțelegi mecanismul procesului patologic.
Boala se bazează pe un proces numit tenosinovită (tenosinovită) - inflamația vaginului sinovial. Acest element este un canal, un recipient pentru mușchii degetului mare, prin care alunecă și își fac munca lin și nedureros.
Sub influența factorilor de mai sus, inflamația începe în zona receptaculului tendinos. Corpul înlocuiește țesutul deteriorat cu țesut cicatricial, iar volumul tecii tendonului scade. Canalul se îngustează, iar pereții săi strâng elementele tendinoase.
În acest moment, tenosinovita duce la tranziția inflamației la tendoanele musculare. Munca lor este întreruptă și există un pronunțat sindromul durerii.
Simptome
Simptomele bolii de Quervain sunt destul de tipice și permit un diagnostic preliminar. Este ușor de înțeles, cunoscând mecanismul dezvoltării bolii, deoarece orice simptome sunt o consecință a fenomenelor patologice.
Sindromul include următoarele manifestări clinice:
- Începutul procesului cu durere în zona bazei degetului mare. Adesea, pacienții indică durere în zona procesului stiloid al razei.
- Durerile radiază (se răspândesc) de-a lungul degetului mare. Mai rar, există iradiere la antebraț la articulația cotului.
- Apar simptome de inflamație - umflături ale țesuturilor, roșeață a pielii peste recipientul sinovial.
- Simptomele sunt mai grave atunci când încerci să te miști. Este deosebit de dureros să apăsați primul deget pe palmă și să-l îndoiți.
- Când vă deplasați, există senzația de clic sau crepitus. Este asociat cu dificultatea de a trece mușchiul printr-un canal îngust.
- Durerea și umflarea sunt determinate la palpare de-a lungul tecii tendonului.
Simptomele enumerate sunt destul de specifice, acest lucru ne permite să ne asumăm corect diagnosticul. Sindromul necesită tratament în timp util până când tendoanele nu au fost încă deteriorate de pereții canalului îngust.
Dacă găsiți în dumneavoastră simptomele enumerate ale bolii de Quervain, trebuie să consultați un ortoped cât mai curând posibil.
Diagnostic
Sindromul tendovaginitei stenozante este o boală favorabilă în ceea ce privește diagnosticul. Pentru a confirma prezența bolii de Quervain, medicul este ajutat de:
- Colectarea plângerilor - simptomele subiective sunt adesea destul de tipice.
- Istoricul medical și viața - detectarea factorilor predispozanți și istoricul familial al bolii permite un diagnostic fiabil.
- Examinarea mâinii și palparea acesteia. Medicul va găsi umflături și dureri caracteristice ale țesuturilor.
- În regiunea canalului, un ligament dorsal îngroșat este palpabil, abaterea degetelor este însoțită de durere severă, amplitudinea mișcării degetului mare este redusă - aceste semne sunt criterii de diagnostic pentru sindromul de Quervain.
- Testul lui Finkelstein este specific. Pacientul îndoaie degetul mare și îl apasă strâns cu celelalte degete ale acestei mâini. După aceea, mâna este retrasă spre exterior. Apare un sindrom de durere ascuțită.
- Nerespectarea obiectelor cu degetul mare al mâinii indică, de asemenea, leziuni musculare în teaca tendonului.
Studiile instrumentale nu sunt informative în sindromul de Quervain. În plus, aceste proceduri nu sunt necesare pentru a face un diagnostic fiabil.
Tratament
Terapia pentru orice boală ortopedică este complexă și complexă. Este imposibil să eliminați boala luând o pastilă sau administrând o injecție. În cursul tratamentului, se utilizează metode conservatoare și chirurgicale:
- Impactul medicamentelor asupra simptomelor bolii.
- Fizioterapie.
- Balneo și terapia cu noroi.
- Masaj.
- Fizioterapie.
- Intervenție chirurgicală.
Ar trebui să menționăm și tratamentul remedii populare... Această metodă nu este aprobată de majoritatea medicilor calificați, deoarece rețetele populare nu au o bază de dovezi. Cu toate acestea, pentru mulți pacienți, remediile populare pot ajuta la reducerea simptomelor bolii.
Încercările de autotratare a bolii pot duce la complicații sau progresia bolii.
Cu drepturi depline sănătate trebuie efectuat de un medic ortoped sau traumatolog, care va prescrie un tratament cuprinzător pentru boală.
Tratament conservator
Dacă nu au trecut mai mult de o lună și jumătate de la debutul bolii, metodele conservatoare de terapie sunt destul de suficiente pentru a elimina procesul patologic. Vechea tenosinovită stenozantă necesită deja o operație, dar în acest caz, metodele conservatoare sunt utilizate ca auxiliare.
Metode de terapie conservatoare:
- Medicamente antiinflamatoare nesteroidiene. Se folosesc sub formă de tablete, geluri și unguente topice, mai rar sub formă de injecții. Aceste medicamente reduc simptomele bolii, elimină umflarea și durerea. Ele pot afecta negativ stomacul și ficatul, prin urmare, acestea sunt prescrise de medicul curant.
- Injecții locale de hormoni glucocorticosteroizi. Aceste remedii sunt mult mai eficiente în reducerea simptomelor bolii. Cu toate acestea, efectul injecției nu durează mai mult de 3 săptămâni, deci pentru tratament permanent hormonii nu sunt potriviți.
- Corecție ortopedică - impunerea unei orteze pe degetul mare cu captarea articulației încheieturii mâinii. Această metodă ameliorează mușchii și reduce simptomele bolii. În condiții de repaus funcțional, edemul tisular scade și inflamația dispare.
- Fizioterapia - magnetoterapia, UHF, electroforeza, ultrasunetele ajută nu numai la reducerea intensității simptomelor, ci și la reducerea ratei de progresie a stenozei.
- Terapia cu noroi și balneoterapia joacă un rol auxiliar. Reduce inflamația și previne cicatricile. Acestea sunt utilizate mai des în condiții de sanatoriu.
- Fizioterapia este una dintre metodele cheie de tratament. Sarcina se efectuează treptat și sub supravegherea unui medic. Mișcarea excesivă viguroasă poate dăuna doar tendoanelor afectate.
- Masajul este una dintre metodele de tratament simptomatic. Sunt permise doar procedurile profesionale. Amatorul poate agrava starea țesuturilor mâinii.
Aceste metode de tratament conservator ajută mulți pacienți, dar numai intervenția chirurgicală poate ajuta la scăderea definitivă a bolii.
Tratament operativ
Intervenția chirurgicală pe mână este o lucrare complexă care necesită multă atenție și experiență. Operația se efectuează atunci când metodele conservatoare sunt ineficiente. După mai mult de 6 săptămâni de la primele simptome ale bolii, nu este posibil să se realizeze o vindecare completă fără efectuarea operației.
Procedura se efectuează după cum urmează:
- Medicul efectuează anestezie locală asupra pacientului. De regulă, anestezia nu este necesară pentru o astfel de operație.
- Se face acces la învelișul distal al tendonului.
- Canalul stenotic este expus și peretele său superior este îndepărtat, care este de obicei cel mai expus la modificări cicatriciale.
- Aceasta realizează decompresia tuturor structurilor care trec prin canal.
- Toate țesuturile sunt suturate în straturi, inclusiv pielea peste tendoanele degetului mare.
O astfel de operație vă permite să ameliorați simptomele inflamației și să asigurați libera mișcare a tendoanelor din canalul sinovial.
După tratamentul chirurgical, este prescris un set de măsuri de reabilitare care ajută pacientul să-și recapete activitatea zilnică.
Tratament tradițional
În țara noastră, utilizarea rețete populare pentru tratamentul oricărei boli. Mijloacele din această categorie pot reduce cu adevărat intensitatea simptomelor, dar este puțin probabil să elimine procesul patologic.
Pentru tratamentul sindromului de Quervain, se utilizează următoarele:
- Unguente de calendula de casă. Florile plantei sunt zdrobite și amestecate cu vaselină sau cremă pentru bebeluși. Aplicați produsul pe zona articulației degetului mare și a încheieturii mâinii. Lasă sub bandaj peste noapte.
- Bila medicală se aplică pe un șervețel și se aplică pe mână. Un bandaj este înfășurat deasupra și lăsat timp de 6 ore. Cel mai bine este să aplicați produsul pe timp de noapte.
- Decoct de pelin - produsul este preparat din două linguri de plantă uscată, umplute cu un pahar cu apă clocotită. Mai bine gătiți bulionul într-o baie de apă. Luați medicamentul în interior, o lingură de 2 ori pe zi. Același medicament poate fi folosit ca o compresă.
Rețetele enumerate afectează în principal procesul inflamator și reduc manifestările bolii.
Înainte de a utiliza oricare dintre aceste metode, este necesar să consultați un medic și să excludeți contraindicațiile.
Profilaxie
Apariția unei boli precum stenozarea tendovaginitei nu este ușor de prevenit. Acest lucru se datorează particularităților muncii umane.
Atunci când efectuați o muncă regulată legată de încărcarea degetului mare al mâinii, precum și în prezența unui istoric familial al bolii, ar trebui:
- Luați pauze de la locul de muncă, astfel încât mușchii degetului mare să nu fie suprasolicitați.
- Nu expuneți peria la rănire sau expunere la frig.
- Efectuați exerciții de antrenament, încălzire pentru mână înainte de a face munca.
- Faceți examinări preventive regulate cu un medic.
Simptomele bolii detectate la timp permit evitarea evenimentelor grave și păstrarea calității vieții pacienților.
Inflamația ligamentului degetului mare al mâinii în medicină se numește boala de Quervain sau tenosinovită. Pentru prima dată, boala, simptomele și cauzele acesteia au fost descrise în 1895 de medicul elvețian de Quervain.
Motivul principal pentru dezvoltarea patologiei este mișcările monotone ale mâinii, prin urmare este cel mai adesea observat la croitorese, dactilografi, muzicieni, zidari, precum și la sportivi, jucători de tenis și schiori. Femeile suferă de aceste boli mai des decât bărbații, sindromul poate fi luat în considerare în funcție de sex.
Boala se dezvoltă din două motive principale:
- rănirea mâinii;
- leziuni minore permanente ale tendonului care trec prin partea din spate a încheieturii mâinii, cu efectuarea repetată a aceleiași mișcări pentru o lungă perioadă de timp.
În același timp, s-a observat că entorse, vânătăi și alte efecte mecanice asupra mâinilor și tendonului doar în cinci la sută din toate cazurile conduc la dezvoltarea bolii. Și în nouăzeci și cinci la sută din boală se formează din cauza strângerii regulate a canalului prin care trece tendonul.
Acest fenomen este tipic atunci când se lucrează, când sarcina principală cade pe degetul mare. Există șase tipuri de apucare a mâinilor, dintre care patru implică degetul mare. Prin urmare, sarcina pe el este mai mare decât pe celelalte, ceea ce nu poate decât să afecteze starea tendonului.
Dacă degetul mare efectuează mișcări de flexie, extensie și abducție pentru o perioadă lungă de timp, crește presiunea internă pe pereții canalului prin care trece tendonul. Ca urmare, canalul devine mai îngust; în timpul mișcării, apare fricțiunea tendonului împotriva pereților săi.
Datorită frecării constante, tendonul se inflamează. Dacă presiunea revine la normal și fricțiunea încetează, țesuturile se vor vindeca. Pe ei se formează o cicatrice, apoi se va dezvolta stenoza.
Practica medicală pe termen lung și cercetările confirmă faptul că cauzele patologiei sunt direct legate de activitatea profesională a pacientului. În urmă cu aproximativ un secol, au fost efectuate studii la care au participat grupuri de muncitori, precum cojocari, spălătorii, lăptari, zidari și pianiști.
Aproape toți, într-un grad sau altul, au avut încălcări ale primului canal de pe dorsul încheieturii mâinii. Este de remarcat faptul că, dacă intensitatea sarcinii se schimbă, aceasta provoacă și boala. Experimentele efectuate din nou cu grupuri de aceleași persoane două decenii mai târziu au confirmat acest lucru.
Adesea, boala de Quervain este observată la mamele tinere, care ridică adesea axilele copilului - degetul mare se abate și este în mare tensiune. La femeile în vârstă, un fenomen similar se numește „ligamentita bunicii”. Aceștia efectuează aceleași mișcări atunci când se joacă cu nepoții și le îngrijesc.
În unele cazuri, sindromul este însoțit de alte patologii articulare - cotul, miozita ligamentelor umărului extensor. O relație directă între aceste patologii articulare nu a fost confirmată din punct de vedere medical.
Singurul lucru comun este că, în toate cazurile, principala cauză principală este particularitățile activității muncii.
Simptomele bolii de Quervain
Următoarele simptome pot semnaliza dezvoltarea bolii de Quervain:
- Durere în mână, în zona bazei degetului mare, mai ales după munca fizică;
- Umflare pe partea afectată a mâinii;
- Durere crescută la apăsarea și palparea zonei afectate;
- Cu mișcări de rotație și întoarceri ale mâinii, durerea poate fi dată umărului, cotului, gâtului etc.
De asemenea, se efectuează un test pentru simptomul lui Finkelstein. Pacientul trebuie să țină degetul mare într-un pumn, apoi să facă o mișcare a pumnului spre degetul mare (vezi fotografia). Dacă se simte o durere ascuțită în același timp, sindromul este confirmat. Simptomul lui Finkelstein este principalul indicator folosit de medici în diagnosticarea unei boli.
 Dacă medicul nu este complet sigur, se poate efectua suplimentar o examinare cu raze X sau cu ultrasunete. În primul rând, se acordă atenție stării țesuturilor moi din jurul canalului suspect. Dacă există boala de Quervain, acestea sunt îngroșate în mod vizibil - acesta este un alt simptom caracteristic.
Dacă medicul nu este complet sigur, se poate efectua suplimentar o examinare cu raze X sau cu ultrasunete. În primul rând, se acordă atenție stării țesuturilor moi din jurul canalului suspect. Dacă există boala de Quervain, acestea sunt îngroșate în mod vizibil - acesta este un alt simptom caracteristic.
În acest caz, nu ne putem baza doar pe modificări ale osului și ale țesuturilor conjunctive. Încălcările sunt vizibile pe o fotografie cu raze X numai atunci când sindromul se dezvoltă de mai bine de șase luni. În timp ce țesuturile moi cresc aproape imediat după debutul bolii - uneori de 2-3 ori, dacă comparați mâinile sănătoase și bolnave.
De asemenea, în fotografie, limitele umbrelor dintre mușchi, tendoane și grăsime subcutanată nu sunt vizibile. Acesta este un alt simptom important care nu trebuie trecut cu vederea.
Simptomele bolii sunt adesea foarte asemănătoare cu cele ale altor boli - artroza deformantă a mâinii, artrita nespecifică, infecția reumatoidă, nevralgia nervului radial etc. Prin urmare, este adesea necesar să se conducă diagnostic diferentiat pentru a identifica boala lui Quervain.
Simptomele care indică în acest caz un sindrom:
- La femei, această patologie apare mai des decât la bărbați.
- Majoritatea pacienților cu vârste cuprinse între 50 și 60 de ani suferă.
- De regulă, tendonul mâinii drepte este afectat, deoarece cu această mână majoritatea oamenilor își fac treaba de zi cu zi. Dacă persoana este stângaci, atunci canalul din spatele încheieturii mâinii stângi va fi schimbat.
V anul trecut tenosinovita mâinii poate fi observată la femeile tinere deja la vârsta de 35-40 de ani.
Tratamentul bolii este pe termen lung, este adesea complicat de incapacitatea de a se schimba activitate profesională sau refuzați să faceți treburile casnice de zi cu zi.
Tratamentul bolii de Quervain
Boala De Quervain poate fi tratată atât conservator, cât și chirurgical. Pentru a elimina sindromul, trebuie mai întâi să eliminați factorul care a cauzat dezvoltarea acestuia. Apoi, trebuie să acordați pensulei o anumită poziție și să o fixați în ea.
Este important să eliminați complet sarcina ligamentului deteriorat. Pentru a face acest lucru, degetul mare ar trebui să fie îndoit și mutat în poziția opusă a degetelor arătător și mijlociu. În acest caz, peria trebuie să fie ușor îndoită spre spate. Dacă bandajul este aplicat corect, nu numai degetul, ci și mâna vor fi imobilizate.
O atelă de ipsos este apoi aplicată de la vârful degetelor la mijlocul antebrațului. Mâna trebuie să rămână în această poziție cel puțin două săptămâni. Aceasta nu înseamnă că tratamentul sa încheiat. În timp ce mâna este într-o distribuție, tratament medicamentos pentru a elimina complet simptomele bolii.
Important: nu toți chirurgii preferă să aplice atele de ipsos. Adesea în clinici, se descurcă pur și simplu cu bandaje strânse. Dar, în acest caz, degetul mare nu este în poziția necesară, probabilitatea re-traumei nu este exclusă. Presiunea excesivă este exercitată pe rază atunci când pansamentul este purtat, iar pacienții deseori îl slăbesc singuri. Toate acestea duc la faptul că nu se realizează imobilizarea completă a articulației și, după îndepărtarea bandajului, este posibilă o recidivă.
Sindromul durerii severe este ameliorat de blocajele de novocaină. O soluție de 0,5% novocaină este injectată în partea din spate a încheieturii mâinii de-a lungul canalului. Tratamentul cu novocaină este, de asemenea, indicat pentru inflamația stratului endotelial al ligamentului. Astfel de blocaje sunt permise să se facă pe întreaga perioadă în timpul tratamentului, cu pauze de câteva zile.
Uneori se practică blocarea novocainei cu adăugarea de penicilină. Un astfel de tratament este destul de justificat, pacienții simt o ușurare semnificativă după prima injecție.
Sindromul este tratat și cu corticosteroizi. Cel mai eficient tratament este atunci când se utilizează o combinație de penicilină, novocaină și corticosteroizi.
Atunci rezultatul nu va întârzia să apară. Tratamentul complex include neapărat fizioterapie.
Tratamentul bolii cu remedii populare ca unul independent nu este binevenit și nu dă rezultatul scontat, deoarece elimină doar temporar simptomele, dar nu și cauza bolii. În mod ideal, utilizați-l ca adjuvant la fizioterapie sau terapie medicamentoasă când boala Kerwin se află în stadiul său acut.
Tratamentul chirurgical este utilizat atunci când sindromul reapare și tratamentul conservator nu a ajutat. Operația nu necesită spitalizare; se efectuează sub anestezie locală. Chirurgul taie pielea la încheietura mâinii și a canalului tendinos. Astfel, tendonul este îndepărtat imediat de presiunea excesivă.
 Dacă operația a fost efectuată corect, sindromul nu reapare. LA efecte secundare după cicatrizare, poate fi atribuită limitarea mobilității atunci când flectați degetul mare, poate fi observată o durere minoră de ceva timp.
Dacă operația a fost efectuată corect, sindromul nu reapare. LA efecte secundare după cicatrizare, poate fi atribuită limitarea mobilității atunci când flectați degetul mare, poate fi observată o durere minoră de ceva timp.
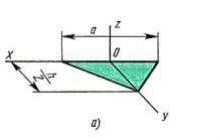
Chirurgie pentru stiloidită poate fi efectuat cu succes în ambulatoriu, sub rezerva respectării stricte a asepsiei. În timpul pacientului, pacientul trebuie așezat pe spate și mâna care trebuie operată, așezată pe o masă separată, asigurându-se că se află confortabil și nu este supusă presiunii de la marginea ascuțită a mesei. Înainte de a câștiga ceva experiență, se recomandă sângerarea membrului pentru o mai bună orientare chiar înainte de anestezie (este posibil, desigur, sângerarea brațului după anestezie). Un garou nu ar trebui să fie folosit pentru exsanguination din cauza traumei sale. Cel mai bine este să folosiți manșeta aparatului Riva-Rocci, ridicând presiunea din acesta la o cifră egală cu presiunea maximă pe artera radială a pacientului + 30-40 mm. Această metodă de exsanguinare este mai puțin traumatică.
Deși el însuși Coreea a considerat posibilă aplicarea în unele cazuri a unei disecții închise, subcutanate a ligamentului dorsal, această propunere nu a fost răspândită pe scară largă (Makhachek - Machacek, Meson - Mason, VP Gorbunov). Cu ligamentotomia subcutanată, există un pericol real de a traversa unul sau două tendoane prin canalul I și, în același timp, este exclusă orice posibilitate de revizuire a canalului și a tendoanelor care trec prin el.
Incizia trebuie făcută cu grija, fără presiune nejustificată și mișcări de măturare cu un cuțit pentru a evita deteriorarea ramurii superficiale a nervului radial. Odată cu gestionarea corectă a inciziei, ramura superficială a nervului radial și vena metacarpiană dorsală (R. Superficialis n. Radialis, v. Cephalica pollicis) rămân dorsale și riscul de deteriorare este mic. Luând în considerare particularitățile trecerii ramurilor nervului radial, venelor și tendoanelor, ar trebui să se recunoască faptul că, cu o secțiune transversală, riscul de rănire este mai semnificativ decât cu unul longitudinal. O incizie semicirculară este recunoscută de unii chirurgi ca fiind acceptabilă, deoarece exclude coincidența pielii și a cicatricilor profunde, a căror fuziune este nedorită. Credem că complicația inciziei și, în special, utilizarea unei incizii cu clapă nu este de dorit.
După disecție Bisturiu a pielii, ligamentul dorsal prezent este vizibil, cu lățimea de 1-1,5 cm și pe ambele părți ale învelișurilor tendinoase.
Cu stenozant ligamentit ligamentul dorsal din zona I a canalului este schimbat, uneori este dens până la gradul de cartilaj, plictisitor și îngroșat de 2-4 ori împotriva normei. Trebuie injectat 2-3 ml de novocaină sub ligament, după care poate fi disecat. Pentru disecția corectă și cea mai sigură a ligamentului, se recomandă să aduceți o sondă sub el și să faceți o incizie de-a lungul acestuia. Uneori canalul este atât de stenotic, încât introducerea sondei nu este fezabilă. Apoi, cu mișcări atente și economice ale cuțitului, ligamentul este disecat de ochi. Ligamentul este uneori atât de strâns încât încrețește atunci când este tăiat. După disecție, marginile ligamentului diverg foarte mult și ambele tendoane ies în gaura rezultată. Partea principală a operației a fost finalizată, dar este imposibil să finalizați operația acolo - este necesar să verificați cât de radical a fost efectuată.
Pentru a face acest lucru, oferiți bolnavîndoiți, îndreptați, conduceți și luați 1 deget de mai multe ori; acest lucru vă permite să aflați cât de complet este disecat inelul de reținere și care este gama de mișcări a primului deget. Rămâne să verificăm dacă ambele tendoane sunt eliberate și dacă există tendoane suplimentare situate în propriile canale. Să ne reamintim că în mod normal, după deschiderea primului canal, ar trebui găsite 2 tendoane. Dacă tendonul I este determinat în rană, este necesar să se găsească altul, care se află în propriul canal. Când se găsesc 2 tendoane, acestea trebuie ridicate ușor și picurarea trebuie inspectată în profunzime pentru a identifica posibile tendoane suplimentare. Dacă acesta din urmă se află într-un canal separat, atunci acesta este și disecat.
Despre dacă este posibil ne limităm la disecarea ligamentului sau trebuie excizat parțial, există două opinii. Excizia unei părți a peretelui canalului (ligament) este recomandată de unii autori (de Quervain; Nussbaum - Nussbaum, Winterstein etc.) ca o garanție binecunoscută împotriva îngustării cicatriciale postoperatorii și a recurenței bolii. Alții (Lapidus și Fentoi, V.P. Gorbunov și alții) consideră o rezecție a tendonului, deoarece după rezecție marginile ligamentelor diverg destul de mult, iar compresia ulterioară a tendoanelor este exclusă. Ni se pare că excizia secțiunilor de perete de până la 4 mm lățime, așa cum sugerează Winterstein, nu este doar inutilă, ci și nedorită, deoarece este puțin probabil să crească radicalitatea operației, dar pe de altă parte, riscul de alunecare de pe tendoanele ținute în canalul disecat ca într-un șanț natural crește ... Nu trebuie făcută nicio excizie a tendoanelor care ar putea fi deformate.
Operațiunea se încheie îndepărtarea manșetă hemostatică, amănunțită, injectând rana cu o soluție de penicilină și sutură. Se recomandă să coaseți separat fascia, fibrele și pielea; pentru ligaturi scufundate, utilizați material absorbant. În timpul suturii țesutului subcutanat și a pielii, trebuie avut grijă să nu se capteze ramura nervului radial în nod.
După operația plăgii suprapuse bandaj moale și nu se efectuează imobilizarea primului deget. Furnizarea în perioada postoperatorie cele mai timpurii mișcări posibile ale mâinii și ale degetului sunt prevenirea aderențelor. Experiența arată că deja 2-3 zile după operație, pacienții își mișcă liber degetele. Cusăturile sunt îndepărtate la 8-9 zile după operație și, dacă nu există supurație, pacientul este externat să lucreze timp de 12-14 zile, dar, de regulă, nu pentru permanent, ci pentru greutate redusă (conform stării de sănătate a muncii) certificat pentru 1-2 săptămâni).
Expedient conduce câteva materiale despre rezultate tratament chirurgical... Lapidus și Fenton oferă următoarele date despre rezultatele operației la 159 de pacienți: rezultat excelent ( recuperare totală) - 69%, rezultat bun (ușoară durere) - 12,5%, rezultat satisfăcător (cicatrice dureroasă) - 9%, rezultat slab (efecte reziduale pronunțate) - 9,5%.
Din 38 operate 31 dintre pacienții noștri s-au întors la munca lor la 4-7 săptămâni după operație, 4 au trecut temporar la un alt loc de muncă și 3 din cauza durerii persistente în cicatrice și a limitării funcției primului deget au fost transferați la dizabilitate.

Un exemplu de tratament chirurgical de succes după un tratament conservator lung și ineficient este următoarea observație.
V., 35 de ani... A lucrat ca răzuitor de tare de 2 ani, înainte a lucrat ca pompier timp de 5 ani. El face 150-170 de cutii pe schimb. Pentru a bate o cutie împreună, este nevoie de cel puțin 30 de cuie, iar pentru a introduce un cui este nevoie de cel puțin 2 lovituri cu un ciocan, iar cu o lovitură scurtă unghia este fixată, iar cu a doua, o lovitură puternică este condusă chiar în cap. În procesul de lucru, cutia trebuie să întoarcă mai multe caneluri. Uneori, unghia se îndoaie și togra este scos cu cleștele, uneori este necesară o lovitură suplimentară. Astfel, o lovitură de ciocan trebuie făcută aproximativ 10.000, adică o medie de 25 pe minut.
La 15 luni de la începerea lucrului cu răzuitorul, pacientul a simțit durere în zona procesului stiloid al razei drepte, a devenit dificil să țineți ciocanul în mână și să-l legați. La 2 luni de la debutul bolii, a început tratamentul (imobilizarea, terapia cu parafină, blocarea poocainei, iontoforeza cu novocaină), în timp ce se afla în concediu medical; după 2 luni de tratament cu concediere de la serviciu, a primit un buletin comercial timp de 2 luni, continuând tratamentul. Tratamentul continuu de patru luni nu a arătat o îmbunătățire vizibilă.
La șase luni de la debutul bolii, pacientul a suferit Operațiune disecând ligamentul dorsal al încheieturii mâinii și, la o lună după operație, s-a întors la munca răzuitorului, lucru pe care l-a făcut până astăzi, fără să se plângă de durere și limitarea mișcărilor mâinilor și a degetelor.
În cazul dat recuperarea a venit ca urmare a unei operații care ar fi trebuit efectuată mult mai devreme.
Nu poți îndoială cu cât pacienții cu stiloidită vor fi operați mai devreme și cu cât este mai perfectă tehnica operației, cu atât rezultatele vor fi mai bune și cu atât mai puțini pacienți sunt obligați să intre în dizabilitate după un tratament lung și nereușit.