Ecologia consumului. Sănătate: articulația genunchiului permite nu numai flexia și extensia piciorului inferior, ci are și abilități precum rotația, adică răsucirea
Articulația genunchiului permite nu numai să îndoiți și să îndoiți piciorul inferior, ci are și abilități precum rotația, adică răsucirea.
Articulația genunchiului este formată din trei oase:
- tibial,
- femural,
- tipsie.
Zonele fiecărui os care alcătuiesc această articulație sunt acoperite cu cartilaj, care protejează suprafața oaselor în timpul mișcării. Cartilajul articular nu conține terminații nervoase și vase de sânge și primește nutriție din lichidul conținut în articulație - lichid sinovial.
Principalele structuri care stabilizează articulația genunchiului sunt:
- ligamente colaterale externe și interne,
- ligamentele încrucișate anterioare și posterioare.
Fiecare dintre ligamente are un curs multidirecțional de fibre și îndeplinește o funcție complexă la diferite unghiuri de flexie în articulația genunchiului, atunci când diferite fascicule ale aceluiași ligament întăresc articulația genunchiului.
În articulația genunchiului, este posibilă flexia și extensia, iar atunci când articulația genunchiului este îndoită la un unghi de 90 de grade, rotația piciorului inferior și a piciorului este posibilă, de asemenea, spre interior și spre exterior (datorită în principal meniscurilor mobile).
Cu articulația genunchiului complet extinsă (piciorul drept), articulația genunchiului este cât mai fixă posibil.
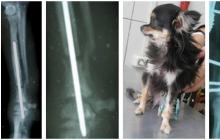
Astfel, articulația genunchiului este destul de complexă și în caz de vătămare articulatia genunchiului este necesar inspecţie membrele inferioare traumatolog ortoped pentru a identifica semne clinice deteriorarea structurilor intraarticulare, ulterior - pentru a clarifica diagnosticul poate ajuta Razele X ale articulației genunchiului, imagistica prin rezonanță magnetică sau tomografia computerizată.
Datorită influenței factorilor externi (frecare, presiune), precum și cu vătămarea directă a articulației, se poate produce ruptura parțială sau completă a ligamentelor. Deteriorarea fibrelor individuale de colagen ale ligamentului este de obicei reversibilă: având o capacitate mare de regenerare, ligamentele se pot regenera singure. Un semn comun al unei rupturi de orice fel de ligament– umflarea, umflarea în zona genunchiului, adesea - o creștere semnificativă a volumului său. De regulă, umflarea crește și devine mai mare ca mărime la 2-3 ore după leziune.
Alătură-te la noi la
Genunchiul este unul dintre principalele organe implicate în mișcare și suportă cel mai mare stres din corp, astfel încât leziunile la genunchi sunt frecvente. În cursul activităților zilnice, aceasta este una dintre cele mai frecvente leziuni domestice.
Tipuri de leziuni și simptomele acestora
Leziunile la genunchi pot fi împărțite în grupuri:
- Contuzia este o leziune închisă în care este predominant rănită țesut moale.
- Deteriorarea articulației genunchiului și a aparatului ligamentar - include o ruptură completă a ligamentelor, a rupturilor și a entorsei.
- Fracturi intraarticulare - cu această leziune, se rupe o bucată de os, care se află în cavitatea pungii articulare. Acestea sunt împărțite în mărunțite, cu încălcarea contactului congruenței suprafețelor anatomice sau cu conservarea acesteia.
- Fracturi periosutale - rupturi osoase în zona articulației, dar în afara acesteia.
- Luxațiile sunt un grup de leziuni cu o discrepanță a suprafețelor articulare, adesea însoțite de o încălcare a sacului sinovial.
- Luxațiile de fractură sunt leziuni asociate de complexitate diferită.
- Leziuni de menisc - există fisuri, lacrimi de menisc de severitate variabilă, una dintre cele mai formidabile leziuni, în care intervenția chirurgicală este cel mai adesea necesară.
Lezarea genunchiului este însoțită de următoarele simptome, fiecare tip de leziune are propriile sale caracteristici:
- Dureri articulare.
- Umflarea articulațiilor, adesea cu vânătăi.
- Limitarea mobilității în articulație, direct dependentă de complexitatea leziunii. O excepție constă în faptul că mobilitatea patologică va fi observată.
- Hemartroza se dezvoltă - sângele se acumulează în punga articulară și articulară, există o senzație de plenitudine în zona genunchiului.
- În cazul fracturilor, se observă adesea deplasarea: abaterea membrului, schimbarea lungimii acestuia, încălcarea conturului articulației. Conturul articulației este deosebit de puternic perturbat în luxații și fracturi-luxații.
- În leziunile severe, poate apărea amorțeala membrelor.
Despre anatomia și leziunile condilului.
Cauza rănirii poate fi o cădere la genunchi, o întoarcere bruscă, sarcină excesivă la ridicarea greutăților.
Important! Orice deteriorare a articulației genunchiului reduce semnificativ capacitatea de a lucra, iar recuperarea va dura o perioadă lungă de timp.
Primul ajutor

Dacă apar simptome ale unei leziuni la nivelul articulațiilor genunchiului, este necesar să se acționeze în conformitate cu următorul algoritm:
- Este necesar să așezați victima, oferind membrului rănit o poziție ridicată - scurgerea de sânge va reduce umflarea și va preveni umplerea cavității articulare cu sânge.
- Fixează membrul folosind orice mijloace disponibile, limitează activitatea motorie a victimei.
- Aplicați rece pe articulația rănită - un prosop umed sau pungă de gheață. Acest lucru va restrânge vasele de sânge și va limita zona vânătăilor.
- Pentru dureri severe, luați un calmant.
- În cazul fracturilor, sângele este turnat în articulație - dacă apar simptome de pierdere a sângelui, este necesar să oferi victimei o mulțime de ceai dulce sau cafea să bea.
După prima primul ajutor trebuie să apelați o ambulanță sau să mergeți singur la cel mai apropiat departament de traumatologie.
Important! Alcoolul este interzis - vasodilatația va contribui la pierderea mai multor sânge.
La un medic
Tratamentul este prescris de un traumatolog pe baza diagnosticului efectuat:
- Articulația deteriorată este examinată, se face o comparație cu un membru sănătos în raport cu deplasarea și perturbarea formei articulației.
- Pentru diagnostic, pentru o imagine mai precisă, uneori poate fi necesară o examinare cu ultrasunete și tomografie computerizată.
- Dacă este necesar, un chirurg este implicat în examinare.
Pe baza examinării, medicul prescrie măsuri de tratament, dacă este necesar, determină metodologia și gradul intervenție chirurgicală.

Leziunile genunchiului necesită tratament imediat . Modul va fi atribuit în funcție de complexitatea daunelor primite. În cazurile severe, tratamentul se efectuează într-un spital. În caz de vătămare sau entorse, tratamentul la domiciliu este posibil, sub supravegherea unui traumatolog sau ortoped local. Medicul poate prescrie:
- Pentru fracturi, tencuiala se aplică pe o perioadă de trei săptămâni.
- Când sângele se acumulează în cavitatea articulară, acesta este pompat cu o seringă prin introducerea unui ac în spațiul articulațiilor. Articulația este apoi spălată cu soluție salină.
- Pentru leziunile complexe, însoțite de ruptura de meniscuri sau fracturi splinter, se efectuează o intervenție chirurgicală pentru a compila fragmentele, precum și artroplastia.
- În caz de entorse și entorse, se aplică bandaje, atele sau bandaje strânse pentru fixarea membrului.
Pentru prevenire, medicamentele sunt prescrise:
- condroprotectori;
- corticosteroizi;
- medicamente antiinflamatoare nesteroidiene.
Majoritatea medicamentelor sunt administrate sub formă de tablete, în caz de durere severă la genunchi și mobilitate afectată, poate fi necesar un curs de injecții intraarticulare.
În plus, se iau măsuri pentru reabilitare:
- masaj;
- fizioterapie;
- fizioterapie.
Când tratați leziunile la genunchi acasă, puteți aplica comprese, puteți folosi unguente pe bază de glucocorticoizi. Este necesar să se întoarcă treptat mobilitatea la picior: mers, înot, urcarea scărilor. În etapele ulterioare ale reabilitării, ciclismului ostentativ, mersului pe cursă.
Timpul de recuperare depinde de tipul de rănire:
- cu vânătăi și entorse, puteți reveni la un stil de viață activ în 2-3 săptămâni;
- în caz de pauze, fracturi, recuperarea durează de la o lună la două;
- pentru leziunile meniscului sau sacul bursal, tratamentul poate dura mai mult de patru luni.
În timpul tratamentului unei leziuni la genunchi, este necesar să se evite băile fierbinți: aceasta favorizează umflarea și va face dificilă recâștigarea mobilității. Pentru vânătăi, se recomandă expunerea la căldură uscată pentru a restabili aportul de sânge.
Important! Este interzis perioadă lungă de timp menținerea membrului staționar - acest lucru va duce la atrofia musculară și la încetinirea recuperării.
Posibile complicații

Cea mai frecventă complicație cu un tratament necorespunzător sau insuficient este dezvoltarea artrozei sau artritei cu pierderea mobilității și a durerii care nu dispare mult timp.
Când ligamentele sunt întinse și capsula articulară este deteriorată, pot apărea luxații obișnuite și cronice, deoarece ligamentele nu își îndeplinesc funcțiile.
Fisurile din menisc sunt deosebit de periculoase: leziunea va progresa, meniscul se poate rupe sau poate cădea din articulație. În acest caz, va trebui să recurgeți la proteze.
În caz de fracturi, trebuie să vă feriți de fuziunea necorespunzătoare: aceasta va duce la o încălcare a mersului, datorită diferenței de lungime a picioarelor, sarcina va fi distribuită incorect, de aici probleme cu articulațiile șoldului, precum și curbura ale coloanei vertebrale, sunt posibile.
Protejați-vă cu atenție articulațiile: iarna, pentru a evita căderile, purtați pantofi antiderapanti, nu ridicați greutăți excesive, purtați genunchiuri sau bandaje elastice atunci când faceți sport. Trebuie să aveți grijă în viața de zi cu zi, pentru a evita rănirea și, în special, pentru a monitoriza cu atenție copiii.
Constă din tibie, peroneu, femur și rotulă. Suprafețele articulare ale elementelor enumerate sunt acoperite cu țesut cartilajar, fixat de tendoane musculare, ligamente încrucișate intraarticulare și laterale. Mobilitatea articulațiilor este asigurată de lichidul sinovial, menisci și bursa articulară. Genunchiul este supus unor sarcini grele, îndeplinește funcții importante pentru corp. Prin urmare, vătămarea genunchiului este o leziune comună a aparatului osteoarticular.
Vătămarea genunchiului poate fi rezultatul unei vânătăi, impactului, răsucirii sau îndoirii ascuțite în zona articulației. Cel mai adesea, astfel de leziuni sunt primite de persoanele în vârstă, copii, sportivi, iar persoanele implicate în muncă fizică grea sunt, de asemenea, vulnerabile. Cea mai mare probabilitate de rănire se observă la pacienții care suferă de artroză, osteoporoză, artrită și alte boli articulare.
Leziunile minore includ contuzia sau contuzia zonei genunchiului. Rotula este mai susceptibilă la luxații. Vătămările periculoase includ încălcarea integrității, întinderea etc. Fisurile și fracturile intraarticulare sunt mai puțin frecvente. Astfel de leziuni sunt însoțite de obicei de ruperea vaselor de sânge, a țesutului muscular, deteriorarea trunchiurilor nervoase și distrugerea cartilajului.
Genunchi julit
 O persoană de orice categorie de vârstă și profesie poate suferi o astfel de leziune a extremităților inferioare. Contuzia exterioară poate fi ușoară, cu toate acestea, în cavitatea intra-articulară, trauma poate provoca modificări patologice. Prin urmare, o vânătăi nu poate fi considerată complet inofensivă și nu merită atenție.
O persoană de orice categorie de vârstă și profesie poate suferi o astfel de leziune a extremităților inferioare. Contuzia exterioară poate fi ușoară, cu toate acestea, în cavitatea intra-articulară, trauma poate provoca modificări patologice. Prin urmare, o vânătăi nu poate fi considerată complet inofensivă și nu merită atenție.
Cauze
Puteți obține o vânătaie în zona genunchiului atunci când cădeți sau când ați lovit membrul inferior. Această zonă este foarte vulnerabilă în caz de pierdere a echilibrului. Copiii suferă adesea o astfel de accidentare în timpul jocurilor în aer liber. Sportivii, în special sportivii și fotbaliștii, suferă de acest tip de accidentare cel puțin la fel de des.
Simptome
Principalul simptom este un sindrom de durere ascuțită care apare imediat după rănire. În plus, umflarea genunchiului crește rapid. Pielea peste genunchiul rănit devine roșu și devine fierbinte la atingere. Există o limitare a mobilității la nivelul membrului inferior afectat.
Diagnostic
O contuzie poate fi diagnosticată prin compararea unui genunchi rănit cu un membru sănătos. În plus, articulația afectată va avea contururi netezite datorită dezvoltării hemartrozei. Mobilitatea genunchiului este examinată cu pacientul în poziție orizontală. În cazul prezenței sângelui în cavitatea intraarticulară, mișcările sunt împiedicate, volumul lor este limitat. În plus, medicul verifică dacă pacientul poate menține membrul inferior drept. Este adesea dificil pentru persoana afectată să efectueze acest test.
Tratament
Tratamentul acestui tip de leziune include următoarele măsuri:
- Anestezie. Acest lucru poate fi realizat prin administrarea de medicamente antiinflamatoare nesteroidiene sau analgezice.
- Aplicarea frigului în zona afectată. Acest lucru duce la scăderea umflăturii și a durerii.
- Bandaj. Este o măsură obligatorie pentru un genunchi învinețit. Bandajul de presiune ajută la reducerea hemoragiei și umflăturii. După aplicarea acestuia, pacientul trebuie să respecte starea de pat. În acest caz, membrul inferior afectat trebuie ridicat.
- Străpungere. Se efectuează dacă există o cantitate mare de sânge în cavitatea articulară sau în țesuturile periarticulare moi. Această procedură reduce umflarea și durerea.
- Tratament local - unguente, creme și geluri care ajută la ameliorarea inflamației, ameliorează durerea.
- Fizioterapie. Pentru a vindeca patologia în cauză, terapia de UHF și curenții diadinamici sunt adesea prescrise.
Nu puteți trata singuri o leziune la genunchi. Pentru a evita complicațiile, trebuie să consultați un specialist.
Afectarea ligamentului
 Această patologie este observată în rândul tinerilor și al persoanelor care duc un stil de viață activ. Ligamentele încrucișate și laterale ale genunchiului pot fi deteriorate. Există fie o încălcare a integrității fibrelor, fie separarea lor de locul de atașare. Deteriorarea unui ligament specific se manifestă prin simptome specifice.
Această patologie este observată în rândul tinerilor și al persoanelor care duc un stil de viață activ. Ligamentele încrucișate și laterale ale genunchiului pot fi deteriorate. Există fie o încălcare a integrității fibrelor, fie separarea lor de locul de atașare. Deteriorarea unui ligament specific se manifestă prin simptome specifice.
Cauze
Integritatea ligamentelor poate fi compromisă prin extinderea excesivă și răsucirea membrului inferior. Adesea, astfel de leziuni sunt suferite de sportivi în timpul competiției. Cu toate acestea, o persoană poate afecta și ligamentele în viața de zi cu zi.
- Ligamentele încrucișate sunt rănite dacă piciorul inferior este expus la flexie.
- Ligamentul încrucișat anterior este rănit împreună cu alte ligamente, meniscul. În plus, capsula articulației genunchiului este adesea ruptă.
- Încălcarea integrității părților posterioare ale ligamentului încrucișat apare atunci când piciorul este lovit cu un membru îndoit, dar este adesea observat într-o stare de extensie a genunchiului.
- Ligamentele laterale sunt afectate atunci când piciorul este răsucit. Acest tip de daune poate fi cauzat de poticnire în timpul mersului cu tocuri înalte.
Simptome
Dacă toate ligamentele sunt deteriorate, apar următoarele simptome:
- Există un sindrom de durere pronunțat.
- Edemul se formează în zona genunchiului.
- Se remarcă mobilitatea patologică a rotulei.
- Hematomul crește în zona țesuturilor periarticulare moi.
- Funcția de sprijin a membrului este pierdută.
- Se aude un zgomot, un clic în momentul rănirii.
- Mișcările din această zonă sunt foarte limitate.
Cu cât este mai semnificativ gradul de deteriorare a ligamentelor, cu atât semnele enumerate sunt mai pronunțate.
Dacă integritatea ligamentelor este complet încălcată, apare mobilitatea patologică a articulațiilor.
Pe lângă simptomele generale, există semne caracteristice unui anumit tip de ligament:
- Încălcarea integrității ligamentului lateral lateral duce la apariția durerii, agravată prin rotirea piciorului inferior spre interior. În plus, se vizualizează umflăturile. Cu o puncție a articulației, se obține un lichid sângeros. Cel mai adesea, această pagubă este completă.
- Dacă ligamentele laterale externe sunt rupte, atunci persoana vătămată suferă dureri intense, se dezvoltă umflături și piciorul deviază spre exterior.
- Atunci când ligamentele încrucișate sunt rănite, se relevă simptomul „sertarului” (mobilitate excesivă la nivelul genunchiului și al piciorului inferior).
Diagnostic
Vă va ajuta să diagnosticați. Indicațiile pentru aceasta sunt următoarele puncte patologice:
- Hemartroză severă (sânge în cavitatea articulară).
- Prezența unui revărsat de etiologie necunoscută în cavitatea articulației.
- Sindromul durerii severe.
- Se suspectează leziuni intraarticulare.
Procedura se efectuează sub anestezie. Un artroscop echipat cu o cameră video este introdus în cavitatea articulară. Imaginea este transferată pe monitor. Un specialist evaluează starea țesutului cartilajului, meniscurilor, rotulei, tibiei și femurului.
Tratament
După punerea diagnosticului, se desfășoară următoarele activități:
- Aplicarea de comprese reci pe leziune. Această manipulare se efectuează în primele două ore după rănire.
- Imobilizarea membrului inferior.
- Fixarea genunchiului cu bandaje sau atele. În aceste scopuri, puteți utiliza și un bandaj elastic.
- Analgezic. Acest lucru va ajuta medicamentele antiinflamatoare nesteroidiene și analgezicele.
- La câteva zile după rănire, se pot aplica unguente sau comprese de încălzire.
- Terapie de exerciții, masaj.
- Fizioterapie.
Dacă metodele enumerate nu au dat un efect pozitiv, există o mare probabilitate de rupere completă a ligamentelor. În acest caz, este necesar tratament chirurgical... Operația este ușoară și se efectuează prin efectuarea a două incizii mici folosind tehnici endoscopice. Ligamentele pot fi complet înlocuite cu o autogrefă din tendoanele pacientului.
Deteriorarea meniscului
 Meniscurile (interne și externe) sunt formațiuni cartilaginoase sub formă de semilune. Acestea îndeplinesc o funcție importantă, fiind un protector al țesutului cartilajului intraarticular și participând la asigurarea absorbției șocului.
Meniscurile (interne și externe) sunt formațiuni cartilaginoase sub formă de semilune. Acestea îndeplinesc o funcție importantă, fiind un protector al țesutului cartilajului intraarticular și participând la asigurarea absorbției șocului.
Meniscurile sunt elementele cele mai traumatice ale articulației genunchiului. Adesea, daunele lor sunt observate la schiori, patinatori artistici și jucători de fotbal.
Deteriorarea meniscurilor implică o încălcare a integrității ligamentelor, poate duce la fracturi ale structurilor intraarticulare.
Leziunile meniscului sunt împărțite în rupere, ciupire și rupere. În majoritatea cazurilor, sunt înregistrate ultimele două tipuri de daune.
Cauze
Cauza acestui tip de leziune poate fi răsucirea membrului inferior sau impactul mecanic direct asupra genunchiului cu orice obiect. Vătămarea este tipică pentru cei care se ghemuit mult timp, se ghemuit mult, sunt implicați activ în sport.
Pacienții care suferă de artrită, gută sau anomalii congenitale ale aparatului locomotor pot suferi cu ușurință astfel de leziuni. Adesea, meniscurile sunt deteriorate cu spasm sever al mușchilor suprafeței anterioare a coapsei, cu tensiune simultană a musculaturii iliopsoas și rectus.
Simptome
Manifestările de deteriorare a meniscului includ următoarele simptome:
- Durere ascuțită la exteriorul sau interiorul genunchiului, care crește brusc chiar și cu sarcini ușoare.
- Revărsat articular.
- Creșterea patologică a gamei de mișcare la genunchi.
- Dificultăți de urcare și coborâre a scărilor.
- Dând clic în zona articulației când se flexează.
- Creșterea locală a temperaturii.
- Modificări atrofice ale mușchilor atașați articulației.
Diagnostic
Diagnosticul se poate face pe baza reclamațiilor și a analizei circumstanțelor vătămării, conform examinării. În plus, următoarele metode de examinare vor ajuta la diagnostic:
- RMN - vă permite să diagnosticați cu exactitate ce s-a întâmplat exact - separare, ciupire, rupere.
- Artroscopia - vă permite să vizualizați elementele structurale ale genunchiului.
Dacă a trecut un timp considerabil de la momentul rănirii, un chist poate fi detectat în timpul examinării.
Tratament
Modul în care specialiștii vor trata o leziune la menisc depinde de tipul de leziune la menisc. Lacrimile și ciupirile pot fi corectate conservator. Separarea este tratată numai cu ajutorul intervenției chirurgicale.
Terapia pentru leziunile meniscului include următoarele tipuri de efecte: conservatoare și chirurgicale.
Dacă operația nu este necesară, recurgeți la tratament conservator... Include următoarele activități:
- Tratamentul medicamentos - AINS, medicamente vasculare, condroprotectori.
- Genunchiul este fixat de pacient, se aplică bandaje de răcire.
- Proceduri de fizioterapie.
Cu daune severe și ineficiența măsurilor conservatoare, se folosesc metode chirurgicale. În timpul acestei intervenții, se efectuează sutura, îndepărtarea sau rezecția meniscului.
Reabilitarea constă în restabilirea mișcărilor genunchiului rănit, normalizarea funcțiilor acestuia. În această perioadă, trebuie întărită musculatura și ligamentele, dezvoltarea articulației. Sunt prescrise exerciții de fizioterapie, cursuri de masaj, acupunctură. Durata perioadei de recuperare este de la o săptămână la trei luni.
Fracturi ale genunchiului
 Acest tip de accidentare este întotdeauna dificil. O fractură de genunchi poate fi parțială sau completă, în funcție de numărul de oase deteriorate care alcătuiesc articulația.
Acest tip de accidentare este întotdeauna dificil. O fractură de genunchi poate fi parțială sau completă, în funcție de numărul de oase deteriorate care alcătuiesc articulația.
O fractură a femurului și a tibiei este asociată cu o contracție musculară ascuțită. Consecința este deteriorarea condililor. Vătămarea rotulei este frecventă, adică o vătămare a caliciului articulației genunchiului.
Conform clasificării, se disting fracturile extraarticulare (leziuni osoase), intraarticulare (leziuni ale zonelor osoase situate în interiorul sacului sinovial al articulației).
Cauze
O fractură de genunchi este asociată cu un impact mecanic direct asupra acesteia sau cu o cădere cu un membru îndoit.
Rotula este rănită destul de des. Un impact direct nu îl poate deteriora. Cu toate acestea, leziunile pot fi obținute fără impact puternic cu tensiune excesivă, suprasolicitare a tendoanelor. Adesea, leziunile rotulei se termină prin ruperea completă.
Simptome
Manifestările frecvente includ următoarele simptome:
- Pierderea posibilității de flexie și extensie în zona articulară luată în considerare.
- La palpare și încercări de mișcare în leziune, se simte durere severă.
- Edemul regiunii periarticulare.
- Vânătăi în jurul genunchiului.
Diagnostic
În plus față de imaginea clinică caracteristică, radiografia și artroscopia vor ajuta la stabilirea diagnosticului corect.
Radiografia arată deplasarea fragmentelor osoase și a unei linii de fractură.
Cu artroscopia, puteți clarifica dacă există o fisură în țesutul cartilajului și, de asemenea, puteți examina în detaliu locul fracturii.
Tratament
Primul pas pentru a ajuta un pacient cu articulația genunchiului fracturat este imobilizarea membrului rănit. Pentru ameliorarea durerii, se folosesc analgezice. Mai mult, traumatologul compară fragmentele osoase și fixează membrul într-o anumită poziție.
Repoziționarea se poate face într-un mod deschis sau închis. Reducerea închisă implică potrivirea manuală a fragmentelor, intervenția chirurgicală - deschisă pe membru. Apoi piciorul afectat este aruncat.
Dacă cartilajul este deteriorat, se utilizează condroprotectori pentru a accelera regenerarea acestuia.
Deteriorarea condililor necesită administrarea de medicamente antiinflamatoare nesteroidiene intramuscular sau pe cale orală.
În timpul fazei de reabilitare, genunchiul afectat este refăcut cu ajutorul fizioterapiei, masajului și terapiei cu exerciții.
Concluzie
Leziunile la genunchi duc întotdeauna la întreruperea funcționării sale. Dacă nici măcar o simplă vânătăi nu este tratată la timp, pot apărea complicații grave, până la imobilitate prelungită la nivelul genunchiului.
Articolul va discuta leziunile traumatice ale articulației genunchiului, tipurile acestora, manifestari clinice care le însoțesc, opțiuni de tratament și reabilitare și, de asemenea, vorbesc despre mecanismele de rănire în zona genunchiului pentru a înțelege cum le puteți preveni.
Simptomele unei leziuni la genunchi sunt cunoscute de majoritatea oamenilor, deoarece leziunile la genunchi sunt una dintre cele mai frecvente plângeri atunci când se vizitează un traumatolog. Majoritatea sunt copii, iar rănile nu sunt grave.
Astfel de frecventa inalta trauma în această zonă se datorează în principal forței care acționează asupra genunchilor - greutate, frecare datorită mișcărilor constante, în special la persoanele implicate în sport, sau datorită efortului fizic excesiv, care nu este proporțional cu capacitățile sistemului musculo-scheletic, care de multe ori devine cauza acestor daune, cum ar fi leziunile sportive.
Luați în considerare diferitele tipuri ale acestora, pe baza localizării leziunii.
Clasificarea leziunilor la genunchi
- fracturi ale oaselor care formează genunchiul;
- leziuni ale aparatului ligamentos;
- deteriorarea meniscurilor articulației;
- întinderea sau sfâșierea mușchilor periarticulari.
Leziuni ligamentare la genunchi
Termenul "ligamentos" înseamnă leziuni în care integritatea ligamentelor este afectată și, în consecință, funcția lor. Datorită ligamentelor intra și extraarticulare se menține stabilitatea articulației genunchiului.

Daunele lor apar cel mai adesea în timpul sportului, dar adesea în accidente auto, când pot fi asociate cu fracturi și luxații ale articulației. Gravitatea leziunilor variază de la entorse simple la rupere completă. Instrucțiunile pentru exerciții fizice sunt o sursă de informații importante care vă pot ajuta să vă protejați de rănile nedorite.
Important! Se poate observa că leziunile la genunchi pot fi clasificate atât prin localizare, cât și prin afectarea unei funcții specifice, de exemplu, instabilitatea articulației anteroposterior.
Cele mai multe leziuni ale ligamentelor genunchiului apar în timpul flexiei inițiale a articulației, adică atunci când capsula și aparatul ligamentar nu sunt tensionate, dar relaxate, iar femurul se poate roti de-a lungul suprafeței tibiei. Forța traumatică poate fi directă, ca și cum ar mișca tibia înapoi sau combinată, ceea ce se întâmplă mult mai des atunci când articulația este afectată nu numai de o sarcină axială într-o direcție, ci și de rotație, care apare adesea atunci când se manevrează cu mingea în fotbal.
Cel mai frecvent traumatism implicat este porțiunea medială a genunchiului. De asemenea, este cunoscută triada O'Donoghue (în engleză, O'Donoghue), constând în afectarea ligamentelor colaterale anterioare încrucișate și mediale și. Acest tip de leziune închisă la genunchi poate apărea cu răsucirea combinată cu greutatea pe genunchi.
Deteriorarea structurilor anatomice situate pe partea laterală apare atunci când se aplică o forță pentru a muta tibia într-o poziție varus. Cu toate acestea, acest mecanism de rănire este rar.
Ruptura ligamentului încrucișat poate fi izolată sau combinată cu leziuni ale altor structuri ale articulației genunchiului. Leziunile ligamentului încrucișat solitar formează instabilitate articulară în plan sagital, ceea ce duce la capacitatea de a „mișca” tibia înainte sau înapoi față de condilii femurali.
O direcție oblică de instabilitate articulară în combinație cu incapacitatea de a efectua mișcări ale rotatorului apare atunci când leziunea de mai sus este combinată cu o leziune a ligamentului colateral sau a capsulei genunchiului.
Important! Leziunile ligamentului încrucișat necesită o atenție specială, deoarece tratamentul necorespunzător al acestora poate duce la formarea unor complicații precum instabilitatea articulației post-traumatice.
Tablou clinic
În plus față de anamneza colectată, care va include în mod necesar o mențiune a traumei, nu numai plângerile pacientului, ci și modul în care pacientul intră în cabinet joacă un rol important. În unele cazuri, doar prin poziția și mersul unei persoane, se poate presupune prezența uneia sau altei leziuni.
Un genunchi rănit este de obicei umflat și, spre deosebire de o ruptură de menisc, apare o creștere bruscă a edemului ca urmare a unei leziuni a aparatului ligamentar. Sindromul durerii nu permite, nu numai să efectueze mișcări standard, ci limitează și palparea articulației de către medic. Hipersensibilitatea se manifestă pe partea prejudiciului și este însoțită de durere chinuitoare.
Important! O atenție deosebită trebuie acordată examinării zonei articulare, deoarece în prezența zgârieturilor și abraziunilor, este posibil să se determine localizarea impactului factorului traumatic și să se asume tipul de leziune articulară închisă.
O consistență pastoasă la palparea articulației sugerează o ruptură a ligamentului, iar prezența fluctuației sugerează o revărsare sinovială în articulație din cauza deteriorării meniscului. Este esențial în diagnosticarea leziunii ligamentare să se determine natura acesteia, și anume ruptura completă sau parțială, deoarece de aceasta depind și alte tactici de tratament.
Lacrimile incomplete ale aparatului ligamentar nu permit mișcări patologice, cu toate acestea, o încercare de a face orice mișcare provoacă dureri ascuțite. Dimpotrivă, ruptura completă este însoțită de apariția unor mișcări anormale în articulație, care, în unele cazuri, pot fi nedureroase.
Semne determinate de un ortoped pentru suspectarea leziunilor ligamentare:
- Stabilitate anteroposterior. Acesta este primul simptom pe care medicul îl va verifica pentru a exclude sau, dimpotrivă, pentru a confirma diagnosticul de ruptură a ligamentului. Pentru a face acest lucru, genunchii sunt așezați la un unghi de 90 °, iar picioarele se sprijină pe canapea. În acest caz, picioarele ar trebui să fie amplasate strict paralel între ele. Se face o examinare a prezenței căderii părții proximale a tibiei înapoi. Acest semn este destul de fiabil și, cu ajutorul său, se poate presupune că ligamentul încrucișat posterior este deteriorat.
- Simptomul sertarului... Prezența deplasării anteroposterior a piciorului inferior însoțește adesea ruperea ligamentelor încrucișate, cu toate acestea, absența acestui simptom nu exclude în niciun fel diagnosticul de mai sus.
- Testul Lachman... În poziția pacientului pe spate și relaxare maximă a mușchilor coapsei, piciorul se îndoaie la genunchi la 15-20 ° și medicul încearcă să deplaseze piciorul inferior față de coapsă. Alunecarea anteroposterioră este un semn fiabil al rupturii ligamentului încrucișat anterior.
- Stabilitatea la rotație a articulației. Evaluarea acestui simptom este atât de dureroasă în leziunile acute, încât deseori necesită sprijin anestezic.
Dislocări
Aparatul ligamentos al genunchiului îl stabilizează atât de puternic, încât dislocarea acestei articulații este posibilă numai atunci când sunt aplicate forțe excesive în această zonă, de exemplu, într-un accident de mașină.

Clinica ar trebui să fie atentă modificări externe genunchi, și anume, umflarea sa semnificativă și creșterea în dimensiune, care se datorează ruperii capsulei articulare și sângerării în cavitatea articulară. Dacă apare reducerea spontană a luxației, acesta poate fi singurul său simptom.
Important! Este imperativ dacă suspectați un genunchi dislocat, este necesar să verificați pulsația din arterele piciorului, deoarece absența acestuia poate apărea din cauza obstrucției sau ruperii arterei poplitee.
De obicei, deformarea genunchiului este atât de pronunțată încât diagnosticul este simplu. Pentru diagnostic diferentiat iar o radiografie este luată pentru a determina prezența posibilelor fracturi.
În mod obligatoriu, pe lângă verificarea pulsației arteriale pe picioare, pacientul este examinat periodic, deoarece există riscul de a dezvolta sindromul compartimentului, precum și un examen neurologic. Acesta din urmă este necesar deoarece la 20% dintre pacienții cu genunchi dislocat, sensibilitatea este afectată în zona inervată de nervul peroneal. De asemenea, ortopedul vă va spune cum să restabiliți articulația după rănire.
Traumatism extern la genunchi
Tipurile de leziuni nu se termină cu deteriorarea structurilor intraarticulare. Leziunile extraarticulare ale genunchiului includ traume la nivelul aparatului extern, format din mușchi și tendoanele acestora. provoacă diferite niveluri de traume în aparatul extern.

- tendonul cvadricepsului;
- locul de atașare a acestui tendon la polul superior al rotulei;
- rotula în sine;
- ligament rotulian;
- locul atașamentului său la tuberozitatea tibiei.
În majoritatea cazurilor, acest tip de leziune la genunchi apare atunci când este brusc flectat pasiv în timp ce cvadricepsul femural este contractat. De obicei, pacientul raportează că se poticnește pe o scară sau în timp ce aleargă.
Ruptura tendonului cvadriceps
Cel mai tipic pacient pentru o astfel de leziune este un bărbat în vârstă cu antecedente de boli reumatologice sau aport pe termen lung medicamente steroizi sistemice.
Se atrage atenția asupra abraziunilor și durerii locale din zona de deasupra rotulei. În același loc, la palpare, se determină o retragere datorită detașării tendonului.
Pacientul nu poate îndrepta genunchiul cu o pauză completă sau face această mișcare incomplet și cu mare dificultate cu o ruptură parțială. Mai multe detalii despre clinica de traume sunt descrise în videoclipul din acest articol.
Ruptura ligamentului rotulian
Acest tip de leziune este destul de rar și apare în special la sportivii profesioniști. De obicei, anamneza este agravată de inflamația anterioară a ligamentului sau de efectuarea oricăror proceduri asupra acestuia.
Atenţie! Prețul sporturilor profesionale constă în leziuni grave ale aparatului locomotor.

Pacientul poate raporta durere bruscă care apare la momentul extinderii articulației și este localizată sub locul rotulei, unde abraziuni și umflături locale au apărut rapid după durere.
Tratamentul leziunilor genunchiului
Tratamentul leziunilor la genunchi variază în funcție de diagnostic. O mare importanță în terapie este istoricul pacientului - indiferent dacă este împovărat cu alte patologii ale sistemului musculo-scheletic, precum și în cazul rupturilor ligamentare - utilitatea rupturii.
Nu toate tipurile de leziuni necesită intervenție chirurgicală, deoarece aceasta din urmă nu numai că prezintă anumite riscuri, dar în unele cazuri înrăutățește evoluția patologiei, mai ales dacă aceasta din urmă a fost efectuată inutil. În cazul rupturilor incomplete ale ligamentelor intraarticulare, nu sunt necesare operații, cu toate acestea, repausul strict la pat nu este prescris, deoarece acest lucru contribuie la formarea aderențelor în zona leziunii și la necesitatea restabilirii articulației genunchiului după vătămarea și formarea aderențelor în cavitatea sa.
Pentru a preveni complicațiile, medicul prescrie un curs de fizioterapie, care include gimnastica fără eșec, care promovează fuziunea ligamentelor și previne fibroza locului de rupere.
În plus, se poate prescrie purtarea bandajelor sau ortezelor speciale pentru a descărca membrul rănit și a reduce presiunea asupra ligamentului rănit. Reabilitarea după o leziune a ligamentului durează aproximativ 6-8 săptămâni și necesită îndrumare atentă de la un medic.
La rândul său, intervenția chirurgicală este prescrisă pentru tipurile combinate de leziuni, de exemplu, cu o ruptură completă a ligamentelor încrucișate anterioare și colaterale. De asemenea, atunci când tendonul mușchiului cvadriceps și ligamentul rotulian sunt complet rupte.

Leziunea meniscului, precum și un tip de leziune la genunchi, necesită adesea o intervenție chirurgicală, și anume artroscopia articulației. Artropatia posttraumatică a genunchiului, ca una dintre complicațiile leziunilor genunchiului netratate sau tratate necorespunzător, necesită multă atenție din partea specialiștilor.
Atenţie! Când un genunchi este rănit, nu tratamentul în sine vine în prim plan, ci reabilitarea articulației, deoarece restaurarea funcțională de înaltă calitate este adesea tratamentul leziunilor articulare.
O vânătaie sau o fractură a rotulei (sau rotula) este destul de frecventă, deoarece nu există țesut moale pe această parte. Rolul principal al rotulei este îmbunătățirea funcției extensoare a mușchiului femural cvadriceps.
Mai des, persoanele active și mobile suferă de astfel de leziuni: copii, adolescenți, tineri care fac sport. Cu toate acestea, nimeni nu este imun la vânătaie sau la fractura rotulei. Mai ales probabilitatea unor astfel de daune crește în perioada de toamnă-iarnă (adică în condiții de îngheț). Conform statisticilor, printre leziunile extremităților, fracturile rotulei sunt detectate la 2% dintre pacienții traumatologi, iar vânătăile apar mult mai des.
Leziunile rotuliene sunt însoțite de diverse simptome neplăcuteși limitează semnificativ mobilitatea victimei. Au întotdeauna nevoie de tratament, deoarece în absența acestuia, o persoană riscă să se confrunte cu complicații și să piardă suficientă mobilitate a articulației genunchiului.
Cauze
Rotula este de obicei rănită dacă cade direct pe genunchi.În majoritatea cazurilor, mecanismul de rănire a rotulei este direct - deteriorarea apare din cauza căderii piciorului îndoit la genunchi și a acțiunii unei forțe excesive asupra rotulei. Uneori, leziunile pot fi cauzate de o lovitură a articulației genunchiului (de exemplu, în timpul antrenamentului sportiv, într-o luptă, un accident etc.).
Uneori, la copii sau adolescenți, o fractură rotuliană ruptă poate fi declanșată de contracția excesivă a mușchiului cvadriceps femoral. Leziunile sunt cauzate de un mecanism indirect de rănire. În plus, în literatura medicală există descrieri ale cazurilor în care o fractură rotuliană a fost provocată de o tensiune puternică și dirijată a tendoanelor în direcții diferite - sub influența forței excesive, caliciul rupt literalmente în părțile superioare și inferioare.
Oricine poate lovi un genunchi în orice moment. Astfel de leziuni pot fi ușoare, dar în unele cazuri pot duce la deformări semnificative ale cartilajului și fracturi. De aceea, leziunile la genunchi nu trebuie ignorate, iar victima trebuie examinată și tratată de un specialist. La domiciliu se poate trata doar o ușoară vânătăi, care nu este însoțită de dureri severe și apariția edemului sau hematomului semnificativ.
Simptome ale rotulei învinețite
Cu o rotula învinețită, victima are următoarele simptome:
- durere care apare imediat după lovitură;
- slăbirea senzațiilor de durere la câteva minute după leziune (cu o leziune ușoară, acestea dispar complet);
- umflarea și umflarea zonei de rănire (uneori cu vânătăi ușoare, astfel de manifestări sunt aproape imperceptibile);
- limitarea mișcărilor articulației genunchiului: incapacitatea de a îndoi și desface complet piciorul, durere la mers;
- hemoragie (apare atunci când vasele se rup): în primele zile, culoarea hematomului este roz strălucitor, cu o nuanță albăstruie, după câteva zile vânătăile devin maronii, apoi se îngălbenesc și se dizolvă.
În unele cazuri, vasele mari pot fi deteriorate de o lovitură puternică. Datorită ruperii lor, pacientul dezvoltă un hematom foarte mare, a cărui îndepărtare poate fi efectuată doar de către un medic.
Experții recomandă ca, în caz de vânătăi ale rotulei, să se prezinte la un medic atunci când durerea nu dispare pe tot parcursul zilei sau când apare o hemoragie semnificativă pe suprafața genunchiului. Această măsură se explică prin faptul că vânătăile rotulei sunt adesea însoțite de alte leziuni mai grave: ruptura ligamentului, afectarea meniscului, fracturi osoase.
Primul ajutor pentru vătămare
În caz de vânătăi la genunchi, victima trebuie să primească primul ajutor:
- Așezați-vă persoana rănită și opriți mișcarea în genunchi.
- Dacă există abraziuni sau zgârieturi, tratați suprafața acestora cu o soluție antiseptică.
- Aplicați gheață în zona de rănire pentru a elimina durerea, pentru a reduce hemoragia și pentru a preveni răspândirea edemului. Răceala trebuie îndepărtată de pe piele la fiecare 10 minute, deoarece expunerea prelungită la temperaturi scăzute poate provoca degerături.
- Dacă utilizarea frigului nu reduce durerea, atunci victima trebuie să ia un medicament anestezic (Nise, Diclofenac, Analgin, Ketorol). Cu dureri intense, se efectuează o injecție intramusculară de Ketonal sau Dexalgin.
- Pentru a restricționa mișcarea articulației genunchiului, se aplică pe genunchi un bandaj strâns din bandaj elastic. La aplicarea unui bandaj, trebuie avut în vedere faptul că bandajul nu trebuie să comprime puternic țesuturile moi și vasele de sânge, ci bandajul trebuie să fixeze bine genunchiul.
Dacă s-a format un hematom foarte mare pe genunchi sau durerea persistă la o zi după leziune, atunci victima ar trebui să consulte un medic pentru o examinare. Vizita la medic nu trebuie amânată, deoarece leziunea poate deveni ulterior mai complicată și va dura mai mult timp pentru tratament.
Simptome și tipuri de fractură rotuliană
Fracturile rotulei apar atunci când genunchiul este lovit puternic. Experții identifică 7 tipuri de leziuni ale genunchiului:
- orizontală fără deplasare - cupa se rupe de-a lungul axei orizontale în două părți;
- orizontală cu deplasare - leziunea are loc în același mod ca și cea precedentă, dar fragmentele de calice sunt deplasate lateral;
- vertical - cupa se rupe de-a lungul axei verticale în două părți;
- multi-splintered fără deplasare - corpul rotulei este rupt în mai multe părți, dar acestea nu sunt deplasate în lateral;
- multi-splintered cu un offset - corpul calicului este rupt în mai multe părți și sunt deplasate în lateral;
- separarea marginii inferioare - corpul rotulei rămâne intact, dar aproximativ 1/8 din acesta rupe osul;
- ostecondral - leziunea este însoțită de o așchiere a unei bucăți a suprafeței articulare.
Fracturile orizontale ale rotulei sunt mai frecvente.
Cu o fractură, victima are o foarte durere puternicăîn zona genunchiului și pentru a-l ușura, încearcă să-și așeze piciorul, astfel încât senzațiile să devină puțin mai slabe. Uneori, durerea se răspândește deasupra sau sub articulația genunchiului. Încercările de atingere a genunchiului determină o creștere semnificativă a durerii și, din această cauză, este imposibil să simțiți rotula.
În unele cazuri, durerea leziunii este atât de severă încât victima se dezvoltă. Această afecțiune se manifestă printr-un atac de greață și dorința de a vărsa. În unele cazuri, pacientul își pierde cunoștința.
În plus față de durere, o fractură a rotulei este însoțită de următoarele simptome:
- incapacitatea de a ridica un picior;
- edem sever în zona leziunii (cu ruptura arterelor, umflarea crește rapid);
- semne (acumulare de sânge în articulație): senzație de plenitudine la genunchi și chiar mai multă restricție a mișcării;
- hematom în zona leziunii;
- scufundarea țesuturilor moi între fragmentele rotulei (cu fracturi cu deplasarea fragmentelor osoase);
- crepitus când se încearcă mișcarea articulației;
- schimbarea aspect rotula.
Toate manifestările de mai sus pot indica nu numai o fractură a rotulei, ci și deteriorarea condilului genunchiului. Pentru a vă asigura că integritatea rotulei este compromisă, trebuie efectuat un test de călcâie lipicios:
- Persoana rănită este plasată pe o suprafață moale și i se cere să încerce să ridice piciorul.
- Dacă nu poate efectua o astfel de acțiune, atunci aceasta indică o fractură a rotulei.
Primul ajutor pentru fractură
 Folosiți un pachet de gheață pentru a reduce durerea și umflarea genunchiului rănit. Gheața trebuie îndepărtată din picior la fiecare 10 minute pentru a preveni degerarea.
Folosiți un pachet de gheață pentru a reduce durerea și umflarea genunchiului rănit. Gheața trebuie îndepărtată din picior la fiecare 10 minute pentru a preveni degerarea. Pentru a preveni complicațiile cu o fractură a rotulei, o persoană rănită trebuie să primească primul ajutor:
- Calmează-l pe victimă, dă-i o băutură de apă, explică starea lui și roagă-l să nu intre în panică și să nu facă mișcări inutile. Ajută-l să ajungă într-o poziție în care durerile la genunchi sunt cel mai puțin pronunțate.
- Chemați o salvare.
- Oferiți pacientului un analgezic non-narcotic: Analgin, Ketorol, Dexalgin. Sau efectuați o injecție intramusculară a acelorași medicamente.
- În prezența răni deschise tratați suprafața acestora cu o soluție antiseptică.
- Imobilizați un membru cu o atelă.
- Aplicați gheața înfășurată într-un prosop pe genunchi. La fiecare 10 minute, frigul trebuie îndepărtat de la picior pentru a preveni degerarea. O astfel de măsură va reduce ușor durerea și va opri răspândirea hematomului și edemului.
- Duceți victima la spital, încercând să țineți piciorul rănit nemișcat.
Posibile complicații
Leziunile rotuliene cauzează rareori complicații. Fracturile rotulei răspund bine la tratament și rareori au sechele. Cu toate acestea, cu o vizită prematură la un medic și absența unui tratament adecvat, astfel de leziuni pot provoca complicații:
- dureri periodice temporare de genunchi;
- slăbiciune musculară datorată imobilității prelungite a genunchiului;
- artrită.
Diagnostic
Pentru a detecta fracturi și vânătăi ale rotulei, raze X sunt efectuate în mai multe proiecții. De obicei, astfel de măsuri sunt suficiente pentru a determina natura vătămării.
În cazuri dificile, pacienților cu o fractură a rotulei li se pot prescrie alte tipuri de cercetare:
Tratamentul rotulei învinețite
Tratamentul pentru vânătăile rotulei se efectuează folosind măsuri conservatoare. La durere prelungită pacientul este sfătuit să ia oa doua doză, care are efect analgezic. Un bandaj elastic strâns este aplicat pe articulația genunchiului. La domiciliu, victima ar trebui să încerce să mențină piciorul ridicat mai des - acest lucru va ajuta la reducerea umflăturii și la ameliorarea durerii.
Dacă după o zi durerea nu devine mai slabă și umflarea nu dispare, atunci persoana rănită ar trebui să viziteze un medic. În astfel de cazuri, o vânătăie poate fi însoțită de o ruptură a capsulei articulare și de deteriorarea vaselor mari care provoacă dezvoltarea hemartrozei.
În cazul unui accident complicat, victima este efectuată pentru a elimina sângele acumulat în el. După procedură, pe genunchi se aplică un bandaj imobilizant, care trebuie purtat timp de 3 săptămâni. În plus, se prescrie aportul de condroprotectori (Fermatron, Colagen-ultra etc.) și aplicarea de unguente antiinflamatorii (Lyoton, Heparin unguent, gel Troxevasin etc.). După 7 zile, tratamentul poate fi suplimentat cu fizioterapie: electroforeză, masaj, UHF, terapie cu curent dinamic. Ceva mai târziu, medicul recomandă exerciții pentru restabilirea funcției articulare.
Durata vindecării unei vânătăi depinde de puterea acesteia și de prezența complicațiilor. De obicei, articulația genunchiului după o leziune rotuliană se restabilește după o lună. După aceea, victima este sfătuită să salveze membrul rănit, să poarte un genunchi și să mărească treptat sarcina pe picior. Recuperarea completă după rănire are loc în aproximativ un an.
Tratamentul fracturii rotulei
Strategia de tratament pentru fractura rotulei este determinată de stabilitatea acesteia. Fracturile stabile sunt acele leziuni în care nu există tendința de deplasare a fragmentelor (de exemplu, fracturi verticale). Leziunile instabile sunt acele fracturi ale rotulei care sunt deja însoțite de deplasare sau un astfel de fenomen poate apărea în viitor. Natura fracturii rotuliene este determinată de medic în fiecare caz clinic în funcție de datele imaginilor cu raze X.
În cazul unei fracturi stabile, măsurile conservatoare pot fi suficiente pentru a repara daunele. În funcție de cazul clinic, articulația genunchiului este imobilizată într-o poziție ușor îndoită sau dreaptă, cu gips sau orteză. Durata imobilizării pentru astfel de fracturi este de 1 până la 2 luni. În acest timp, se efectuează controlul cu raze X al daunelor și astfel se determină data îndepărtării ortezei sau a gipsului. După aceea, pacientului i se recomandă un curs de reabilitare.
Dacă, cu o fractură a rotulei, fragmentul osos este deplasat chiar și cu 3 mm, atunci o astfel de manifestare a leziunii este o indicație pentru tratament chirurgical... Doar această metodă permite reunirea fragmentelor și realizarea fuziunii lor. În caz contrar, nu vor putea crește împreună singuri și, în viitor, victima din cauza artrozei severe dezvoltate nu va putea îndoi și dezlega genunchiul.
În timpul intervenției chirurgicale, medicul realizează comparația maximă a fragmentelor osoase, le fixează cu dispozitive metalice speciale (sârmă, șuruburi sau Weber) și formează suprafața articulară. În caz de fracturi orizontale sau fracturi mărunțite, fragmentele osoase sunt fixate cu fire și fir medical. În alte cazuri clinice, se folosesc șuruburi. În cazul unei fracturi a părții inferioare a rotulei, fragmentul osos este îndepărtat și ligamentele sunt suturate.
După finalizarea operației, se aplică o orteză sau o tencuială pe articulația genunchiului. În prima zi după intervenție, membrul ar trebui să fie într-o poziție ridicată pentru a preveni creșterea edemului. În perioada postoperatorie, sunt efectuate mai multe radiografii pentru a controla calitatea tratamentului.
În plus, după operație, pacientul este recomandat să efectueze exerciții terapeutice pentru a reduce riscul de tromboză. Volumul acestor sarcini este determinat de medic. Exercițiile se pot efectua numai în absența durere, iar apariția oricărui disconfort ar trebui să devină motivul încetării terapiei de efort.
În unele cazuri, în perioada postoperatorie este necesar să se efectueze o puncție a articulației genunchiului pentru a îndepărta sângele acumulat în ea.
Reabilitare după o fractură rotuliană
 Terapia cu exerciții fizice va ajuta la restabilirea funcțiilor rotulei rănite.
Terapia cu exerciții fizice va ajuta la restabilirea funcțiilor rotulei rănite. După aplicarea unei orteze sau a unui gips, pacientului i se permite să folosească cârje. În această etapă, se recomandă efectuarea mișcărilor cu degetele de la picioare, care elimină congestia și mențin tonusul muscular. După aproximativ 3 zile, mișcările sunt completate de exerciții de gimnastică de remediere, care refac toți mușchii piciorului rănit. Aceste activități sunt completate de masaje.
În prima etapă a reabilitării, se desfășoară următoarele exerciții pentru dezvoltarea abilităților motorii fine și a mușchilor piciorului:
- flexia și extensia degetelor;
- mișcări circulare în articulația gleznei;
- mișcări mici în genunchi.
În aceeași perioadă, încep să se desfășoare exerciții de rezistență și exerciții de respirație, contribuind la saturația sângelui cu oxigen și accelerând perioada de vindecare a osului.
În a doua etapă de recuperare, faceți exerciții exerciții de fizioterapie sunt efectuate în pat, iar scopul lor este de a restabili funcțiile articulației genunchiului. De obicei, următorul complex este recomandat pacientului:
- flexia și extensia genunchiului cu sprijinul șoldurilor cu mâinile;
- flexia și extensia picioarelor cu membrele atârnate de pat;
- rostogolind picioarele de la călcâi până la degete în timp ce stătea pe pat.
A treia etapă a reabilitării este vizată recuperare totală comun. Acum pacientul poate merge fără cârje și sarcina pe piciorul rănit crește treptat. Se efectuează următorul set de exerciții:
- mersul fără grabă (până la 3 km / h) și mersul pe scări cu un pas suplimentar;
- ridicarea membrului rănit cu 3-5 trepte ale scării gimnastice;
- transferarea greutății corpului pe unul și celălalt picior într-o poziție în picioare, cu picioarele separate la o lățime confortabilă;
- ghemuit cu suport pentru sprijin;
- piciorul se aruncă înainte și înapoi (mai întâi, lovirea se face pe piciorul sănătos și, atunci când piciorul rănit este atacat, se realizează o plasă de siguranță cu ajutorul unui suport);
- urcarea pe un perete gimnastic;
- într-o poziție pe patru picioare, mișcați-vă pe podea fără a scoate picioarele (ar trebui să accelerați mișcarea treptat);
- sare pe un picior rănit (efectuat numai în absența durerii).
Aceste exerciții nu încep dintr-o dată. Specialistul adaugă treptat anumite tehnici complexului și determină sarcina în conformitate cu starea pacientului.
Care medic să contacteze
Dacă durerea, umflarea, limitarea mobilității articulațiilor și hemoragia în zona genunchiului apar după o situație traumatică, trebuie să consultați un traumatolog sau ortoped. După ce a luat raze X în mai multe proiecții, medicul va putea să facă un diagnostic precis și să prescrie un tratament. Dacă este necesar, examinarea pacientului poate fi completată cu CT sau RMN.