مرض الشريان التاجي (الحاد) هو حالة تتميز بضعف وظيفة عضلة القلب بسبب انخفاض تدفق الدم عبر الشرايين التاجية. غالبًا ما يحدث الشكل الحاد للمرض بسبب النشاط البدني أو المواقف العصيبة عندما يحتاج القلب إلى مزيد من تدفق الدم. IHD هو أحد أكثر أسباب الوفاة شيوعًا في جميع دول العالم.
يتم إجراء بعض التمارين باستخدام تخطيط صدى القلب. على سبيل المثال ، قد يقوم طبيبك بإجراء فحص بالموجات فوق الصوتية قبل وبعد ممارسة المريض جسديًا على جهاز المشي أو الدراجة. يستخدم تخطيط صدى القلب موجات صوتيةلعمل صور لقلب المريض. أثناء إجراء مخطط صدى القلب ، يمكن لطبيبك تحديد ما إذا كانت جميع أجزاء جدار القلب تساهم في نشاط ضخ القلب. قد تتأثر الأجزاء التي تتحرك بشكل سيء أثناء احتشاء عضلة القلب أو قد تتلقى القليل جدًا من الأكسجين.
إنها حالة شديدة الخطورة على الحياة. يتطلب عناية طبية فورية.
الخصائص العامة لعلم الأمراض
أمراض القلب الإقفارية (CHD) - حالة مرضيةبسبب نقص الأكسجين في خلايا عضلة القلب.
تطور المرض كالتالي:
- تتراكم جزيئات الكوليسترول على جدران الأوعية التاجية.
- لويحات تصلب الشرايين تضيق الشرايين وتمنع تدفق الدم.
- يقلل انخفاض حجم الدم المتدفق من كمية الأكسجين التي تزود عضلة القلب.
يمكن أن يتطور مرض الشريان التاجي ببطء إذا حدث انسداد الشرايين تدريجيًا ، ولكن في بعض الأحيان تكون التغييرات سريعة البرق وينسد الشريان فجأة.
يمكن أن يشير هذا الاختبار إلى مرض الشريان التاجي أو آفات أخرى مختلفة. لتأكيد التشخيص الذي يشتبه به الطبيب ، قد يطلب المزيد من الاختبارات. قد يستخدم طبيبك أيضًا الأشعة السينية لتشخيص مشاكل القلب صدر... يمكن استخدام الأشعة السينية للكشف عن مشاكل القلب مثل قصور القلب.
قد يحتاج الطبيب إلى اختبارات الدم لقياس مستويات الكوليسترول في الدم ، وخاصة في المرضى الذين تزيد أعمارهم عن 40 عامًا ، والذين لديهم تاريخ عائلي من أمراض القلب أو الاضطرابات المرتبطة بالكوليسترول ، ويعانون من زيادة الوزن ، وارتفاع ضغط الدمأو تعاني من حالات طبية أخرى ، مثل وجود غدة درقية دون نشاط أو أي حالة طبية أخرى يمكن أن ترفع مستويات الكوليسترول في الدم.
تسمى هذه الحالة باحتشاء عضلة القلب الحاد.
قد يكون الشكل المزمن بدون أعراض ، لكن مخطط كهربية القلب (ECG) يظهر علامات تلف القلب. الشكل الحاد للمرض مصحوب بضيق في التنفس وشحوب الشفتين وعدم انتظام دقات القلب و ألم حادفي المراق الأيسر.
علامات مرض القلب التاجي الحاد
احتشاء عضلة القلب كشكل من أشكال أمراض القلب التاجية الحادة هي حالة تهدد الحياة بشدة. يحدث عندما ينقطع تدفق الدم إلى القلب فجأة ، مما يتسبب في تلف أنسجة القلب. يحدث هذا عادة نتيجة انسداد في واحد أو أكثر من الشرايين التاجية. يمكن أن يتطور علم الأمراض بسبب تراكم مادة تتكون أساسًا من الخلايا الدهنية والكوليسترول ومنتجات النفايات الخلوية.
تشمل أنواع الأشعة السينية التي تتضمن استخدام عامل تباين تصوير الأوعية التاجية. يتم حقن اليود في وعاء دموي لتحرير القلب والأوعية الدموية. بحث آخر قد يقترحه الطبيب هو قسطرة القلب. تُحقن المادة في شرايين القلب من خلال قسطرة يتم إدخالها في شريان ، غالبًا في الساق أو الذراع ، في شرايين القلب. ثم تكتشف الأشعة السينية البقع الضيقة أو الحطام الذي تم العثور عليه بواسطة هذه المادة ، على غرار الطلاء.
علاج أمراض القلب
عادةً ما يتضمن علاج مرض الشريان التاجي تغييرات في نمط الحياة ، وإذا لزم الأمر ، بعض الأدوية وبعض الأدوية اجراءات طبية... تشمل الأدوية قائمة كاملة بالأدوية لمرضى القلب. العقاقير المخفضة للكوليسترول هي الأدوية الوحيدة التي ثبت أن لها تأثيرًا إيجابيًا على أمراض القلب التاجية ، ولكن إذا كان الشخص يعاني من حالة أخرى ، فقد لا تعمل.
علامات كلاسيكية نوبة قلبيةيظهر على شكل ألم في الصدر وضيق في التنفس ، ولكن أعراض المرض يمكن أن تكون متنوعة للغاية.
تشمل العلامات الأكثر شيوعًا ما يلي:
جرعة منخفضة من الأسبرين - يقلل ذلك من تخثر الدم ، ويقلل من خطر الإصابة بالذبحة الصدرية أو احتشاء عضلة القلب. حاصرات بيتا - يمكن استخدامها لخفض ضغط الدم ومعدل ضربات القلب ، خاصة للمرضى الذين أصيبوا بالفعل بنوبة قلبية.
البخاخات أو البخاخات أو بقع النتروجليسرين - التي تتحكم في ألم الصدر عن طريق السماح للشرايين التاجية للقلب بالتضخم. حاصرات قنوات الكالسيوم - تعمل هذه الأدوية على توسيع الشرايين التاجية ، مما يسمح بتدفق المزيد من الدم إلى القلب وخفض ضغط الدم المرتفع.
- ضغط أو تشنج في المراق الأيسر ؛
- ألم في الصدر والظهر والفك ومناطق أخرى من الجزء العلوي من الجسم لا يتوقف أو يزول ويعود ؛
- صعوبة في التنفس؛
- التعرق المفرط
- غثيان؛
- نحث على القيء.
- القلق؛
- سعال؛
- دوخة؛
- معدل ضربات القلب السريع.
وتجدر الإشارة إلى أنه ليس كل الأشخاص المصابين باحتشاء عضلة القلب يعانون من نفس الأعراض. ألم الصدر هو أكثر الأعراض شيوعًا بين النساء والرجال.
تغيير نمط حياة مريض القلب عن طريق القضاء على عوامل الخطر
يجب على الأشخاص المصابين بأمراض القلب تغيير نمط حياتهم وإجراء بعض التغييرات للحصول على شرايين صحية. لا يمكن علاج مرض الشريان التاجي ، ولكن يمكن السيطرة عليه بشكل فعال. للقضاء على عوامل الخطر ، خاصة للأشخاص الذين يعانون من السمنة أو زيادة الوزن ، من المهم إنقاص الوزن والحفاظ على وزن صحي.
تطبيع مستويات الكوليسترول
ببساطة لأن ارتفاع نسبة الكوليسترول في الدم مدرج في قائمة عوامل الخطر لأمراض القلب التاجية ، يحتاج المرضى إلى تطبيع الكوليسترول قدر الإمكان. قد يصف الطبيب المرضى الذين يعانون من العقاقير المخفضة للكوليسترول ، والتي يوصى بها عندما تتجاوز مستويات الكوليسترول الكلية كمية معينة. ضع في اعتبارك أن ارتفاع مستويات الكوليسترول في الدم يرتبط بأمراض القلب.
تظهر الإحصاءات الطبية أن النساء أكثر عرضة من الرجال لتجربة:
- صعوبة في التنفس (تسرع النفس أو ضيق في التنفس).
- وجع في الفك.
- المفي الجزء العلوي من الظهر
- وعي غير واضح
- غثيان؛
- التقيؤ.
تعاني بعض النساء من أعراض تشبه أعراض الأنفلونزا الشائعة ، لكن نتائج تخطيط القلب تظهر علامات تلف القلب.
الإقلاع عن التدخين والكحول الزائد
تشمل توصيات نمط الحياة للأشخاص المصابين بأمراض القلب الإقلاع عن التدخين أو التوقف عن استهلاك السجائر وسحب الكحول.
علاج ارتفاع ضغط الدم
إذا تُركت دون علاج ، يمكن أن يتسبب ارتفاع ضغط الدم في زيادة سماكة الشرايين وضيقها ، وبالتالي تقليل تدفق الدم إلى القلب. لذلك ، سيوصي طبيبك بمجموعة من الأدوية والعلاجات لارتفاع ضغط الدم ويوصيك باتباع نظام غذائي صحي عن طريق تقليل تناول السكر والملح.ما الذي يسبب أمراض القلب التاجية الحادة
القلب هو العضو الرئيسي للقلب. نظام الأوعية الدمويةالكائن الحي ، والذي يشمل أيضًا أنواع مختلفةالأوعية الدموية. وأهمها الشرايين التاجية. وتتمثل وظيفتها في توصيل الدم الغني بالأكسجين إلى جميع أعضاء الجسم ، بما في ذلك القلب.
العلاج الجراحي لاعتلال القلب
يمكن للجراحة أن تفتح الشرايين المسدودة أو تستبدلها إذا أصبحت الأوعية الدموية ضيقة جدًا أو إذا لم تستجب الأعراض للعلاج من الإدمان. جراحة الليزر هي إجراء يقوم فيه الجراح بعمل عدة ثقوب صغيرة في عضلة القلب ، مما يشجع على تكوين أوعية دموية جديدة.
جراحة المجازة التاجية. يستخدم الجراح وعاءًا دمويًا على الجانب الآخر من الجسم لإنشاء طعم يمكنه تجاوز الشريان المسدود. يمكن أن يأتي الكسب غير المشروع من أسفل الشريان الداخلي لجدار الصدر. رأب الأوعية الدموية وإدخال الدعامة - يتم إدخال قسطرة في جزء ضيق من الشريان. يتم إدخال بالون مفرغ من الهواء من خلال قسطرة في المنطقة المصابة. عندما يتورم البالون ، فإنه يضغط على الترسبات الدهنية في جدران الشرايين. يمكن إدخال الدعامة ، التي تشبه أنبوب "شبكي" ، في الشريان لإبقائه مفتوحًا حتى يدور الدم بشكل طبيعي.
عندما تنسد هذه الشرايين أو تضيق بسبب تراكم الترسبات الدهنية ، يمكن أن ينخفض تدفق الدم إلى القلب بشكل كبير أو يتوقف تمامًا.
هذا يمكن أن يسبب احتشاء عضلة القلب.
تؤدي العوامل التالية إلى انسداد الشرايين التاجية:
بروتوكول التدخل لاحتشاء عضلة القلب
في حالات نادرة ، يمكن إجراء عملية زرع القلب في حالة إصابة القلب بأضرار بالغة وعدم نجاح العلاج. من المهم أن تسعى للحصول على رعاية طبية فورية إذا كان صدرك يؤلمك ، حتى إذا كنت تعتقد أنه مجرد اضطراب في المعدة أو إذا كنت تعتقد أنك أصغر من أن تصاب بنوبة قلبية. العلاج الفوري من قبل الطاقم الطبي سيزيد من فرص الحد من تلف عضلة القلب.
إذا ظهرت عليك علامات نوبة قلبية ، فاتصل برقم الخدمة حالة طوارئ 112 للطلب المساعدة الطبيةولا تتردد. خذ النتروجليسرين حسب توجيهات الطبيب. خذها على النحو الموصى به أثناء انتظار سيارة الإسعاف.
- يعد الكوليسترول السيئ ، المعروف أيضًا باسم البروتين الدهني منخفض الكثافة (LDL) ، أحد الأسباب الرئيسية لانسداد الشرايين. الكوليسترول مادة عديمة اللون توجد في الأطعمة البشرية. كما ينتجها الجسم بشكل طبيعي. ليس كل الكوليسترول ضارًا ، لكن بعض أشكاله يمكن أن تلتصق بجدران الشرايين وتشكل طبقة البلاك. كما أنها تمنع تدفق الدم في الشرايين.
- يمكن أن تساهم الدهون المشبعة أيضًا في تراكم الترسبات في الشرايين التاجية. تم العثور على المواد في اللحوم ومنتجات الألبان (لحم البقر والزبدة والجبن). يمكن أن تؤدي هذه الدهون إلى انسداد الشرايين عن طريق زيادة كمية الكوليسترول الضار في الدورة الدموية وتقليل كمية الكوليسترول الجيد.
- هناك نوع آخر من الدهون يمكن أن يسد الشرايين وهو الدهون المتحولة أو الدهون المهدرجة. هذه عادة مواد اصطناعية توجد في العديد من الأطعمة المصنعة. يظهر على الملصقات كزيت مهدرج أو زيت مهدرج جزئيًا.
خذ الأسبرين إذا أوصى. يمكن أن يقلل تناول الأسبرين لاحتشاء عضلة القلب من درجة الضرر الذي يلحق بالقلب لأنه يمنع الدم من التجلط. هناك عدة طرق لتقليل خطر الإصابة باعتلال القلب الإقفاري ، مثل خفض ضغط الدم ومستويات الكوليسترول. يمكن القيام بذلك عن طريق اتخاذ عدد من التدابير. على سبيل المثال ، يوصى باتباع نظام غذائي غني بالألياف وقليل الدهون. يجب أن يحتوي طعامك على أكبر عدد ممكن من الفواكه والخضروات والحبوب الكاملة.
يجب أن تحد من كمية الملح التي تستهلكها بما لا يزيد عن 6 جرامات في اليوم ، لأن الإفراط في تناول الملح سيزيد من ضغط الدم. هناك نوعان من الدهون: المشبعة وغير المشبعة. للوقاية من أمراض القلب التاجية ، يجب تجنب الأطعمة التي تحتوي على الدهون المشبعة ، لأنها ترفع مستويات الكوليسترول "الضار" في الدم. الأطعمة التي تحتوي على نسبة عالية من الدهون المشبعة.
عوامل الخطر لتطور أمراض القلب التاجية الحادة
هناك عدد من العوامل التي تزيد من خطر الإصابة باحتشاء عضلة القلب.
الأشخاص المصابون بالأمراض التالية معرضون للخطر:
- ضغط دم مرتفع. كلما زادت قراءات ضغط الدم ، زاد خطر الإصابة بأمراض القلب. يتسبب ارتفاع ضغط الدم في تلف الشرايين ويسرع في تكوين لويحات الكوليسترول.
- تزيد المستويات المرتفعة من الكوليسترول السيئ في الدم من خطر الإصابة باحتشاء عضلة القلب الحاد. يمكنك تحسين الوضع عن طريق تغيير نظامك الغذائي أو عن طريق تناول أدوية معينة تسمى الستاتين.
- تزيد مستويات الدهون الثلاثية المرتفعة في الدم أيضًا من خطر الإصابة بنوبة قلبية. الدهون الثلاثية هي نوع من الدهون الدهنية التي تسد الشرايين. يحصل عليها الشخص من الطعام ، وتتراكم في الخلايا الدهنية. قد يبقى بعضها في الشرايين ويساهم في تراكم الترسبات على جدران الشرايين.
- داء السكري. يؤدي ارتفاع مستويات السكر في الدم إلى تلف الأوعية الدموية الكبيرة وفي النهاية مرض الشريان التاجي. هذه حالة خطيرة تتطلب مراقبة وعلاجًا مستمرين.
- الأشخاص الذين يعانون من زيادة الوزن هم أكثر عرضة للإصابة بنوبة قلبية.
- يزيد تدخين منتجات التبغ من خطر الإصابة بالنوبات القلبية وأمراض القلب والأوعية الدموية الأخرى.
- العمر هو أيضا عامل يؤثر على تطور علم الأمراض. الرجال أكثر عرضة للإصابة بعد سن 45 والنساء بعد سن 55.
- من المرجح أن يمرض الأشخاص الذين لديهم "تاريخ عائلي" للإصابة بأمراض القلب. تكون المخاطر عالية بشكل خاص إذا كان هناك أفراد من العائلة تم تشخيص إصابتهم بأمراض القلب قبل سن 55.
تشمل العوامل الأخرى التي يمكن أن تزيد من خطر الإصابة باحتشاء عضلة القلب ما يلي:
النقانق واللحم الدهني. الأطعمة التي تحتوي على زيت جوز الهند أو زيت النخيل. الأطعمة الغنية بالدهون غير المشبعة. عباد الشمس ، بذور اللفت وزيت الزيتون. يجب أيضًا أن تحاول تجنب تناول الكثير من السكر ، لأن هذا العامل يزيد من فرص الإصابة بمرض السكري ، والذي ثبت أنه يزيد بشكل كبير من خطر الإصابة بمرض الشريان التاجي أو أمراض الشرايين التاجية. في الوقت نفسه ، من المهم أن تكون شخصًا نشطًا بدنيًا. يمكن أن يخبرك أخصائي الرعاية الصحية الخاص بك ما هو وزنك المثالي المرتبط بطولك وطريقة جسمك.
- ضغط عصبى؛
- قلة التمرين
- استخدام بعض العقاقير غير المشروعة ، وخاصة الكوكايين والأمفيتامينات ؛
- تسمم الحمل.
تشخيص المرض
من أجل تحديد احتشاء عضلة القلب ، يستمع الطبيب إلى القلب بحثًا عن أي خلل في ضربات القلب. الخطوة التالية هي قياس ضغط الدم. يقيس مخطط كهربية القلب (ECG) النشاط الكهربائي للقلب.
يمكنك أيضًا العثور على مؤشر كتلة الجسم باستخدام آلة حاسبة مخصصة. إذا كنت تدخن ، فإن الإقلاع عن السجائر سيقلل من خطر الإصابة بمرض الشريان التاجي ، المعروف أيضًا باسم مرض الشريان التاجي. التدخين هو عامل خطر رئيسي لتصلب الشرايين. بالإضافة إلى ذلك ، فإن هذا النقص يثير غالبية حالات تجلط الدم التاجي لدى الأشخاص الذين تقل أعمارهم عن 50 عامًا. هناك عامل آخر من شأنه أن يساعد في الوقاية من أمراض القلب التاجية وهو تقليل استهلاك الكحول.
إذا كنت تشرب الكحول ، فلا تتجاوز الحدود القصوى الموصى بها. يزيد استهلاك الكحول المفرط من خطر الإصابة بنوبة قلبية. تكون أكثر عرضة للإصابة بأمراض القلب إذا كنت مصابًا بداء السكري. لذلك ، إذا كنت مصابًا بداء السكري ، فمن المهم أن تكون نشطًا بدنيًا وأن تحافظ على وزنك وضغط الدم تحت السيطرة ، حيث ستساعدك هذه العوامل أيضًا على التحكم في مستويات الجلوكوز في الدم. إذا لم تكن مصابًا بمرض الشريان التاجي ولكنك تعاني من ارتفاع الكوليسترول أو ارتفاع ضغط الدم أو لديك تاريخ عائلي للإصابة بأمراض القلب ، فقد يصف لك طبيبك الأدوية اللازمة لمنع تطور أمراض القلب ، مثل الأمراض المرتبطة بمرض الشريان التاجي.
ECG هو أبسط طريقة تشخيصية وأكثرها إفادة والتي تكتشف وتسجيل النشاط الكهربائي للقلب.
يوضح الاختبار مدى سرعة ضربات القلب وإيقاعها (ثابت أو غير منتظم). يسجل مخطط كهربية القلب أيضًا قوة وتوقيت الإشارات الكهربائية أثناء انتقالها عبر القلب.
يستخدم مخطط كهربية القلب من أجل: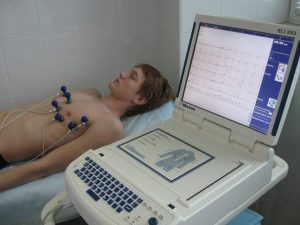
إذا تم وصف دواء لك ، فمن المهم جدًا أن تتناوله وأن تحترم الجرعة الصحيحة. يشمل مرض الشريان التاجي عددًا من الأمراض المرتبطة ببعضها البعض بسبب التطور. وبترتيب شدتها ، هي: الذبحة الصدرية ، واحتشاء عضلة القلب ، وفشل القلب ، وبعض عدم انتظام ضربات القلب ، وحتى الموت المفاجئ.
بمرور الوقت ، تستقر لوحة العصيدة ، وتتشبث الألياف بتدفق الدم إلى القلب. وبالتالي ، فإن القلب الذي يتلقى كمية أقل من الدم لن يكون قادرًا على التعامل مع قوة الضخ ذات المطالب الأعلى. يحدث هذا بعد ذلك ، ويتميز بألم في الصدر يشبه المخلب ، وغالبًا ما يحدث بعد التمرين.
- قيم معدل ضربات قلبك.
- تشخيص ضعف تدفق الدم إلى عضلة القلب (نقص التروية).
- تشخيص النوبة القلبية.
- تقييم تشوهات القلب مثل تضخم القلب.
يمكن أن يظهر رسم القلب علامات تلف القلب بسبب مرض الشريان التاجي وعلامات نوبة قلبية سابقة أو حالية.
عندما يكون وعاء تصلب الشرايين مسدودًا تمامًا ، فإنه يدخل إلى مجرى الدم ، وبالتالي يتوقف الأكسجين الموجود في جزء عضلة القلب. يموت عمليا ، ويفقد خصائصه الانقباضية ، ويعرف المرض باسم احتشاء عضلة القلب. على هذه الخلفية ، يمكن أن يحدث التهاب مفاصل خطير أو تمزق في جدار العضلات في المنطقة ، ومضاعفات خطيرة للغاية لنوبة قلبية.
كما هو الحال مع احتشاء عضلة القلب ، فإن الألم مشابه للذبحة الصدرية ، ولكن لمدة أطول وأكثر شدة ، مع إشعاع متكرر لليد اليسرى حتى آخر الأصابع أو الحلق أو الفك السفلي أو الظهر أو البطن ، ويرافقه أعراض أخرى.
لتشخيص المشاكل في عمل القلب ، يتم إجراء تخطيط القلب الوظيفي باستخدام النشاط البدني و أدوية... يتم إجراء تخطيط القلب أثناء وجود المريض على جهاز المشي أو الدراجة الثابتة. تساعد مثل هذه الاختبارات في تحديد علامات قصور الشريان التاجي وتمكنك من تمييزها عن التغيرات غير التاجية.
قبل إجراء مخطط كهربية القلب ، يجب تجنب استخدام الكريمات أو المستحضرات الدهنية من أجل تحسين ملامسة الأقطاب الكهربائية بالجلد والحصول على نتيجة دراسة صحيحة.
تُستخدم اختبارات الدم للتحقق من البروتينات المرتبطة بتلف القلب.
تشمل الاختبارات التشخيصية الأخرى ما يلي: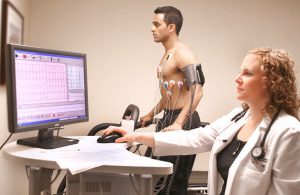
- اختبار إجهاد لمعرفة كيف يستجيب القلب لمواقف معينة (مثل التمرين) ؛
- تصوير الأوعية مع تصوير الأوعية التاجية يبحث عن مناطق الانسداد في الشرايين ؛
- يمكن أن يساعد تخطيط صدى القلب في تحديد مناطق القلب التي تعمل بشكل سيء.
الامتثال اجراءات وقائية(تمرين جسدي، صورة صحيةالحياة، التغذية السليمة) واتباع جميع وصفات الطبيب سيساعد على تجنب هذه الحالة.
يستثني: الذبحة الصدرية (I20.-) نقص تروية عضلة القلب العابر لحديثي الولادة (ص 29.4)
I24.0 تجلط الدم التاجي الذي لا يؤدي إلى احتشاء عضلة القلب
الشريان التاجي (الشرايين) (الأوردة). الانسداد> غير مسبب. انسداد> احتشاء. الجلطات الدموية> عضلة القلب
I24.1 متلازمة دريسلر
يستبعد: مرض الشريان التاجي (المزمن) NOS (I25.9)
مرض الشريان التاجي (CHD)
وهي تشمل مجموعة متنوعة من الأشكال والحالات السريرية ، الحادة والمزمنة على حد سواء ، والتي يمكن عكسها ، وعابرة ، ولا رجعة فيها ، مما يؤدي إلى تلف خلايا القلب وموتها. يتجلى IHD ، كقاعدة عامة ، عندما تصل درجة تضيق (تضيق) الشريان التاجي إلى 50٪ على الأقل ، ونوبات الذبحة الصدرية الواضحة - عندما يضيق التجويف إلى 70-80٪ أو أكثر. علاوة على ذلك ، فإن الشريان الأمامي بين البطينين يتأثر كثيرًا وفي وقت أبكر. بالإضافة إلى آفات تصلب الشرايين ، هناك عوامل أخرى لها دور في التسبب في مرض الشريان التاجي ، ولا سيما حالة الجدار الداخلي للأوعية (البطانة) والمركبات الكيميائية (العوامل البطانية) التي تنتجها البطانة باستمرار أثناء حدوثها. الحياة.
تلعب عوامل الصفائح الدموية ، والتشنج الوعائي ، وعدم التوازن الهرموني ، واضطرابات التمثيل الغذائي (اضطرابات الدهون ، والبروتين ، والتمثيل الغذائي للكربوهيدرات ، وما إلى ذلك) ، وعوامل أخرى مختلفة ، العديد منها لم يتم دراستها بشكل كامل ، والبعض الآخر لم يتم دراستها ، دورًا بشكل عام. . بطريقة أو بأخرى ، يتم النظر حاليًا في العوامل الرئيسية في التسبب في مرض نقص تروية القلب - تصلب الشرايين في الأوعية الدموية ، وتشنج الشرايين التاجية ، وتجمعات الصفائح الدموية العابرة (تراكمات الصفائح الدموية). ما الأشكال المحددة التي يمكن أن يتخذها مرض الشريان التاجي؟ سنتحدث عن هذا بمزيد من التفصيل.
هناك العديد أشكال أمراض القلب التاجية... وفقًا لتصنيف منظمة الصحة العالمية ، فإن الشكل الأول لمرض نقص تروية القلب هو الموت المفاجئ للشريان التاجي(أو توقف الدورة الدموية الأولي). للأسف ، هذا جميل سبب شائعيكفي موت الشباب والنشطاء. بحكم التعريف ، هو موت غير عنيف يحدث بشكل غير متوقع في غضون 6 ساعات في الأشخاص الأصحاء على ما يبدو. هذا التعريف يعكس جوهر هذا النموذج
- الناس ، على ما يبدو لا يشتكون من أي شيء ، يسقطون ويموتون فجأة. في بعض الأحيان لا يشعرون بأي شيء حقًا ، ولكن في أغلب الأحيان ، يمكن الاشتباه في العلامات الأولى والشعور بها واتخاذ الإجراءات الضرورية (في بعض الأحيان الأكثر أولية) لمنع وقوع كارثة. سنقوم بتحليل هذا بمزيد من التفصيل في وقت لاحق.
الشكل الثاني لمرض نقص تروية القلب هو احتشاء عضلة القلب... مع احتشاء عضلة القلب لدى المريض ، بسبب اضطرابات الدورة الدموية في منطقة معينة ، تحدث تغيرات لا رجعة فيها في خلايا القلب (خلايا عضلة القلب) ، يليها موت هذه الخلايا وتشكيل ندبة في منطقة نخر (موت) خلايا عضلة القلب . نوبة قلبية- الموضوع كبير ومعقد للغاية ، وسنتناوله بالتفصيل الكافي.
شكل آخر شائع (ومعروف) من المرض هو ذبحة... هذا هو أحد أكثر أشكال أمراض القلب الإقفارية شيوعًا ، وللأسف ، غالبًا ما يتم علاج الذبحة الصدرية بشكل غير كافٍ ، على الرغم من الكم الهائل من المعلومات حول علاج هذا المرض. يمكن أن تحدث اضطرابات ضربات القلب ليس فقط بسبب تصلب الشرايين وأمراض القلب التاجية. يطلق عليهم أيضا الأمراض الالتهابيةعضلة القلب ، زيادة في محتوى هرمونات التوتر في الدم والعديد من العوامل الأخرى ، ولكن في IHD ، يرجع حدوثها تحديدًا إلى وجود بؤر نقص تروية عضلة القلب ، مما يجعل حل هذه المشكلة صعبًا للغاية. لماذا هذا صحيح ، سنناقش في القضايا ذات الصلة من القائمة البريدية.
فشل الدورة الدمويةهي مشكلة أخرى كبيرة في أمراض القلب. ومرة أخرى لدينا حقيقة أن قصور الدورة الدموية (NK ، قصور القلب) ليس فقط شكلاً من أشكال أمراض القلب الإقفارية ، ولكنه أيضًا مظهر من مظاهر الأمراض الأخرى. وغالبًا ما يتم علاج هذا أيضًا بشكل غير كافٍ ، وإذا كان هناك أكثر من معلومات كافية حول العلاج في حالة الذبحة الصدرية ، فقد تغيرت طرق علاج قصور القلب بشكل خطير مؤخرًا ، وغالبًا ما لا يكون لدى الأطباء معلومات حول هذا الموضوع. لكننا سنبدأ ، بطبيعة الحال ، بالموت التاجي المفاجئ.
الموت المفاجئ للشريان التاجي
إنها ، وفقًا لمؤلفين مختلفين ، 70-90 ٪ من جميع الحالات الموت المفاجئمن عند أسباب مختلفةأصل غير مؤلم. السبب الرئيسي للموت التاجي المفاجئ هو بالطبع مرض القلب الإقفاري. يحدث VKS في كثير من الأحيان عند الرجال أكثر من النساء: تصل نسبة الرجال والنساء المتوفين إلى 10: 1. هذا يتجاوز أي حالة قلبية أخرى. أولئك. الرجال أكثر عرضة من النساء للوفاة فجأة من الإصابة بنوبة قلبية أو غيرها من الكوارث التاجية.
غالبًا ما يكون السبب المباشر لـ VKS هو الرجفان البطيني. هذا انتهاك لإيقاع القلب ، حيث لا ينكمش القلب ككل ، ولكن تحدث تقلصات فوضوية غير متطابقة لألياف القلب الفردية ومجموعات الألياف ، ويصل معدل ضربات القلب إلى 300-600 نبضة في الدقيقة. من الواضح أن مثل هذه الحالة غير فعالة تمامًا من وجهة نظر كفاية الدورة الدموية ولا تتوافق مع الحياة.
الأسباب الأخرى للموت المفاجئ هي توقف الانقباض (أي توقف القلب ، قلة ضربات القلب) والتفكك الكهروميكانيكي. عوامل الخطر للموت المفاجئ. يظل التدخين أحد عوامل الخطر الرئيسية. في مجموعة الأشخاص المتوفين فجأة تحت سن الخمسين ، لم يكن هناك شخص واحد غير مدخن ، 95٪ منهم يدخنون بكثرة. آلية التدخين معقدة وتتكون من عدة عوامل. يزداد الخطر بشكل خاص عند أولئك الذين بدأوا التدخين قبل سن 20 ولدى النساء. البعض الآخر جدا عامل مهمالخطر هو زيادة (تضخم) البطين الأيسر للقلب. تحدث هذه الحالة مع ارتفاع ضغط الدم وزيادة الوزن مع بعض عيوب القلب. ترتبط الآلية بشكل أساسي بزيادة عدم استقرار العمليات الكهربائية في القلب المتضخم ، وكذلك مع حقيقة أن الزيادة في عدد ألياف العضلات لا يصاحبها نمو نسبي للأوعية التاجية وبالتالي تدفق الدم في القلب. تصبح عضلة القلب غير كافية نسبيًا للكتلة العضلية التي يحتاجها (تدفق الدم) لتوفير الدم والأكسجين.
يعد توسع (توسع) القلب وعلامات الخلل الوظيفي في عضلة القلب أيضًا عامل خطر للإصابة بمرض VKS. يتم تشخيص هذه الحالات عن طريق تخطيط القلب ، صدى القلب ، الأشعة السينية ، التصوير الومضاني لعضلة القلب ، تصوير البطين النظيري ، بالإضافة إلى طرق أخرى لفحص القلب. يجب أن يؤخذ في الاعتبار أن كل هذه الدراسات لا تحل محل أو تلغي الفحص الطبي والاستجواب ، ولكنها تسمح لك بالتقييم الموضوعي لشدة التغييرات وتحديد تشخيص المرض. عوامل الخطر كبيرة ارتفاع ضغط الدم الشرياني، خاصة خلال الأزمة ، الجنس الذكوري (تحدثنا بالفعل عن هذا) والتوتر ، خاصة على خلفية زيادة نشاط الانقسام الودي للجهاز العصبي اللاإرادي.
هناك أيضًا مؤشرات تخطيط القلب على زيادة خطر الموت المفاجئ. في السابق ، تم إعطاؤهم أهمية كبيرة ، لا سيما القيمة التنبؤية للانقباضات البطينية الخارجية. تم تطوير تصنيف خاص من قبل Laun et al. ، والذي حاولوا من خلاله تقييم مخاطر عدم انتظام ضربات القلب التي تهدد الحياة. الآن الأطباء بعيدون عن أن يكونوا قاطعين ، يتم حاليًا مراجعة ومراجعة العديد من الآراء حول مخاطر عدم انتظام ضربات القلب والتنبؤ بها ، ومع ذلك ، لا تزال بعض العلامات المحددة لم تفقد أهميتها. بالاقتران مع الصورة السريرية ، يظل مخطط كهربية القلب آلية مهمة للغاية في تحديد مخاطر الموت التاجي المفاجئ.
تعتبر اختلالات البطين الأيسر المعتدلة أو الشديدة (التي تم توثيقها من خلال دراسات Echo-CS والنظائر) ، بالإضافة إلى تضييق عدد كبير بما فيه الكفاية من الشرايين التاجية التي تم اكتشافها في تصوير الأوعية التاجية ، هي الأكثر أهمية وخطورة من حيث الإنذار. بالإضافة إلى ذلك ، إذا تم الكشف عن عدم انتظام ضربات القلب في مثل هذا المريض ، فيجب اعتبار هذا المريض مهددًا بالموت المفاجئ ويجب تنفيذ برنامج هجوم للوقاية من الموت المفاجئ.
نذير الموت المفاجئ
هذا سؤال صعب. لسوء الحظ ، لم يكن لدى نسبة كبيرة من الذين ماتوا فجأة أي علامات أولية يمكن أن تشير إلى مثل هذا التطور في الأحداث. ومع ذلك ، نظرًا لأن الموت المفاجئ نادرًا ما يحدث في الأشخاص الذين لا يعانون من أمراض الشرايين التاجية ، يمكننا إلى حد ما توجيه المرضى المهددين بالتهاب المفاصل الروماتويدي ليكونوا متيقظين لصحتهم.
1) تتكون مجموعة خاصة من الأشخاص عانى من احتشاء عضلة القلب... في أغلب الأحيان ، هؤلاء الناس هم الذين لديهم أسلاف الشمس. قد يشعرون بالتعب وزيادة الشعور بالاختناق والضغط في القص وثقل في الكتفين. أريد أن أبدي تحفظًا على الفور أنه ليس كل شعور بالاختناق أو التعب يمكن أن يكون نذيرًا لمثل هذا التطور للأحداث ، يجب ألا تخاف من كل هذا التدهور في الرفاهية. يجب أن يكون اليقظة في المقام الأول فيما يتعلق بالأعراض التي لا علاقة لها بأي سبب مفهوم وفي الأشخاص الذين يعانون من اضطرابات الدورة الدموية التاجية الشديدة (ومن ثم يصبح الدور المهم لتصوير الأوعية التاجية في تحديد تشخيص المرض واضحًا).
بالإضافة إلى ذلك ، يزداد خطر الموت المفاجئ بشكل كبير لدى المدخنين والأشخاص الذين يعانون من ضغوط شديدة. تعتبر التغييرات في تواتر وطبيعة نوبات الألم مهمة جدًا أيضًا لإجراء تقييم مناسب للحالة. مثل هذه الحالات (تسمى الذبحة الصدرية غير المستقرة) ، بشكل غريب ، نادرًا ما تؤدي إلى الموت المفاجئ ، لكنها تتطلب دائمًا اهتمامًا وثيقًا للغاية من قبل كل من المرضى والأطباء ، حيث يمكن أن تنتهي بنوبات قلبية متكررة ، وهو بحد ذاته أمر مزعج للغاية .
تم الكشف عن أنه في ما يقرب من نصف المرضى في هذه المجموعة ، في يوم الوفاة ، لوحظت أعراض مماثلة ، في المتوسط 3.5 ساعات قبل الحالة المتطورة بشكل حاد. يتمتع هؤلاء المرضى بفرص الخلاص إذا بدأ العلاج في الوقت المناسب ، لذلك من الضروري توخي الحذر الكافي بشأن صحتهم. للأسف ، غالبًا ما يتم التعبير عن أسلاف القوات المسلحة بأكثر من كافية ، لكن لم يتم اتخاذ أي تدابير. بعد ذلك بقليل ، سنناقش بالضبط ما هي التدابير التي ينبغي اتخاذها في مثل هذه الحالات.
2. المجموعة الثانية من الناس ، وخاصة أولئك المهددين بالموت المفاجئ ، هم أولئك الذين لديهم تغييرات تخطيط القلب الدماغية(أو إقفار عضلة القلب ، يتم اكتشافه بوسائل أخرى) ، ولكن لا يوجد ألم أو أي أعراض أخرى. في أغلب الأحيان ، يتأثر الجدار الأمامي للبطين الأيسر. هؤلاء المرضى معرضون بشدة لخطر الموت المفاجئ بسبب ظهور اضطرابات نظم القلب التي تهدد الحياة. يتفاقم الوضع بسبب حقيقة أن هؤلاء المرضى في كثير من الأحيان لا يعرفون عن وجود مثل هذا المرض ولا يتخذون التدابير المناسبة ، وإذا كانوا يعرفون عن حالتهم ، بسبب حالتهم الصحية الطبيعية نسبيًا ، فإنهم لا يعلقون أهمية كبيرة للوقاية والعلاج من المرض.
3. تشمل هذه المجموعة الأشخاص الذين لديهم لا يمكن تحديد الضرر الحاد في عضلة القلب... معظمهم ليس لديهم أي سلائف ، ومن المستحيل تحديد احتمالية تطوير VS فيها. للأسف ، هناك مثل هذه الحالات. يمكنك فقط المساعدة في التدابير الطبية الطارئة. في بلدنا ، يتخلف تنظيم رعاية هؤلاء المرضى عن البلدان المتقدمة بعشرات السنين ، حيث كان الأول المساعدة الطبيةيوفر ، بالإضافة إلى الأطباء ، من قبل المواطنين أنفسهم وألوية المسعفين (الشرطة ورجال الإطفاء) ، الذين لديهم مهارات الإنعاش بمستوى لا يمكن الوصول إليه لمعظم الأطباء المعتمدين في بلدنا.
طرق منع الموت المفاجئ.
المبدأ الرئيسي للوقاية من VS ، في رأيي ، هو إبلاغ المرضى عن حالتهم. أي ، إذا علم الناس باحتمالية حدوث مضاعفات غير سارة من مرضهم ، فإنهم يكونون أكثر انتباهاً للتغيرات في الصحة ، ويتناولون الأدوية بشكل أكثر فاعلية ، ويكونون أكثر انتباهاً لتوصيات الأطباء. تهدف جهود الأطباء في هذه الحالات في المقام الأول إلى تثبيت الظواهر الكهربائية في القلب.
لهذه الأغراض ، يتم استخدام تناول مستمر لمضادات التجمّع (الأسبرين ، والكورانتيل ، والبارميدين) ، ومضادات الأكسدة ، والبريكتال. يستخدم على نطاق واسع تعيين حاصرات بيتا (obzidan ، wisken ، أتينولول ، إلخ). يُعتقد أن حاصرات بيتا أكثر فاعلية في منع الموت المفاجئ بسبب اضطرابات نظم القلب من الأدوية المضادة لاضطراب النظم نفسها. بالإضافة إلى ذلك ، فإن علاج مرض الشريان التاجي الظاهر في حد ذاته هو إجراء وقائي لـ VS.
يتطلب تعيين العلاج المضاد لاضطراب النظم نفسه نهجًا مدروسًا. هذا موضوع منفصل ، على أي حال ، يجب أن يقرر الطبيب المعالج دائمًا بدء العلاج المضاد لاضطراب النظم واختيار الأدوية. بالإضافة إلى ذلك ، يجب على المريض أن يأخذ في الاعتبار عددًا من النقاط المتعلقة بسلوكه في المواقف الحرجة المختلفة.
يجب على المرضى المعرضين لخطر كبير للإصابة بالموت المفاجئ ، إن أمكن ، تجنب المواقف التي تشكل عبئًا متزايدًا على نظام القلب والأوعية الدموية. يُحظر تمامًا التربية البدنية والرياضية الفردية (على الرغم من حقيقة أن بعض الأحمال الحركية ضرورية بالنسبة لهم). يحتاج هؤلاء الأشخاص إلى إشراف مستمر من طبيب علاج بالتمارين الرياضية ، ويمكن للطبيب فقط السماح بزيادة أو تغيير كثافة وطبيعة النشاط البدني.
يحظر التدخين ، خاصة بعد (أو أثناء) النشاط البدني أو الإجهاد. لا ينصح بقيادة السيارة لفترة طويلة ، والتواجد في غرفة خانقة لفترة طويلة ، وإذا أمكن ، يجب تجنب الرحلات الطويلة بالطائرة. إذا أدرك الشخص أن استجابته للتوتر غير كافية ومفرطة ومفرطة ، فمن المنطقي استشارة طبيب نفساني وتطوير طريقة مناسبة للاستجابة للمنبهات المجهدة. لا يُسمح بالإفراط في الأكل أو الاستخدام المتزامن لكميات كبيرة من الأطعمة الدهنية "الثقيلة".
كما ترون ، فإن النصيحة بسيطة وواضحة للغاية ، ولكن على الرغم من ذلك ، فهي فعالة للغاية ، وبالتالي لا ينبغي أن تعتبر كل هذا انتهاكًا للحرية الشخصية ، لأن التقييد الواعي الصغير نسبيًا لعاداتك واحتياجاتك يمكن أن يطيل أمد. حياتك لسنوات وحافظ على صحتك ...
احتشاء عضلة القلب.
احتشاء عضلة القلب هو مرض خطير يتميز بموت جزء من خلايا عضلة القلب المقلصة ، يليه استبدال الخلايا الميتة (النخرية) بنسيج ضام خشن (أي تكوين ندبة ما بعد الاحتشاء). يحدث موت الخلية (النخر) نتيجة نقص تروية عضلة القلب المستمر وتطور تغيرات لا رجعة فيها في الخلايا نتيجة لانتهاك عملية التمثيل الغذائي.
يتضمن التصنيف الأكثر عمومية لعضلة القلب تخصيص احتشاء بؤري كبير وصغير (وفقًا لحجم الآفة البؤرية) ، متغيرات مختلفة لتوطين البؤرة النخرية لاحتشاء عضلة القلب (عادةً ما يقولون - توطين احتشاء عضلة القلب) ، وكذلك الفترات الحادة وتحت الحادة وفترة الندوب (في وقت ومراحل الدورة) ... بالإضافة إلى ذلك ، يتم تمييز العديد من المعايير ، والتي وفقًا لها يتم أيضًا تخصيص التصنيف. أشكال مختلفةنوبة قلبية ، لكننا سننظر في كل هذا بمزيد من التفصيل في سياق المناقشة. في غضون ذلك ، نحتاج إلى تحديد الأنماط العامة لحدوث ومسار احتشاء عضلة القلب.
نوبة قلبية- المرض دائما حاد ومنظم ، سواء كنا نتحدث عن احتشاء عضلة القلب أو احتشاء الرئة أو احتشاء الكلى. فيما يتعلق باحتشاء عضلة القلب (MI) ، يمكن ملاحظة أنه في اليوم الأول لا تختلف منطقة الاحتشاء ظاهريًا (إذا أتيحت لنا الفرصة للنظر إلى القلب) بأي شكل من الأشكال عن المناطق الصحية في عضلة القلب. منطقة الاحتشاء في هذا الوقت فسيفساء بطبيعتها ، أي من بين الخلايا الميتة ، هناك أيضًا خلايا عضلية تعمل جزئيًا أو حتى تعمل بشكل كامل (خلايا القلب). في اليوم الثاني ، يتم تحديد المنطقة تدريجياً من الأنسجة السليمة وتتشكل منطقة ما حول الاحتشاء بينهما.
في كثير من الأحيان في منطقة ما حول الاحتشاء ، تتميز منطقة الحثل البؤري ، المتاخمة للمنطقة النخرية ، ومنطقة نقص التروية القابلة للعكس ، المجاورة لمناطق عضلة القلب السليمة. في مجال الحثل البؤري ، يمكن استعادة جميع التغييرات الهيكلية والوظيفية في معظم الحالات (جزئيًا أو حتى كليًا). في منطقة نقص التروية العكسية ، يمكن أن تكون التغييرات قابلة للعكس تمامًا. بعد تحديد منطقة الاحتشاء ، هناك تليين تدريجي وانحلال الخلايا العضلية الميتة وعناصر النسيج الضام وأقسام الأوعية الدموية والنهايات العصبية. في اليوم العاشر تقريبًا ، مع احتشاء عضلة القلب البؤري الكبير ، يوجد بالفعل نسيج حبيبي شاب على محيط بؤرة النخر ، والذي سيتشكل منه النسيج الضام ، الذي سيشكل ندبة ، في المستقبل.
تنتقل عمليات الاستبدال من المحيط إلى المركز ، وبالتالي ، قد تظل بؤر التليين في مركز التركيز لبعض الوقت ، وهذا موقع يمكن أن يمتد ، ويشكل تمدد الأوعية الدموية في القلب أو حتى التمزق مع عدم الامتثال الجسيم مع النظام الحركي أو اضطرابات أخرى. يتشكل النسيج الندبي الكثيف في موقع النخر أخيرًا في حوالي 3-4 أشهر وبعد ذلك. مع احتشاء عضلة القلب البؤري الصغير ، يمكن أن تتشكل ندبة في وقت مبكر. لا يعتمد معدل التندب على حجم بؤرة النخر فحسب ، بل يعتمد أيضًا على حالة الدورة الدموية التاجية في عضلة القلب بشكل عام وفي مناطق ما حول الاحتشاء بشكل خاص.
بالإضافة إلى ذلك ، فإن عمر المريض ومستوى ضغط الدم والنظام الحركي وحالة عمليات التمثيل الغذائي وتزويد المريض بالأحماض الأمينية والفيتامينات عالية الجودة أمر مهم. كفاية العلاج ، وجود أمراض مصاحبة. كل هذا يحدد شدة عمليات الشفاء في الجسم بشكل عام وفي عضلة القلب بشكل خاص.
لماذا أخذنا في الاعتبار بمثل هذه التفصيل التغييرات التشريحية (أو بالأحرى ، سيكون من الأصح القول ، المورفولوجية) في عضلة القلب أثناء احتشاء عضلة القلب؟ الحقيقة هي أنني أود أن أعطيك فكرة عما يحدث في القلب ، أولاً وقبل كل شيء حتى تتمكن من فهم - النوبة القلبية لها مرحلتها الخاصة ، وهيكلها المرحلي الواضح.
لا يمكنك تخطي مرحلة ، يمكنك فقط تقصيرها قدر الإمكان في الوقت المناسب. لذلك ، عند علاج النوبة القلبية ، من الضروري ، أولاً ، الاستماع إلى علاج طويل بما فيه الكفاية ، وثانيًا ، الفهم الواضح أن العوامل غير المهمة في فترة ما ، في فترة أخرى يمكن أن تلعب دورًا مميتًا في التطور. من المرض.
على سبيل المثال ، حتى الحمل الصغير نسبيًا أثناء تكوين الندبة الأولية (في ظل ظروف معينة ، بالطبع) يمكن أن يؤدي إلى تطور تمدد الأوعية الدموية في القلب (بروز جدار البطين ، وتشكيل نوع من الكيس) ، وبعد ذلك. في الشهر ، يكون نفس الحمل مفيدًا بل وضروريًا لتقوية عضلات القلب وتشكيل ندبة أكثر ديمومة. لكن دعونا نواصل الحديث عن النوبة القلبية. والآن دعنا نتحدث عن كيفية ظهور احتشاء عضلة القلب الحاد (أي الأكثر شيوعًا).
الصورة السريرية لاحتشاء عضلة القلب.
أكثر أعراض مميزةاحتشاء عضلة القلب هو ألم. يكون الألم في الحالات النموذجية موضعيًا على الجانب الأيسر من الصدر ، خلف القص ، وأحيانًا في الجزء العلوي من البطن أو أسفل الكتف. تعتبر الحالة الكلاسيكية ألمًا شديدًا في الصدر ، يستمر لأكثر من 30 دقيقة ، ولا يخفف بالنتروجليسرين (وليس النترات! طويل المفعول ، مثل سوستاك أو نترونج ، لذا فإن مثل هذا الوصف يمكن أن يضلل الشخص فقط. دواء سريع المفعول - النتروجليسرين.
حتى نيتروسوربيد ، الذي يستخدم تحت اللسان ، مثل النتروجليسرين ، ليس دواءً سريعًا بدرجة كافية ، على الرغم من أنه يمكن استخدامه إذا لم يكن النتروجليسرين في متناول اليد). صحيح أن مثل هذه الصورة النموذجية لا تحدث دائمًا ، ولا ترجع كل حالة من هذا الألم إلى تطور احتشاء عضلة القلب. في بعض الأحيان ، بدلاً من الألم ، هناك إحساس حارق وضغط معتدل وضغط خلف القص في الصدر.
غالبًا ما تستمر الآلام على شكل موجات ، لفترة طويلة ، تضعف أحيانًا ، بل تتوقف ، ثم تشتد مرة أخرى. غالبًا ما لا يكون للآلام حدود واضحة وهي منتشرة ومنتشرة. يُعتقد أن الألم أثناء النوبة القلبية لا ينبغي أن يرتبط بفعل التنفس. ومع ذلك ، ليس هذا هو الحال دائمًا ، وغالبًا ما يؤدي ، للأسف ، إلى التشخيص المتأخر لاحتشاء عضلة القلب ، لأن الأطباء لا يربطون هذه الآلام بأمراض القلب. وهذا أمر مزعج للغاية لأن مثل هذه الأعراض تحدث ، كقاعدة عامة ، مع احتشاء عضلة القلب واسع النطاق وعميق ويتم تفسيره من خلال التهيج التفاعلي الناشئ في غشاء الجنب.
بالإضافة إلى الألم ، هناك أعراض أخرى مميزة لاحتشاء عضلة القلب ، مثل انخفاض ضغط الدم (في بعض الحالات ، يمكن أن يحدث احتشاء عضلة القلب مع زيادة الضغط ، خاصة في مرضى ارتفاع ضغط الدم في سن مبكرة نسبيًا ، ولكن هذا أقل شيوعًا ، و في هذه الحالة يحدث انخفاض في ضغط الدم متأخرًا بعد بضع ساعات وحتى أيام).
يعتمد انخفاض ضغط الدم على انخفاض القدرة الانقباضية للقلب ، عندما تفقد أجزاء عضلة القلب التي سقطت في منطقة الاحتشاء قدرتها على الانقباض والتوقف عن العمل. ومن ثم ، فمن الواضح أنه كلما كانت منطقة الاحتشاء أكبر ، كلما كان الانخفاض واضحًا في انقباض القلب وكلما كان الانخفاض في ضغط الدم أكبر.
مثل هذه المضاعفات الهائلة لاحتشاء عضلة القلب ، مثل صدمة قلبيةيتطور فقط مع احتشاءات كبيرة جدًا وعميقة ، عندما يتم إيقاف ما يصل إلى 40٪ أو أكثر من عضلة القلب العاملة من الانكماش. كلما انخفض مستوى ضغط الدم لدى مريض مصاب باحتشاء عضلة القلب ، زادت خطورة تشخيص المرض. بالتزامن مع انخفاض ضغط الدم ، يمكن أن يحدث أيضًا زيادة في الإيقاع ، وعدم انتظام دقات القلب. مرة أخرى ، سأحجز ، عدم انتظام دقات القلب لا يحدث دائمًا ، وهو ليس دائمًا علامة غير مواتية ، ولكن ، مع ذلك ، فإن خطر عدم انتظام ضربات القلب لدى المريض دون زيادة في الإيقاع أعلى بشكل ملحوظ من شخص يعاني من تسرع القلب المعتدل.
غالبًا ما يصاب المرضى باضطرابات ذاتية: رعاش عضلي ، غثيان ، قيء ، اضطرابات في المسالك البولية ، عرق بارد ، ضيق في التنفس. يشعر المرضى بالخوف من الموت ، ويعبرون عن القلق ، والقلق ، وأحيانًا يتطورون اختلالات عقلية... قد تعتمد هذه التغييرات على حجم البؤرة المتأثرة (بسبب الحجم المناسب لنخر فرط كاتيكولامين الدم ، أي زيادة إفراز الهرمونات في الدم - الأدرينالين وغيره) أو ، في كثير من الأحيان ، لا ترتبط مباشرة بحجم التنخر.
على أي حال ، لا ينبغي للمرء أن يركز بشكل خاص على التغيرات العقلية الخضرية عند تقييم شدة النوبة القلبية (على الرغم من أن شدة حالة المريض تعتمد بشكل مباشر على شدة هذه الظواهر). بالإضافة إلى ذلك ، هناك العديد من ردود الفعل النفسية المختلفة التي تحدث لدى الشخص تجاه احتشاء عضلة القلب. لا يشير هذا فقط إلى رد الفعل الأول في شكل الخوف ، وعدم اليقين بشأن نتيجة ناجحة ، وما إلى ذلك. ولكن أيضًا المزيد من التغييرات في النفس ، والتي ترتبط ارتباطًا مباشرًا بتطور المرض وإدراك الشخص لحالته.
هناك العديد من الفروق الدقيقة المختلفة هنا ، ولكن عليك أن تعرف أن هناك ردود فعل نفسية طبيعية (كافية) وردود فعل نفسية مرضية (عصابية) للمرض.
ردود فعل نفسية طبيعيةيمكن أن يكون هناك ثلاثة أنواع من الاحتشاء الناشئ: رد فعل نفسي منخفض (مع عناصر من فقدان البصر - إنكار) ، رد فعل متوسط ورد فعل نفسي متزايد.
في استجابة مخفضةلا يوجد تقييم نقدي كافٍ لحالة الشخص ، والمزاج المرتفع قليلاً لا يتوافق مع الموقف ، ومع ذلك ، لا يتم إزعاج سلوك المريض ، ولا توجد أعراض نفسية مرضية ، ولا يوجد رفض للعلاج ، وبالتالي يمكن اعتبار رد الفعل هذا كافية وطبيعية. يمكن أن يكون هذا النوع من "إنكار المرض" نوعًا من رد الفعل النفسي لشخص ما تجاه مرض ما ، لكن مثل هؤلاء المرضى يحتاجون إلى عمل نفسي جيد من الطبيب. إنهم يميلون إلى التقليل من شأن حالتهم ، مما قد يؤدي إلى انتهاك من جانبهم للنظام والوصفات الطبية.
زيادة الاستجابة النفسيةلا يصاحبه أيضًا اضطرابات سلوكية نفسية مرضية ويعتبر أيضًا استجابة طبيعية (وإن كانت مفرطة) للمرض. مع رد الفعل هذا ، تقل خلفية الحالة المزاجية ، على العكس من ذلك ، يميل المرضى إلى التفكير بتشاؤم في احتمالات الشفاء والمزيد من المصير. غالبًا ما يكون هؤلاء المرضى مشبوهين ، ويراقبون حالتهم بعناية ، ويهتمون بالأدوية في الوقت المناسب والالتزام بالتوصيات.
غالبًا ما يهتمون بأساليب العلاج الشعبية وغير التقليدية (أذكرك بذلك يأتيليس فقط عن رد فعل حاد لظهور نوبة قلبية ، ولكن أيضًا عن رد فعل طويل الأمد يتشكل في المرضى الذين عانوا من كارثة قلبية مماثلة). من الضروري العمل بعناية وضمير مع هؤلاء المرضى من أجل تكوين موقف طبيعي وكافٍ تجاه صحتهم (ومرضهم) ، وإعدادهم للشفاء ، وتشكيل موقف إيجابي فيهم ، ومنع مثل هذا. المرضى الذين يثقون في "معالجين" أكثر عديمي الضمير من أطباء القلب ، فإن مثل هذه الأمراض تفرض مسؤولية عالية للغاية على الطبيب المعالج والأميين ، والعلاج غير المسؤول غير مقبول هنا.
في متوسط رد الفعل النفسيموقف المريض من صحته واعي تمامًا ، فهو قادر بشكل كافٍ على تقييم حالته ، والتعامل بشكل صحيح مع الوصفات الطبية. إنهم يدركون خطورة الموقف ، لكنهم لا يقعون في اليأس والاكتئاب. لسوء الحظ ، لا يحدث مثل هذا التفاعل في كثير من الأحيان كما نرغب ، لأن المرض نفسه خطير للغاية وكلمة واحدة "نوبة قلبية" تشكل بالفعل الارتباطات المقابلة في البشر.
ردود الفعل المرضية لاحتشاء عضلة القلب... عادة ما يتحول إلى خمسة أنواع:
1) رد فعل كارديوفوبيا... يعاني المرضى من الخوف "على القلب" ، والخوف من النوبات القلبية المتكررة ، والموت المفاجئ من نوبة قلبية. هناك خوف من الحد الأدنى من النشاط البدني. يمكن أن تظهر المخاوف (أو تتفاقم بشكل حاد) فجأة ، وغالبًا ما تكون مصحوبة بمظاهر نباتية - ارتعاش في الجسم ، والتعرق ، والضعف ، وخفقان القلب. من سمات ردود الفعل هذه أنه من الصعب للغاية تبريرها وشرحها. عادة ما يتطلب الأمر عمل علاج نفسي طويل الأمد مع العلاج الدوائي.
2) رد فعل اكتئابي... مزاج مكتئب ، مكتئب ، لامبالاة ، يأس ، تشاؤم ، عدم تصديق في تعافي المرء نفسه ، ميل لرؤية كل شيء بألوان داكنة. رد الفعل هذا نادر الحدوث ، ولكن يمكن أن يصل إلى درجة واضحة إلى حد ما ، ومن ثم يلزم إجراء استشارة عاجلة مع طبيب نفسي ، لأنه قد تظهر أفكار انتحارية على هذه الخلفية. إلى هذه الخلفية ، يمكن إضافة القلق (نوع من رد الفعل الاكتئابي - القلق والاكتئاب) للأشياء التي تُترك في العمل ، ورفاهية الأسرة ، ونتائج المرض ، ثم التوتر الداخلي ، والتهيج ، والقلق زيادة في الحالة العقلية ، والنوم مضطرب.
غالبًا ما يزعج هؤلاء المرضى الأقارب والطاقم الطبي بأسئلتهم ومخاوفهم التي لا نهاية لها ، لكنهم ، مثلهم مثل أي شخص آخر ، يحتاجون إلى موقف يقظ ورعاية وصبور. في بعض الأحيان يكون السلوك الخاطئ للأطباء بدرجة أو بأخرى هو الذي يثير تطور ردود الفعل الاكتئابية لدى المرضى.
3) رد فعل المراق... المبالغة الواضحة في تقدير شدة حالة المرء ، والاهتمام غير المبرر بصحة الفرد ، والعديد من الشكاوى المختلفة ، والتناقض الواضح بين عدد الشكاوى وعدم أهمية التغييرات الموضوعية ، والتركيز المفرط للانتباه على مشاعر المرء. يمكن ملاحظة عناصر المراق في عدد كبير نسبيًا من الأشخاص الذين أصيبوا بنوبة قلبية ، ولكن نادرًا ما يصل هذا إلى درجة المرحلة السريرية.
4) رد فعل هستيري... يتميز المريض بالأنانية والتظاهر. القدرة العاطفية (الحركية) ، الرغبة في جذب انتباه الآخرين ، لإثارة التعاطف. لوحظت الاضطرابات الخضرية ، خاصة "في الأماكن العامة". قد يصاب الأفراد الهستيريون بشكل خاص باضطرابات عصبية شديدة ، تصل إلى "الشلل الهستيري" ، مع ظهور أعراض عصبية مميزة. صحيح ، من بين الأشخاص الذين أصيبوا بنوبة قلبية ، فإن رد الفعل الهستيري الواضح نادر للغاية.
5) رد فعل غير معروف... إنكار المرض مع تجاهل التوصيات الطبية والانتهاكات الجسيمة للنظام. على الرغم من حقيقة أنه من النادر حقًا مقابلة هؤلاء المرضى ، وفقًا للإحصاءات ، فإن كل حالة عاشر من ردود الفعل المرضية للنوبة القلبية تتمثل في إنكار المرض. من الصعب دائمًا العمل مع هؤلاء المرضى ، وهنا يتم تعيين دور كبير لبيئة المريض وعائلته.
وهكذا ، قمنا بفحص الاستجابات الأولية الطبيعية والمرضية لاحتشاء عضلة القلب الحاد. تتطور ردود الفعل هذه بشكل مباشر في الفترة الحادة من احتشاء عضلة القلب ، وكذلك أثناء إقامة المريض في المستشفى. بعد خروج المريض من المستشفى والعودة إلى المنزل ، تتغير الحالة النفسية المحيطة بالمريض ، وكذلك الحالة النفسية للمريض نفسه. تبدأ المرحلة الثانية من رد الفعل النفسي لاحتشاء عضلة القلب.
إذا خلال المحطة. من العلاج ، يجب أن يتكيف المريض بشكل مباشر مع حقيقة الإصابة بمرض خطير ، مع تشخيص غير مواتٍ إلى حد ما ومسار مزمن ، ثم بعد الخروج من المستشفى يجب أن يتكيف المريض مع عواقب المرض. غالبًا ما تتدهور الحالة النفسية خلال هذه الفترة. خلال فترة التنويم ، يكون المريض محاطًا دائمًا بالاهتمام والرعاية ، ويخضع لإشراف طبي مستمر ، وفي ظروف المستشفى ، حيث تتلاشى المخاوف اليومية في الخلفية. بعد خروجه من المستشفى ، يواجه العديد من مشاكل الحياة - الأسرة ، المنزل ، الإنتاج ، إلخ.
ينشأ القلق بشأن الحياة اللاحقة - ما إذا كان سيتم نقله إلى الإعاقة ، وكيف يستمر في الوجود ، وما الأحمال التي يمكن أن تشكل خطورة عليه وما يمكنه فعله الآن ، وما الذي سيحدث لعائلته والعديد من المشكلات الأخرى التي تؤثر بشكل كبير على الحالة النفسية له. المريض. علاوة على ذلك ، فإن عدم وجود إشراف طبي يومي يساهم أيضًا في القلق على صحتك.
بالإضافة إلى ذلك ، لا يخفى على أحد أنه في عياداتنا ، لا أحد يهتم بالحالة النفسية الصحية لمثل هؤلاء المرضى ولا يتعامل معها ، وغالبًا ما يترك المرضى وحدهم مع مشاكلهم. تتوافق أنواع ردود الفعل النفسية مع أنواع ردود الفعل النفسية الأولية التي أخذناها في الاعتبار. في مثل هذه الحالات ، يمكن أن تتفاقم ردود الفعل الأولية ، ويمكن إضافة أعراض ردود الفعل الأخرى إلى الصورة الموجودة - تظهر أنواع سريرية من ردود الفعل المختلطة.
ومع ذلك ، مع الاختيار الصحيح لأساليب العلاج ، غالبًا ما يتم تسوية ردود الفعل النفسية الموجودة بالفعل ، وتحسن الحالة العامة ، وتقل أعراض الوهن العقلي ، وتظهر الثقة بالنفس. في كثير من الحالات ، يتم تسهيل ذلك من خلال خطة إعادة التأهيل المكونة من ثلاث مراحل: مستشفى - مصحة - مستوصف.
حتى مع الخصائص النفسيةلقد توصلنا إلى حد ما إلى الصورة السريرية لتطور احتشاء عضلة القلب. اسمحوا لي أن أذكركم أنه بالإضافة إلى الفروق النفسية الدقيقة ، قمنا بفحص ملامح متلازمة الألم لاحتشاء عضلة القلب ومظاهر الاضطرابات في المجال اللاإرادي من الجسم.
مجموعة أخرى من الأعراض ناتجة عن امتصاص الكتل النخرية من عضلة القلب المصابة. تعكس هذه الأعراض حجم منطقة النخر وديناميكيات التغييرات التي تحدث فيها ؛ وغالبًا ما يتم دمجها بواسطة مصطلح متلازمة الارتشاف.
على وجه الخصوص ، بالفعل في نهاية الأول إلى بداية اليوم الثاني ، تبدأ درجة حرارة الجسم في الارتفاع. هذا بسبب ارتشاف (أي امتصاص في الدم) للكتل الميتة. بمجرد دخول الدم ، تنتقل هذه الكتل النخرية في جميع أنحاء الجسم ، مما يتسبب في نوع من تسمم الجسم وتسممه. لذلك ، فإن ظهور تفاعل حراري بعد نوبة ألم شديدة له قيمة تشخيصية كبيرة ، خاصة عندما تشخيص متباينمع نوبة شديدة من الذبحة الصدرية.
تصل درجة حرارة الجسم إلى قيمها القصوى في اليوم 2-4 ، وعادةً لا تتجاوز 38-39 درجة مئوية ، ومع مسار غير معقد ، يتم تطبيعها في النصف الثاني من الأسبوع الأول ، وأحيانًا بنهايته. يعتقد بعض الأطباء أنه من خلال درجة ارتفاع الحرارة (زيادة درجة حرارة الجسم) ، يمكن للمرء أن يحكم على حجم بؤرة النخر ، وبالتالي ، التنبؤ بمسار احتشاء عضلة القلب.
هذا صحيح إلى حد ما ، ومع ذلك ، فإن ارتفاع الحرارة يعتمد إلى حد كبير على التفاعل العام للجسم. على وجه الخصوص ، حتى مع وجود بؤر نخر واسعة جدًا في سن الشيخوخة والشيخوخة ، وكذلك في الأشخاص الضعفاء المصابين بأمراض مصاحبة حادة ، يمكن أن تزداد بشكل ضئيل ، وعمليات التعافي في منطقة النخر ، تستمر تندب احتشاء عضلة القلب ببطء وببطء.
قد يشير وجود تفاعل درجة الحرارة لأكثر من أسبوع إلى أن مسار احتشاء عضلة القلب يصبح غير مواتٍ ، أو أن مسارًا مطولًا أو متكررًا ، أو أنه معقد بسبب الانصمام الخثاري والالتهاب الرئوي وأمراض أخرى. مع زيادة درجة الحرارة لفترة أطول ، قد تتطور متلازمة ما بعد الاحتشاء (متلازمة دريسلر) أو غيرها من المضاعفات. بحلول نهاية اليوم الأول من احتشاء عضلة القلب ، تتراكم كريات الدم البيضاء على طول محيط بؤرة النخر ، خاصة العدلات ، التي لها أعلى نشاط.
في الوقت نفسه ، تم الكشف عن زيادة عدد الكريات البيضاء مع تحول العدلات إلى اليسار في الدم المحيطي. تعكس كثرة الكريات البيضاء ، بدرجة أكبر من درجة الحرارة ، حجم البؤرة النخرية ، ولكن لا توجد علاقة مطلقة بين هذه المؤشرات. في بعض الحالات ، يكون رد فعل الكريات البيض واضحًا غائبًا حتى مع احتشاء عضلة القلب الشديد ، والذي قد يشير إلى رد فعل ضعيف جدًا للجسم لمجموعة متنوعة من عوامل الإجهاد ويحدث عند كبار السن وكبار السن ، وكذلك في الجسم الضعيف. يمكن أن يؤدي عدم وجود استجابة كافية من الكريات البيض لتطور احتشاء عضلة القلب إلى تحديد النشاط غير الكافي للعمليات الإصلاحية (أي التصالحية والشفاء) والمسار المطول للمرض.
من المهم أن نلاحظ أنه في الأيام الأولى من تطور احتشاء عضلة القلب في الدم المحيطي ، يتناقص عدد الحمضات بشكل كبير ، حتى اختفائها التام - عدم اليوزينيات. مع تكثيف عمليات الإصلاح ، يزداد عددها. يبدأ معدل ترسيب كرات الدم الحمراء (ESR) في الزيادة من 1-3 أيام بعد ظهور المرض ويظل عند مستوى مرتفع لمدة 3-4 أسابيع ، وأحيانًا أطول. عادةً ما يشير تطبيع ESR إلى اكتمال عملية التهابية غير محددة في منطقة النخر.
تشير زيادة ESR في وقت متأخر عن هذه المصطلحات إما إلى مسار مطول أو متكرر من احتشاء عضلة القلب ، أو إضافة مضاعفات. نظرًا لحقيقة أن عدد الكريات البيض في نهاية الأول - بداية الأسبوع الثاني منذ بداية احتشاء عضلة القلب يتناقص ، ويستمر ESR في الزيادة ، تتقاطع المنحنيات التي تعكس ديناميكيات هذه المؤشرات. هذا العرض النموذجي لاحتشاء عضلة القلب يسمى "المقص".
مراجع
ومرض القلب الكيميائي (CHD) (مرادف: مرض القلب التاجي) هو مرض حاد أو مرض مزمنناتج عن نقص أو توقف إمداد الدم إلى عضلة القلب بسبب إصابة في نظام الشريان التاجي. يعكس هذا التعريف من قبل منظمة الصحة العالمية (1969) الآلية الرئيسية لتطور مرض الشريان التاجي - التناقض بين طلب الأكسجين في عضلة القلب والقدرة على توصيله عبر الشرايين التاجية.
التصنيف (منظمة الصحة العالمية). تم التعرف على الأشكال الرئيسية التالية لأمراض القلب الإقفارية: 1) احتشاء عضلة القلب الحاد. 2) الأشكال الحادة وتحت الحاد الأخرى ؛ 3) الشكل المزمن. الذبحة الصدرية ، باعتبارها العرض الرئيسي للمرض ، تنقسم بدورها إلى مستقرة وغير مستقرة.
يتم تقديم الذبحة الصدرية المستقرة في شكلين رئيسيين: أ) الذبحة الصدرية الجهدية. ب) الذبحة الصدرية للراحة والتوتر. يشير ظهور نوبات الذبحة الصدرية أثناء الراحة إلى تفاقم مسار المرض ، مما يشير إلى عدم وصول الأكسجين إلى عضلة القلب أثناء الراحة. الذبحة الصدرية غير المستقرة تأخذ وسيطبين مرض القلب الإقفاري المزمن واحتشاء عضلة القلب الحاد. السمة المميزة لهذا النموذج هي عدم استقرار الدورة الدموية التاجية وفقًا للعلامات السريرية وعلامات تخطيط القلب مع تغيرات إقفارية عابرة. في 20-40٪ من المرضى ، تتحول الذبحة الصدرية غير المستقرة إلى احتشاء عضلة القلب.
اكتسب تواتر الإصابة بأمراض القلب الإقفارية طابع المرض الوبائي في معظم دول العالم في العقود الأخيرة ، ويحتل معدل الوفيات الناجمة عنه المرتبة الأولى بين جميع الأسباب الأخرى. في الولايات المتحدة ، يموت أكثر من 600000 شخص سنويًا بسبب مرض الشريان التاجي ومضاعفاته. انتشار المرض ، مثل الوفيات ، مرتفع بشكل خاص بين الرجال الذين تتراوح أعمارهم بين 45 و 65 ؛ في النساء ، يبدأ المرض بعد 10-15 سنة من المرض عند الرجال. السبب الأكثر شيوعًا للوفاة هو احتشاء عضلة القلب ومضاعفاته.
المسببات المرضية. IHD ، كقاعدة عامة ، يتطور مع تصلب الشرايين الضيق للشرايين التاجية. كشف تشريح الجثة عن تغيرات تصلب الشرايين في الشرايين التاجية في 92-94٪ من المرضى ، وأظهرت نتائج التصوير التاجي الانتقائي داخل الحجاج أنه تم الكشف عن تضيق بدرجات متفاوتة في 85٪ من المرضى الذين لديهم صورة سريرية للمرض. تطور تصلب الشرايين في الشرايين التاجية له نفس الأنماط الموجودة في أجزاء أخرى من نظام الأوعية الدموية. تظهر تغيرات تصلب الشرايين الأولية بالفعل في سن 15-20 سنة ، وفي سن 40-45 سنة تظهر بشكل ملحوظ ، وفي 3/4 من المرضى هناك تضيق في شريان تاجي واحد فقط بأكثر من 75٪ من التجويف . ملامح آفات تصلب الشرايين للشرايين التاجية هي: 1) توطين في المنطقة القريبة من فروع الشرايين التاجية الكبيرة تحت القلبية. 2) الطبيعة المقطعية للآفة الوعائية التي يزيد طولها عن 1-5 سم ؛ 3) الحفاظ على سالكة السفينة مرضية أو جيدة بعيدة عن المنطقة المصابة.
يمكن أن تكون العمليات المرضية المختلفة بمثابة عوامل مسببة لأمراض القلب الإقفارية: الانسداد عن طريق الكتل الخثارية ، وتشريح تمدد الأوعية الدموية في الشريان الأبهر بضغط أفواه الشرايين التاجية. كل هذه العمليات المرضية ، المتنوعة في طبيعتها ، وتصلب الشرايين في المقام الأول ، تسبب ضعف تدفق الدم عبر الشرايين التاجية وتكمن وراء التسبب في المرض.
التشريح المرضي. تخضع الشرايين التاجية لتغييرات مميزة لمراحل مختلفة من تطور عملية تصلب الشرايين: من الترسبات الدهنية دون الحد الأدنى إلى اللويحات التي تضيق بشكل حاد تجويف الأوعية الدموية وتجلط الدم مع انسداد الوعاء الدموي بالكامل. من حيث تواتر الآفات ، يكون الشريان الأمامي النازل في المقام الأول ، والشريان التاجي الأيمن في المرتبة الثانية ، والشريان التاجي الأيسر في المرتبة الثالثة ، ثم يتبعه جذع الشريان التاجي الأيسر. لوحظت آفات تصلب الشرايين المتعددة في الشرايين التاجية في 75٪ من المرضى. تم الحفاظ على سالكية فراش الشرايين التاجية البعيدة عن التضيق في 88٪ من الحالات ، ولكن مع وجود آفات متعددة ، فإن الظروف التشريحية للعمليات الترميمية على جميع الشرايين التاجية المتغيرة متاحة فقط في 30٪ من الحالات. والسبب في ذلك هو التوزيع غير المتكافئ وتطور تصلب الشرايين على طول الوعاء الدموي في الاتجاه البعيد. في مرض السكري وارتفاع ضغط الدم الشديد ، غالبًا ما تتأثر الأجزاء البعيدة من الشرايين التاجية بتصلب الشرايين.
تخضع عضلة القلب لتغييرات شكلية اعتمادًا على شكل ومرحلة مرض القلب الإقفاري. في المراحل الحادة من احتشاء عضلة القلب ، لوحظت بؤر نخر بأحجام مختلفة ، والتي يتم استبدالها تدريجياً بنسيج ندبي مع تطور تصلب القلب التالي للاحتشاء. مضاعفات الاحتشاء الحاد هي: تمزق الحاجز بين البطينين وتشكيل عيبه. تمزق الجدار الخارجي للبطين الأيسر مع نزيف في التامور والسدادة ؛ نخر العضلات الحليمي الذي يؤدي إلى قصور الصمام التاجي. تمدد الأوعية الدموية البطين الأيسر. يمكن أن يحدث تصلب القلب دون احتشاء سابق بسبب انتهاك تدفق الدم إلى عضلة القلب مع تضيق واضح في الشرايين التاجية للقلب - تصلب القلب العصيدي. جنبا إلى جنب مع عمليات التصلب وتليف عضلة القلب ، لوحظ تضخم عضلة القلب التعويضي.
الفيزيولوجيا المرضية لنقص تروية عضلة القلب. يتم إمداد القلب بالدم عن طريق الشرايين التاجية اليمنى واليسرى. يبلغ متوسط تدفق الدم عبر هذه الأوعية 80 مل / دقيقة لكل 100 غرام من مادة عضلة القلب. الملامح الرئيسية لتدفق الدم في عضلة القلب والتمثيل الغذائي: 1) يدخل معظم الدم إلى عضلة القلب أثناء الانبساط. 2) الضغط داخل عضلة القلب أثناء الانقباض يكون أعلى في الطبقات تحت الشغاف من البطين الأيسر ، وقطر الوعاء الدموي المثقوب صغير ، مما يزيد من مقاومة تدفق الدم ؛ 3) تستخلص عضلة القلب بشكل طبيعي 75٪ من الأكسجين ، ولا يمكن تحقيق زيادة أخرى في إمداد الأكسجين إلا بسبب زيادة تدفق الدم التاجي ، والذي يتم منعه عن طريق تضيق الشرايين التاجية في حالة تصلب الشرايين. يتم تحديد الحاجة إلى زيادة استهلاك الأكسجين من خلال العديد من العوامل: النشاط البدني ، والإجهاد ، وعدم انتظام دقات القلب ، ونغمة عضلة القلب ، وما إلى ذلك. إذا لم يكن من الممكن ضمان توفير كمية كافية من الدم ، يتطور عدم التوازن ويحدث نقص تروية عضلة القلب.
يلعب تضيق الشريان التاجي دورًا في تقليل تدفق الدم عندما يصل إلى 75٪ من التجويف أو أكثر. في ظل هذه الظروف ، لا يمكن تحقيق أي زيادة في الحاجة إلى زيادة تدفق الدم ، مثل النشاط البدني ، والنتيجة هي نقص تروية عضلة القلب.
في الظروف السريرية ، يختلف وقت انتقال التغيرات الإقفارية العكوسة إلى الاحتشاء ضمن حدود واسعة ، والتي تعتمد على العديد من العوامل: أ) سرعة تطور الانسداد ؛ ب) وجود آليات تعويضية أهمها التداول الجانبي. عادة ، توجد شبكة من الضمانات في عضلة القلب ، لكن تدفق الدم فيها صغير ، والضغط التراجعي 15 ملم زئبق. فن. نظرًا لانخفاض تدفق الدم المضاد في الشريان التاجي بسبب تضيق متزايد ببطء ، يزداد تدرج الضغط ، ويزداد تدفق الدم إلى الوراء ويزداد قطر الضمانات ، والتي يمكن أن توفر إمدادات الدم إلى المناطق الدماغية في عضلة القلب عند المستوى المناسب. يميز بين داخل النظام ، أي داخل حوض شريان واحد ، والضمانات بين الأنظمة. يوفر الأخير تدفقًا متصالبًا من نظام الشريان التاجي الأيسر إلى اليمين أو العكس. مع الانسداد السريع (تجلط الدم ، والتشنج ، وانسداد الشريان التاجي) ، تكون الضمانات غير كافية وظيفيًا ولا يمكنها حماية عضلة القلب من النخر الإقفاري - تطور احتشاء عضلة القلب.
التشخيص. المظاهر السريرية الرئيسية لمرض القلب الإقفاري هي متلازمة الألم- الذبحة الصدرية (الذبحة الصدرية). يحدث الألم النمطي النموذجي في شكل نوبات ، موضعية خلف القص ، وغالبًا في الثلث العلوي ، وغالبًا ما تكون في الثلث السفلي أو المنطقة الشرسوفية. يحدث الألم بعد التمرين ويستمر من 3-5 دقائق ويزول عند الراحة. رد الفعل الأكثر موثوقية من الناحية التشخيصية لأخذ النتروجليسرين: عادةً ما ينحسر الألم أو يزول بعد 1-2 دقيقة. قد تكون هناك أيضًا مظاهر أقل شيوعًا للذبحة الصدرية في شكل انزعاج في الصدر ، وشعور بنقص الهواء ، وعدم انتظام دقات القلب ، واضطرابات في النظم ، والشعور بالخوف. يعتبر تشعيع الألم في أحد الأطراف العلوية أو كليهما ، تحت الكتف ، في الرقبة سمة مميزة.
مع تقدم عملية تصلب الشرايين في الشرايين التاجية ، تحدث نوبات الذبحة الصدرية أثناء الراحة ، في الليل ، مع تغيير في وضع الجسم ، وأثناء وبعد تناول الطعام. من خلال شدة المظاهر السريرية - تواتر وشدة نوبات الذبحة الصدرية - يمكن للمرء أن يحكم على درجة الضرر الذي يلحق بالسرير التاجي.
المسار السريري للذبحة الصدرية متموج. يمكن أن تتغير فترات الحالة المستقرة نسبيًا عن طريق الانتقال إلى المزيد شكل حاد- الذبحة الصدرية غير المستقرة. المعايير التشخيصية للذبحة الصدرية غير المستقرة هي كما يلي: 1) تفاقم حاد للذبحة الصدرية المعتادة ، ظهور نوبات تستمر من 15 إلى 20 دقيقة في غياب عوامل استفزازية ؛ 2) حدوث نوبات تستمر من 15 إلى 20 دقيقة أو أكثر في الأشخاص الذين لم يسبق لهم الإصابة بالذبحة الصدرية ؛ 3) تأثير معبر بشكل ضعيف أو غيابه عن استخدام النتروجليسرين ؛ لوقف الهجوم ، عليك اللجوء إلى الأدوية أو المسكنات العصبية ؛ 4) نقص تروية عضلة القلب العابر بواسطة علامات تخطيط القلب: انخفاض المقطع ST ، انعكاس الموجة T ، ولكن عدم وجود موجة G المرضية ؛ 5) مستويات طبيعية أو مرتفعة قليلاً من الإنزيمات في الدم ، وغياب زيادة عدد الكريات البيضاء وزيادة ESR.
تم تحديد المجموعات التالية من المرضى الذين يعانون من الذبحة الصدرية غير المستقرة: أ) الظهور الأول - من عدة أيام إلى 3 أشهر ؛ ب) الذبحة الصدرية بعد احتشاء عضلة القلب في كل من الحادة و فترة تحت الحاد؛ ج) الذبحة الصدرية غير المستقرة في الخلفية مسار مزمنالأمراض. د) الذبحة الصدرية قبل الاحتشاء (حالة من التهديد باحتشاء عضلة القلب).
الذبحة الصدرية من نوع Prinzmetal هي شكل متغير يتميز بنوبات من الألم أثناء الراحة ، غالبًا في الليل ، وعدم حدوث نوبات استجابة للتوتر. تحدث نوبات الذبحة الصدرية في برنزميتال بسبب تشنج حاد في الشرايين التاجية وغالبًا ما تكون مصحوبة بعلامات إصابة عضلة القلب تحت التامور وفقًا لبيانات مخطط كهربية القلب.
احتشاء عضلة القلب - مظهر اضطراب حادالدورة الدموية التاجية مع نخر منطقة عضلة القلب من توطين مختلف. الاعراض المتلازمةتتكون من عدد من الأعراض: ألم حاد طويل الأمد خلف عظم القص. اضطرابات الإيقاع التغيرات في الدورة الدموية وأعراض قصور القلب.
الصدمة القلبية في احتشاء عضلة القلب هي أحد الأشكال الحادة لقصور الدورة الدموية بسبب تلف كتلة كبيرة من عضلة القلب وعوامل إضافية ، بما في ذلك اضطرابات النظم والتفاعلات الوعائية المحيطية وانخفاض تدفق الدم للأعضاء في الكبد والكلى والدماغ. أهم الأعراض السريرية للصدمة: انخفاض ضغط الدم الانقباضي إلى 80 ملم زئبق. فن .؛ شحوب وبرودة الجلد. قلة البول أقل من 20 مل / ساعة أو انقطاع البول ؛ الخمول والارتباك.
فشل القلب شائع الأعراض السريريةمرض القلب الإقفاري. في الأشكال الحادة من أمراض القلب الإقفارية ، يبدأ قصور القلب ، وخاصة البطين الأيسر ، كربو قلبي ، وذمة رئوية. في الأشكال المزمنة لأمراض القلب الإقفارية ، يزداد قصور الدورة الدموية تدريجياً بسبب تصلب القلب البؤري الكبير ، وتمدد الأوعية الدموية في البطين الأيسر بعد الاحتشاء ، والقصور التاجي التالي للاحتشاء. مع وجود عيب ما بعد الاحتشاء في الحاجز بين البطينين ، فإن الزيادة السريعة في فشل الدورة الدموية هو العرض الرئيسي.
في الأشكال غير المعقدة من مرض الشريان التاجي ، تكون الذبحة الصدرية هي العَرَض الرئيسي ، وبيانات الفحص البدني نادرة للغاية: لا يكشف الفحص والتسمع والجس عن أي تشوهات. أثناء الهجوم ، قد تحدث نغمة مرضية III. تشير النفخة الانقباضية إلى خلل وظيفي في العضلة الحليمية ، وغالبًا ما تُسمع في تصلب القلب. النفخة الانقباضية الخشنة التي تحدث في الأيام الأولى من احتشاء عضلة القلب الحاد هي نتيجة للقصور التاجي التالي للاحتشاء أو تمزق الحاجز بين البطينين. وتتميز هذه الأخيرة بوجود نفخة مع وجود مركز الزلزال على الحافة اليمنى من عظمة القص ، بينما يتم إجراء نفخة ارتجاع الصمام التاجي في الإبط على اليسار. بشكل عام ، عند الفحص الموضوعي للمريض ، من الضروري الانتباه إلى مستوى ضغط الدم ، واضطرابات النظم ، ووجود ضوضاء على القلب والأوعية الكبيرة. كل هذه البيانات تسمح لنا بالحصول على فكرة عن علامات تصلب الشرايين بشكل عام وتلف القلب.
تخطيط كهربية القلب أثناء الراحة - قصور الدورة الدموية التاجية في أشكال مختلفة من أمراض الشريان التاجي ، واضطرابات النظم والتوصيل ، وتلف عضلة القلب والنخر. ومع ذلك ، في كثير من المرضى ، قد يكون تخطيط القلب أثناء الراحة أمرًا طبيعيًا. يكشف تخطيط القلب الكهربائي (قياس سرعة القلب) عن قصور في الشريان التاجي بسبب نقص احتياطي الشريان التاجي الضروري. تعتبر معايير اختبار التمرين الإيجابي ارتفاع الفاصل ST في الخيوط القياسية بأكثر من 1 مم ، وفي الصدر يؤدي إلى أكثر من 2 مم.
لا يكشف الفحص بالأشعة السينية لمرض القلب الإقفاري عن أي أعراض خاصة. من المهم لتشخيص تمدد الأوعية الدموية في القلب وفشل القلب كمظهر من مظاهر مضاعفات مرض الشريان التاجي (احتقان الدائرة الصغيرة ، تمدد تجاويف القلب ، وذمة رئوية).
تصوير الأوعية التاجية الانتقائي هو الطريقة الأكثر دقة للتشخيص الموضعي لآفات تصلب الشرايين التاجية للقلب ، مما يسمح بتحديد درجة التضييق وموقعه ، وحالة السرير المحيطي للشرايين التاجية وحالة الدورة الدموية الجانبية.
يشار إلى تصوير الأوعية التاجية الانتقائي كإجراء تشخيصي نهائي في اختيار المرضى الذين يعانون من مرض الشريان التاجي لإجراء الجراحة. بالإضافة إلى ذلك ، يتم استخدامه للمرضى الذين يشتبه في وجود شذوذ خلقي في الشرايين التاجية للقلب ، مع تمدد الأوعية الدموية بعد احتشاء البطين الأيسر أو مضاعفات أخرى لنوبة قلبية - عيب في الحاجز بين البطينين. يعد تصوير الأوعية التاجية ضروريًا بشكل خاص في حالة الاشتباه في تضيق الجذع الأيسر للشريان التاجي. في المرضى الذين يعانون من مرض الشريان التاجي والذين خضعوا للرجفان القلبي ، فإن تصوير الأوعية التاجية ضروري لفهم أسباب هذه المضاعفات. بشكل عام ، يعتبر تصوير الأوعية التاجية مهمًا لاختيار طريقة العلاج لمريض مصاب بمرض الشريان التاجي مع صورة سريرية حادة وفعالية غير كافية للعلاج بالعقاقير.
يتم إجراء تصوير البطين الأيسر بالتزامن مع تصوير الأوعية التاجية. يسمح لك بتقييم وظيفة الانقباض من خلال التحليل النوعي والكمي لمخطط البطين. من الضروري إجراء تقييم شامل لتصوير الأوعية التاجية وبيانات تصوير البطين لإنشاء مؤشرات دقيقة للعلاج الجراحي.
تتيح دراسة النويدات المشعة لتدفق الدم في الشريان التاجي وتروية عضلة القلب (المسح باستخدام كاميرا جاما والتصوير البطيني للنويدات) تقييم درجة ضعف إمداد عضلة القلب بالدم ، الحالة الوظيفيةلتوضيح المؤشرات الخاصة بالعملية ومن ثم تحديد مدى فعاليتها.
علاج او معاملة. يعتمد اختيار طريقة العلاج على تقييم شامل لكل مريض ، وفهم شدة آفات الشريان التاجي وفعالية العلاج بالعقاقير ، بالإضافة إلى معرفة تشخيص المسار الطبيعي للمرض. يشمل العلاج الدوائي مجموعة من الأدوية: النتروجليسرين ، والنترات طويلة المفعول ، وحاصرات B ، ومناهضات الكالسيوم. من الضروري تطبيع ضغط الدم وتقليل وزن الجسم والإقلاع عن التدخين.
الطريقة الرئيسية العلاج الجراحيأشكال مختلفة من مرض الشريان التاجي هي إعادة توعية مباشرة لعضلة القلب: مفاغرة الشريان التاجي والثدي وتطعيم مجازة الشريان التاجي ذاتي الوريد. كلا النوعين من إعادة توعية عضلة القلب لهما مزايا وقيود معينة. لذلك ، يعتمد اختيار الطريقة على الخبرة ويعتمد على عدد الشرايين التاجية المصابة التي يجب تحويلها.
مع التطعيم الجانبي المتعدد من 3-4 شرايين ، يتم استخدام أوتوفين. يمكن إجراء تدخل مشترك باستخدام مفاغرة للشريان التاجي والثدي وتطعيم مجازة الشريان التاجي الوريدي.
يتم تحديد مؤشرات الجراحة في مرض الشريان التاجي المزمن من خلال تقييم شدة الذبحة الصدرية ومقاومتها العلاج من الإدمان؛ درجة وتوطين تضيق الشرايين التاجية. وظيفة انقباض عضلة القلب.
الراحة والذبحة الصدرية الجهدية ، المقاومة للعلاج بالعقاقير ، هي الأساس مؤشر سريريللعملية. المعيار الموضوعي لشدة الذبحة الصدرية هو اختبار إيجابي وقلة التحمل النشاط البدني(أقل من 400 كجم / دقيقة). يعد تلف السرير التاجي مع تضيق الشريان بنسبة 75٪ أو أكثر عاملًا تشريحيًا يحدد الحاجة إلى إعادة توعية عضلة القلب. يشار إلى الأخير إذا كانت عضلة القلب في منطقة الشريان المصاب قابلة للحياة ولا يتم استبدالها بندبة واسعة النطاق. يعتبر ضعف عضلة القلب الإقفاري مؤشرًا لإجراء الجراحة.
تضيق الجذع الأيسر للشريان التاجي بنسبة 70٪ وهزيمة الشرايين التاجية الثلاثة هي الأشد إشارة مهمةللجراحة ، لأن معدل وفيات هؤلاء المرضى بالمسار الطبيعي أعلى من معدل الوفيات في الجراحة.
موانع الجراحة عامة - أمراض شديدة مصاحبة للرئتين والكبد والكلى والدماغ وضغط دم ثابت أعلى من 180/100 مم زئبق. فن. العمر فوق 70 سنة ليس موانع للحالة العامة للمريض. مع زيادة الوزن (أكثر من 90 كجم) مع اتباع نظام غذائي مناسب ، يمكن تحقيق انخفاض في وزن الجسم ثم إجراء العملية: موانع محلية: تلف الشرايين التاجية البعيدة ، قطر الشريان التاجي أقل من 1.5 مم ، انخفاض في جزء طرد البطين الأيسر أقل من 0.30 إذا لم يكن ناتجًا عن تمدد الأوعية الدموية أو عيب الصمام التاجي بعد الاحتشاء ، عيب الحاجز البطيني.
تنبؤ بالمناخ. يحدث اختفاء الذبحة الصدرية بعد الجراحة في 70٪ وفي 15-20٪ من المرضى هناك تحسن ملحوظ. تؤدي إعادة توعية عضلة القلب إلى زيادة تحمل التمرينات وتحسين نوعية الحياة. في 40٪ من المرضى ، تتحسن وظيفة انقباض عضلة القلب. ترتبط النتائج الجيدة للعملية بوظيفة التحويلات. تبلغ نسبة المباح المبكرة للتحويلات 75-85٪ ، كما أن سالكية الكسب غير المشروع من الشريان الثديي الداخلي أعلى - 90٪. بمرور الوقت ، ينخفض عدد التحويلات المسموح بها سنويًا بنسبة 2-3٪ بسبب تطور عملية تصلب الشرايين أو نتيجة للتليف الداخلي للتحويلة.