Introducere
Majoritatea cărților de referință medicale sunt concepute pentru un cerc restrâns de specialiști: medici, farmaciști, studenți ai școlilor medicale. Pentru o persoană obișnuită care nu deține terminologie medicală, este destul de dificil să înțelegem informațiile conținute în acestea. Cartea pe care o ții în mână este destinată unei game largi de cititori care nu au legătură cu medicina prin natura muncii lor. În aceasta, în forma cea mai simplă și accesibilă, sunt expuse cele mai caracteristice semne ale bolilor și stărilor comune ale corpului, sunt descrise în detaliu simptomele și posibilele manifestări ale bolilor pe care orice persoană le poate detecta independent. Toate acestea vă pot ajuta să identificați în timp util patologia primele etape, descrieți mai detaliat starea dumneavoastră când consultați un medic, ceea ce înseamnă că aceasta va contribui la stabilirea timpurie a diagnosticului corect și, în consecință, la un tratament eficient.
O secțiune separată a cărții este dedicată droguri... Aici este dat caracteristici generale medicamente, descrie căile posibile de administrare și excreție a medicamentelor, metamorfozarea lor în organism, caracteristicile de dozare, sensibilitatea individuală etc. Se acordă o atenție deosebită regulilor de alegere a unui medicament.
Cu toate acestea, trebuie amintit că nici acest ghid și nici o altă carte medicală nu vor înlocui vreodată un medic. Vă va ajuta doar să navigați în varietatea patologiilor și să determinați care dintre specialiști este mai bine să contactați mai întâi: un terapeut, specialist în boli infecțioase, chirurg, traumatolog și dacă altcineva.
Fii sănătos!
Capitolul 1 Simptome
Durere abdominală
Diferite boli pot provoca dureri abdominale:
Tractul gastrointestinal (gastrită, ulcer peptic, enterită);
Ficatul și vezica biliară (hepatită, colecistită, colelitiază);
Rinichi (urolitiaza);
Organele genitale ( sarcina extrauterina, anexită);
Coloana vertebrală (osteocondroză);
Sistemul nervos (sciatică);
Mușchii abdominali (miozita);
Și chiar și organele toracice (pleurezie).
Durerea variază în funcție de locație:
În abdomenul superior drept (colecistită, colelitiază, hepatită);
În abdomenul superior stâng (gastrită, ulcer peptic, hernie a diafragmei esofagiene);
În mijlocul abdomenului (esofagită, hernie hiatală);
În abdomenul inferior drept (apendicită, anexită);
În abdomenul inferior stâng (sigmoidită, anexită).
În plus, durerea diferă: în natură (senzația de arsură indică iritare, presiunea indică întinderea excesivă, spasmul - despre contracții puternice); momentul apariției (conexiune cu aportul de alimente, frecvență); frecvență (unică, rară, frecventă).
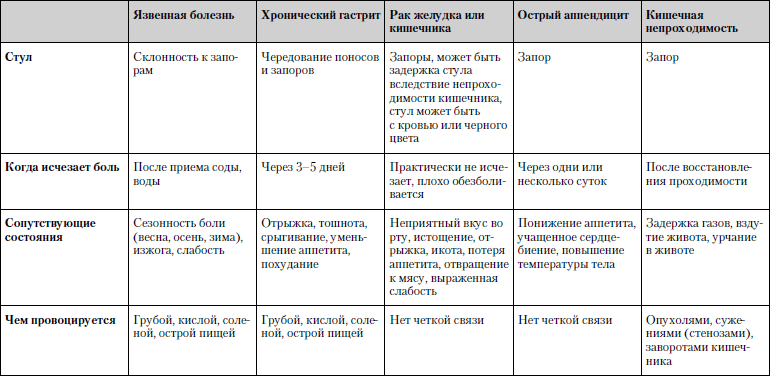
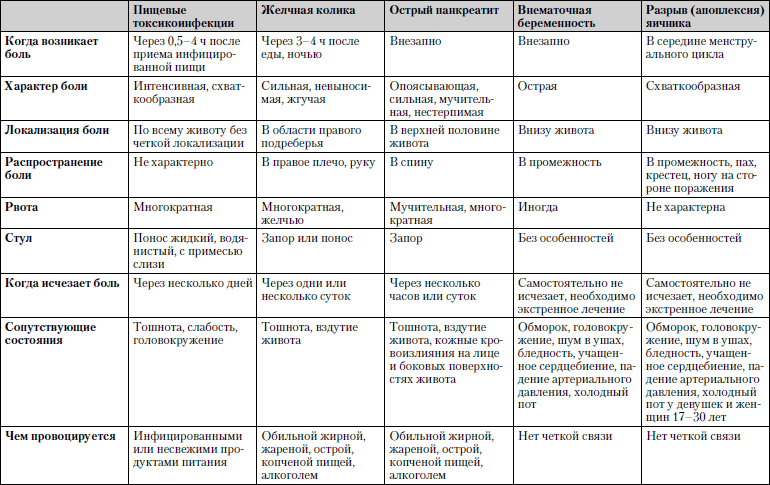
Caracteristicile comparative ale bolilor în care durerea abdominală este unul dintre simptomele principale sunt prezentate în tabel. 1.1.
Tabelul 1.1. Durere abdominală
Studiu. Analiza generală urină și sânge, test biochimic de sânge, examen fecal, radiografie și examinare cu ultrasunete a organelor cavitate abdominală, examinarea secțiunilor accesibile ale intestinului cu o sondă flexibilă optică.
În niciun caz nu trebuie utilizate medicamente anestezice până când nu se identifică în cele din urmă cauza durerii din abdomen! Acest lucru poate ascunde imaginea unui "accident" grav în cavitatea abdominală și astfel poate amâna furnizarea de îngrijiri medicale imediate, care vor duce în mod necesar la complicații grave, uneori letale.Dureri musculare
Durerea musculară este un simptom care reflectă leziunile musculare.
Cel mai adesea, acest simptom apare în bolile musculare inflamatorii (miozita). Durerea în astfel de boli crește brusc odată cu mișcările, contracțiile și senzația (palparea). Caracterizat prin prezența edemului muscular, tensiunea sa de protecție. Mișcarea în partea corespunzătoare a corpului este limitată.
Destul de des există și dureri musculare fără semne de inflamație (mialgie), care se dezvoltă după o activitate fizică excesivă și neobișnuită, cu tulburări electrolitice în organism și malnutriție a țesutului muscular. Apariția acestui tip de durere poate fi favorizată de acută boli infecțioase, hipotermie, boli organe interne, efecte psihoemotive. Durerea apare spontan în mușchi la palpare, poate fi localizată și răspândită.
La rândul său, durerea este însoțită de hemoragii, vânătăi, rupturi musculare.
În plus, există o serie de boli în care, împreună cu durerea musculară, există un simptom slabiciune musculara... Uneori chiar are prioritate față de durere. Astfel de boli sunt:
Miopatie - se caracterizează prin slăbiciune musculară, oboseală, atrofie, tonus scăzut al mușchilor afectați. Această afecțiune poate fi rezultatul miozitei cronice;
Miastenia gravis - se dezvoltă ca urmare a unei încălcări a proceselor de transmitere a excitației neuromusculare. Cu această boală, simptomul slăbiciunii musculare este cel mai pronunțat, ocupă un loc de frunte în imaginea bolii;
Miotonia este o dificultate puternică în relaxarea mușchilor după contracția lor puternică. După mai multe încercări repetate, mai apare relaxarea musculară.
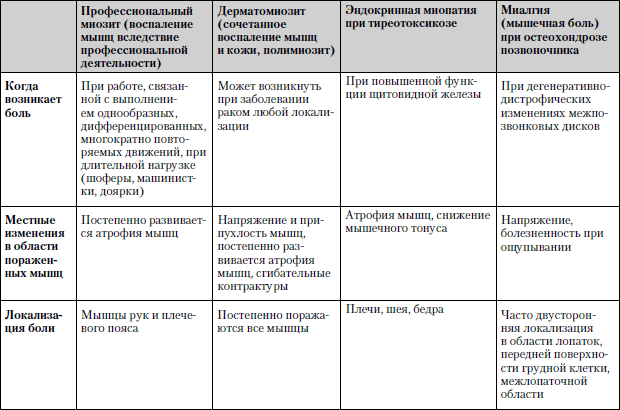
Caracteristicile comparative ale bolilor în care durerea musculară este unul dintre simptomele principale sunt prezentate în tabel. 1.2.
Pagina curentă: 1 (totalul cărții are 18 pagini) [pasaj disponibil pentru lectură: 12 pagini]
Lilia Methodievna Savko
Carte de referință medicală universală. Toate bolile de la A la Z
Introducere
Majoritatea cărților de referință medicale sunt concepute pentru un cerc restrâns de specialiști: medici, farmaciști, studenți ai școlilor medicale. Este destul de dificil pentru o persoană obișnuită care nu cunoaște terminologia medicală să înțeleagă informațiile conținute în acestea. Cartea pe care o ții în mâini este destinată unei game largi de cititori care nu au legătură cu medicina prin natura muncii lor. În aceasta, în forma cea mai simplă și accesibilă, sunt expuse cele mai caracteristice semne ale bolilor și stărilor comune ale corpului, sunt descrise în detaliu simptomele și posibilele manifestări ale bolilor pe care orice persoană le poate detecta independent. Toate acestea vă pot ajuta să identificați în timp util patologia în stadiile incipiente, să vă descrieți mai detaliat starea când mergeți la un medic, ceea ce înseamnă că va contribui la un diagnostic precoce corect și, în consecință, la un tratament eficient.
O secțiune separată a cărții este dedicată drogurilor. Aici este prezentată o descriere generală a medicamentelor, modalitățile posibile de administrare și excreție a medicamentelor, metamorfozarea lor în organism, caracteristicile dozelor, sensibilitatea individuală etc. Se acordă o atenție deosebită regulilor de alegere a unui medicament.
Cu toate acestea, trebuie amintit că nici acest ghid și nici o altă carte medicală nu vor înlocui vreodată un medic. Vă va ajuta doar să navigați în varietatea patologiilor și să determinați care dintre specialiști este mai bine să contactați mai întâi: un terapeut, specialist în boli infecțioase, chirurg, traumatolog și dacă altcineva.
Fii sănătos!
Capitolul 1
Simptome
Durere abdominală
Diferite boli pot provoca dureri abdominale:
Tractul gastrointestinal (gastrită, ulcer peptic, enterită);
Ficatul și vezica biliară (hepatită, colecistită, colelitiază);
Rinichi (urolitiaza);
Organe genitale (sarcină ectopică, anexită);
Coloana vertebrală (osteocondroză);
Sistemul nervos (sciatică);
Mușchii abdominali (miozita);
Și chiar și organele toracice (pleurezie).
Durerea variază în funcție de locație:
În abdomenul superior drept (colecistită, colelitiază, hepatită);
În abdomenul superior stâng (gastrită, ulcer peptic, hernie a diafragmei esofagiene);
În mijlocul abdomenului (esofagită, hernie hiatală);
În abdomenul inferior drept (apendicită, anexită);
În abdomenul inferior stâng (sigmoidită, anexită).
În plus, durerea diferă: în natură (senzația de arsură indică iritare, presiunea indică întinderea excesivă, spasmul - despre contracții puternice); momentul apariției (conexiune cu aportul de alimente, frecvență); frecvență (unică, rară, frecventă).
Caracteristicile comparative ale bolilor în care durerea abdominală este unul dintre simptomele principale sunt prezentate în tabel. 1.1.
Tabelul 1.1. Durere abdominală
Studiu... Analiza generală a urinei și a sângelui, analiza biochimică a sângelui, examinarea fecală, examinarea cu raze X și ultrasunete a organelor abdominale, examinarea părților accesibile ale intestinului cu o sondă flexibilă optică.
În niciun caz nu trebuie utilizate medicamente anestezice până când nu se identifică în cele din urmă cauza durerii din abdomen! Acest lucru poate ascunde imaginea unui "accident" grav în cavitatea abdominală și astfel poate amâna furnizarea de îngrijiri medicale imediate, care vor duce în mod necesar la complicații grave, uneori letale.
Dureri musculare
Durerea musculară este un simptom care reflectă leziunile musculare.
Cel mai adesea, acest simptom apare în bolile musculare inflamatorii (miozita). Durerea în astfel de boli crește brusc odată cu mișcările, contracțiile și senzația (palparea). Caracterizat prin prezența edemului muscular, tensiunea sa de protecție. Mișcarea în partea corespunzătoare a corpului este limitată.
Destul de des, există și dureri musculare fără semne de inflamație (mialgie), care se dezvoltă după un efort fizic excesiv și neobișnuit, cu tulburări electrolitice în corp și malnutriție a țesutului muscular. Apariția acestui tip de durere poate fi favorizată de boli infecțioase acute, hipotermie, boli ale organelor interne, efecte psihoemoționale. Durerea apare spontan în mușchi la palpare, poate fi localizată și răspândită.
La rândul său, durerea este însoțită de hemoragii, vânătăi, rupturi musculare.
În plus, există o serie de boli în care, împreună cu durerea musculară, există un simptom al slăbiciunii musculare. Uneori chiar are prioritate față de durere. Astfel de boli sunt:
Miopatie - se caracterizează prin slăbiciune musculară, oboseală, atrofie, tonus scăzut al mușchilor afectați. Această afecțiune poate fi rezultatul miozitei cronice;
Miastenia gravis - se dezvoltă ca urmare a unei încălcări a proceselor de transmitere a excitației neuromusculare. Cu această boală, simptomul slăbiciunii musculare este cel mai pronunțat, ocupă un loc de frunte în imaginea bolii;
Miotonia este o dificultate puternică în relaxarea mușchilor după contracția lor puternică. După mai multe încercări repetate, mai apare relaxarea musculară.
Caracteristicile comparative ale bolilor în care durerea musculară este unul dintre simptomele principale sunt prezentate în tabel. 1.2.
Tabelul 1.2. Dureri musculare
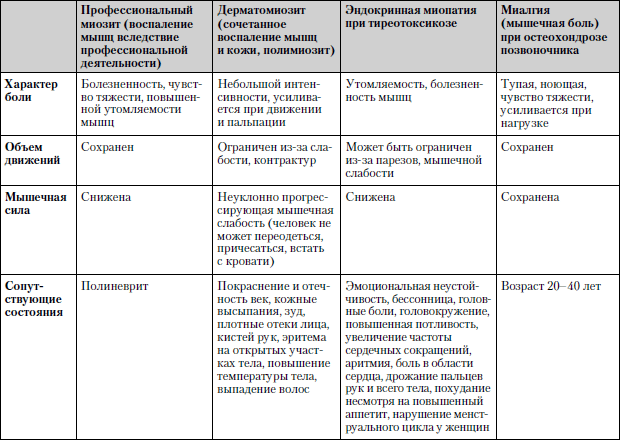
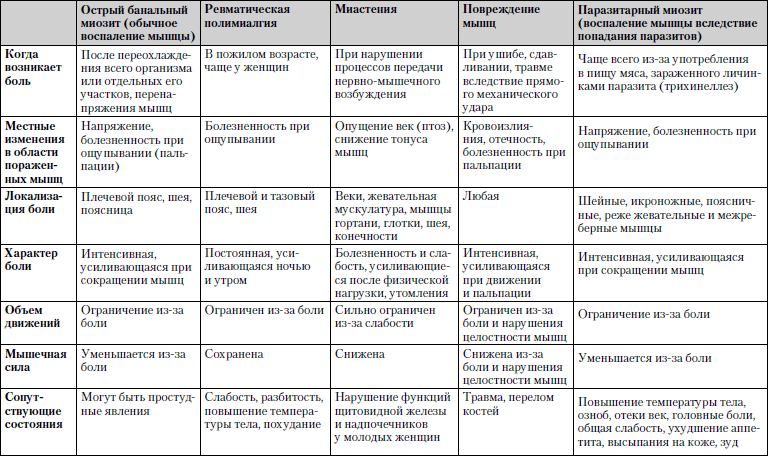
Studiu... Analiza generală a sângelui și a urinei, test de sânge biochimic, cercetare stare funcțională mușchi (electromiografie), raze X ale zonei afectate, dacă este necesar, examinarea unei bucăți de țesut muscular (biopsie).
Tratament
Dureri în piept
Durerea toracică poate avea o varietate de origini. De exemplu, pot fi cauzate de patologia coloanei vertebrale, a coastelor, a mușchilor, a nervilor intercostali sau a organelor interne. Durerea în regiunea inimii este discutată în secțiunea următoare, Durerea în regiunea inimii.
Superficial durerea toracică (toracalgia) apare din cauza deteriorării:
Piele (dermatită, zona zoster, erizipel);
Muschii (miozita);
Sân (mastită, mastopatie, tumoră);
Coaste (periostită, osteomielită, neoplasme);
Nervi intercostali (neuropatie);
Coloana vertebrală (osteoartrita, artrita reumatoida, spondilită anchilozantă).
O astfel de durere, dureroasă sau înțepătoare, uneori destul de intensă și prelungită, se intensifică cu mișcări bruște ale trunchiului, pe partea dureroasă în poziție culcat. Durerea superficială poate apărea, de asemenea, ca urmare a afectării reflexe secundare a structurilor toracice din cauza bolilor organelor interne din apropiere (pleură, plămâni, inimă, esofag, stomac, vezica biliara, ficat). Localizarea poate fi anterioară (sternală, claviculară, sectorială etc.) sau posterioară (în zona scapulei - scapalgie sau scapulalgie, în zonă toracică coloana vertebrală - dorsalgia).
Adânc durerea în zona pieptului este cauzată de deteriorarea organelor interne:
Pleura (pleurezie);
Plămâni (pneumonie crupă, abces, tuberculoză);
Traheea (traheita);
Aorta toracică (aortită, anevrism aortic, tromboembolism);
Mediastin (emfizem mediastinal, neoplasme).
Durerea toracică superficială este destul de ușor de definit. Durerea rezultată din leziunile cutanate este însoțită de elemente ale unei erupții cutanate.
Cauza durerii toracice profunde este mai dificil de determinat. Acest lucru este practic imposibil fără metode suplimentare de examinare. Dar pentru unii trasaturi caracteristice se poate presupune prezența uneia sau altei patologii.
Destul de des, la o persoană, durerea toracică poate apărea simultan sub influența nu a unuia, ci a mai multor motive, ceea ce complică foarte mult diagnosticul.
Caracteristicile comparative ale bolilor în care unul dintre simptomele principale este durerea toracică este prezentată în tabel. 1.3.
Tabelul 1.3. Dureri în piept
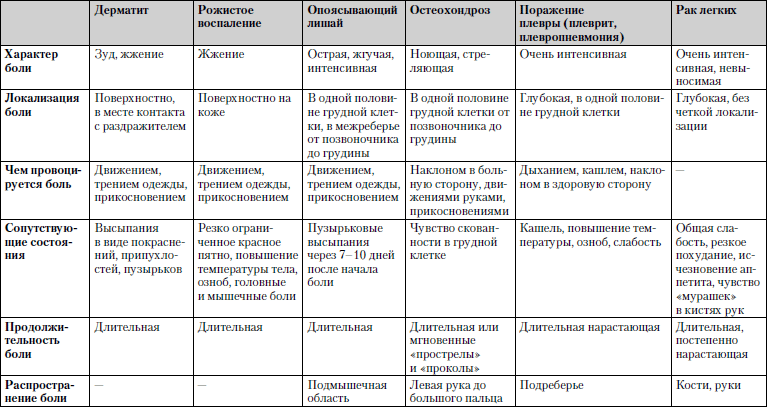
Studiu include în mod necesar teste de sânge generale și biochimice, imagini cu raze X.
Tratament... Tratament simptomatic care vizează ameliorarea durerii. Practic, se utilizează antiinflamatoare nesteroidiene cu efect analgezic bun - aspirină, paracetamol, naproxen, diclofenac, analgin, nise, ketorol, nurofen, xefocam, piroxicam, meloxicam, movalis, celebrex, nimesil. Tratamentul suplimentar care vizează eliminarea cauzei bolii este prescris de medic după diagnosticarea acestuia.
Durere în regiunea inimii
Acesta este cel mai frecvent motiv pentru care se solicită asistență medicală. O astfel de durere poate apărea din cauza:
Tulburări alimentare ale mușchiului inimii (dureri anginoase);
Boli funcționale a sistemului cardio-vascular(cardialgia);
Boli ale inimii și ale membranelor sale, vase mari;
Alte boli (cadrul musculo-scheletic al pieptului, organele mediastinale, cavitatea abdominală etc.).
În identificarea cauzei anxietății în regiunea inimii, clarificarea caracteristicilor acestei dureri joacă un rol cheie:
Ce fel de durere este - presare, împușcare, înjunghiere, paroxistică, în creștere sau palpitante;
Când apare durerea - este legată de activitate fizica, schimbarea poziției corpului (flexie, extensie, rotire, rotație a capului etc.), aport de alimente;
Care sunt durata durere- pe termen scurt, pe termen lung sau permanent;
Unde apare durerea - în mijlocul pieptului, în zona mamelonului stâng, în jumătatea stângă a pieptului etc .;
Când și în ce condiții durerea dispare - în timpul odihnei sau într-o anumită poziție a corpului;
Eficacitatea administrării nitroglicerinei - durerea dispare, scade sau nu are efect;
Senzații la apăsarea spațiilor intercostale, mușchii pieptului, coloanei vertebrale - există durere în anumite puncte sau nu există senzație.
Este important să aflați condițiile asociate și prezența bolilor cronice.
Caracteristicile comparative ale bolilor în care unul dintre simptomele principale este durerea în regiunea inimii este prezentată în tabel. 1.4.
Tabelul 1.4. Durere în regiunea inimii
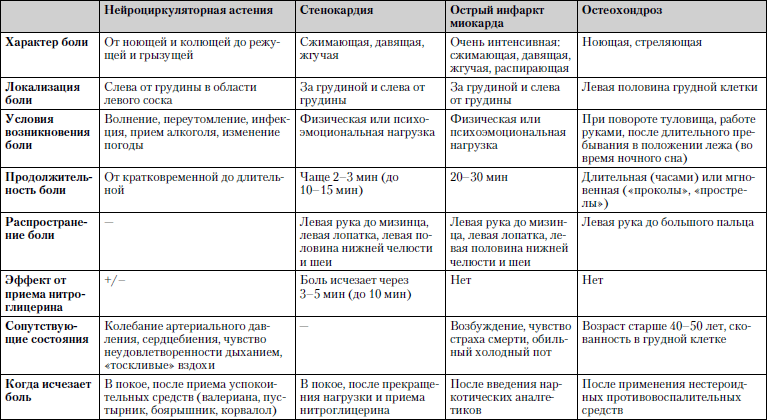
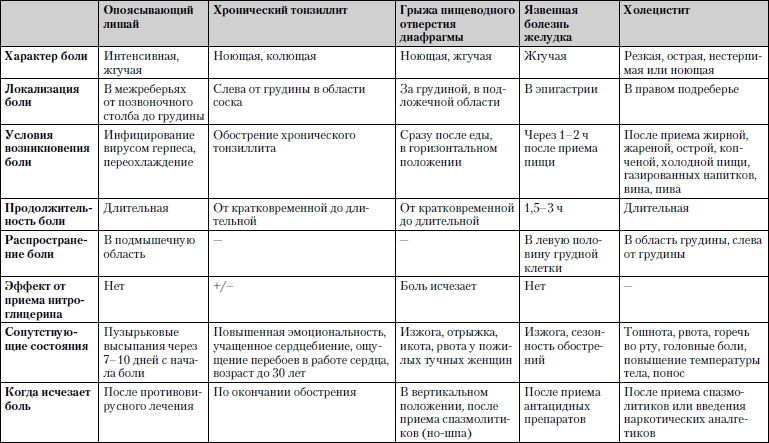
Studiu... Electrocardiografie, analiză generală și biochimică a sângelui, radiografie toracică, examinare cu ultrasunete a inimii.
Tratament... În caz de durere în regiunea inimii, în primul rând, este necesar:
Oferiți pace fizică și psihologică (opriți toate tipurile de stres, luați o poziție confortabilă a corpului);
Oferiți suficient aer proaspatîn cameră, accesul la acesta ar trebui să fie liber (deschideți o fereastră, dacă este posibil, scoateți din cameră toți cei prezenți, desfaceți gulerul, scoateți cravata care leagă cufăr haine);
Luați validol sau nitroglicerină, sedative (tinctură de valeriană, păducel, sunătoare, picături de inimă, corvalol);
Dacă există încredere că durerea nu este asociată cu patologia inimii și a vaselor de sânge, ci este o consecință a afectării sistemului musculo-scheletic (osteocondroză, radiculită a coloanei toracice), atunci este mai indicat să luați imediat medicamente anestezice. -medicamente inflamatorii (diclofenac, ibuprofen, naproxen, nise, nimesil, movalis).
În orice caz, trebuie să contactați medicul pentru ajutor medical, deoarece, de exemplu, pe fundalul rajulitei banale, boala ischemică inima și tratamentul prematur vor duce la complicații grave.
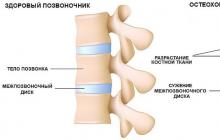
Durerea coloanei vertebrale
Acesta este unul dintre principalele simptome care reflectă modificările patologice ale scheletului axial.
Cel mai adesea, durerea apare din cauza modificărilor degenerative ale corpurilor vertebrale, articulațiilor intervertebrale, discurilor, ligamentelor (spondiloză deformantă, osteocondroză intervertebrală, spondiloartroză). Modificări degenerative-distrofice la nivelul coloanei vertebrale de severitate variabilă sunt detectate la aproape fiecare persoană în vârstă prin examinarea cu raze X. Cu toate acestea, bolile includ cazurile în care aceste modificări sunt însoțite de manifestări clinice.
Una dintre cele mai motive frecvente durerile coloanei vertebrale sunt, de asemenea, leziuni inflamatorii (spondiloartrita). Cel mai adesea ele reprezintă una dintre manifestări boli sistemice sistemul musculo-scheletic sau un proces infecțios în organism.
Durerea limitată poate apărea atunci când corpurile vertebrale sunt distruse de tumori (benigne, maligne, metastatice) sau de traume.
Durerea frecventă poate fi cauzată de tulburări de mineralizare osoasă (osteoporoză).
În plus, durerea la nivelul coloanei vertebrale se poate răspândi din alte organe interne. De obicei, acest tip de durere apare în timpul exacerbării bolii de bază.
Caracteristicile comparative ale bolilor în care durerea la nivelul coloanei vertebrale este unul dintre simptomele principale este prezentată în tabel. 1.5.
Tabelul 1.5. Durerea coloanei vertebrale
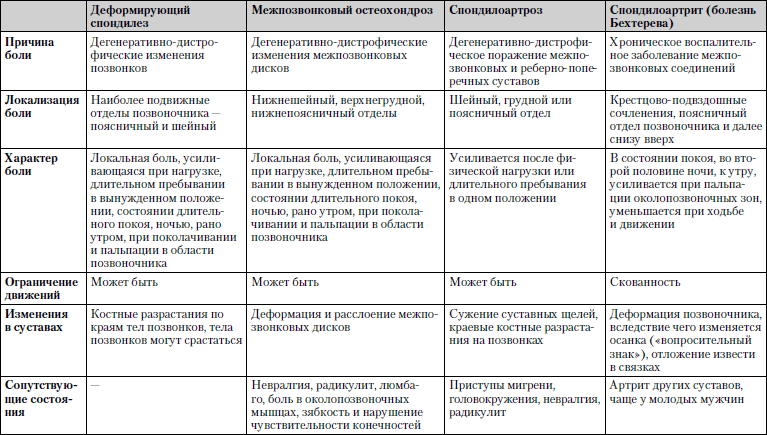
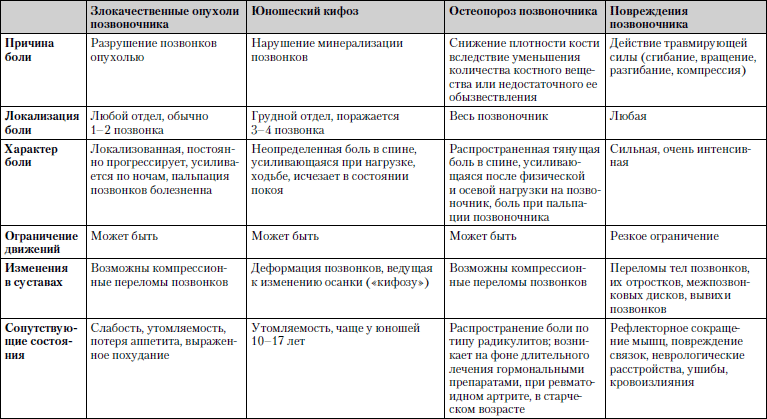
Studiu... Radiografia coloanei vertebrale în două proiecții, tomografia.
Tratament... Înainte de a clarifica diagnosticul și de a prescrie un tratament țintit, este posibil să se utilizeze medicamente antiinflamatoare nesteroidiene ca anestezice atât în interior, cât și sub formă de unguente extern (diclofenac, ibuprofen, indometacină, nise, ketorol, nurofen, xefocam, piroxicam, meloxicam , movalis, celebrex) ...
Dureri articulare
Acesta este unul dintre principalele simptome care reflectă deteriorarea sistemului musculo-scheletic. Cel mai adesea apare durerea:
Cu artroza (osteoartrita, osteocondroza) - leziuni degenerative (până la 80% din toate bolile articulare);
Artrita - leziuni inflamatorii ale articulațiilor (reumatice, reumatoide, infecțioase).
Cu toate acestea, dureri de această natură pot apărea și în cazul bolilor altor organe și sisteme (leziuni sistemice ale țesutului conjunctiv, tulburări metabolice, modificări hormonale si etc.). Patologia articulară datorată bolilor non-reumatice ale altor organe este denumită în mod obișnuit artropatie.
Durerea articulară variază:
După localizare:
- una sau mai multe articulații;
- articulații mici sau mari;
- leziune unilaterală sau simetrică;
Caracter - intensitate, constanță, frecvență, durată, ritm în timpul zilei, prezența unor intervale nedureroase, senzație de rigiditate, restricționarea mișcărilor;
Condițiile pentru apariția durerii sunt legate de sarcină, mișcare, mers pe jos și în jos pe scări, mâncare, vreme.
Modificările din zona articulațiilor afectate au următoarele semne:
Roșeața pielii în zona articulațiilor;
Creșterea temperaturii pielii în zona articulațiilor în comparație cu zonele înconjurătoare și simetrice;
Mobilitate limitată în articulație;
Deformații (umflături, umflături);
Defigurarea (creșterea osoasă) a articulației.
Caracteristicile comparative ale afecțiunilor în care durerea articulară este unul dintre simptomele principale sunt prezentate în tabel. 1.6.
Tabelul 1.6. Dureri articulare
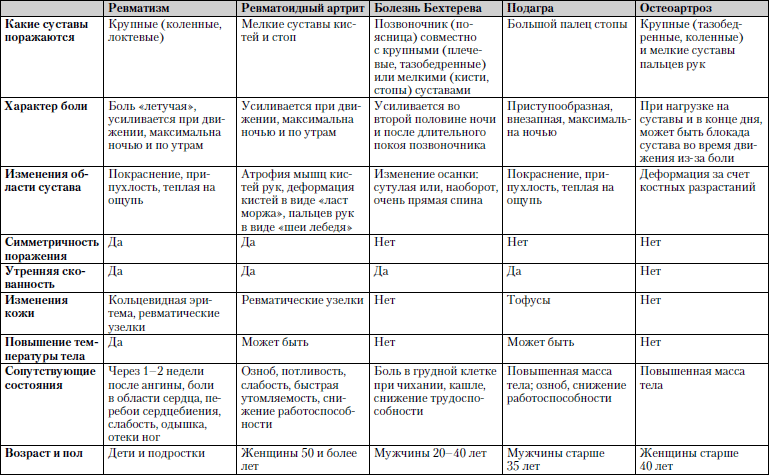
Studiu... Analiza generală a sângelui și a urinei, analiza biochimică a sângelui, electrocardiograma, radiografia articulațiilor afectate și simetrice, puncția diagnostic a articulației urmată de examinarea lichidului articular (sinovial).
Tratament... Înainte de a clarifica diagnosticul și de a prescrie un tratament țintit, este posibil să se utilizeze medicamente antiinflamatoare nesteroidiene ca anestezice atât în interior, cât și sub formă de unguente, geluri, creme topice (diclofenac, ibuprofen, indometacin, nise, ketorol, nurofen, xefocam , piroxicam, meloxicam, movalis, celebrex, nimesil).
Durere de cap
Durerile de cap sunt unul dintre cele mai frecvente motive pentru vizitarea medicilor de diferite specialități. Aproape toată lumea a suferit cel puțin o dată în viață o durere de cap.
Evidențiați principalul tipuri de dureri de cap.
Primar:
- migrenă;
– durere de cap Voltaj;
- dureri de cap cu fascicul;
– diferite forme dureri de cap neasociate cu daune structurale.
Simptomatic:
- asociat cu o leziune a capului;
- tulburări intracraniene non-vasculare;
- utilizarea anumitor substanțe sau refuzul de a le lua;
- infecție;
– tulburări metabolice, anomalii ale craniului, gâtului, ochilor, nasului, sinusurilor, dinților, gurii sau a altor structuri craniene sau faciale.
Nevralgia craniană.
Durere de cap neclasificată.
În plus, în funcție de motiv, ei disting șase tipuri de dureri de cap.
Datorită creșterii presiunii intracraniene - plictisitoare, constantă, acoperind fruntea și tâmplele.
Din cauza inflamației, gâtul, capul și mușchii, de obicei, rănesc.
Vascular - durerea acută, poate fi însoțită de leșin și pierderea cunoștinței.
Reflex (fantomă) - reprodus din memoria umană datorită traumei pe termen lung.
Datorită nutriției insuficiente a creierului (vascular-ischemică), atacurile de durere sunt foarte diverse în frecvență, intensitate, localizare, durată, memorie, atenție și autocontrol se deteriorează în timp.
Datorită comprimării terminațiilor nervoase (neuro-ischemice) - durerea este însoțită de greață, vărsături, amețeli și semne de deteriorare a uneia sau altei părți a creierului.
Semne de avertizare pentru cefalee, a cărui apariție necesită examinare medicală imediată și tratament calificat:
Apariția unei dureri de cap pentru prima dată la vârsta de peste 50 de ani;
Trezirea noaptea din cauza durerii de cap;
Debut brusc de dureri de cap severe;
Dureri de cap crescute în timp
Creșterea durerii de cap cu tuse, efort fizic, tensionare;
Senzație de „goană” la cap;
Amețeli, greață, vărsături, sughițuri dimineața.
Caracteristicile comparative ale celor mai frecvente boli în care durerile de cap sunt principalul simptom sunt prezentate în tabel. 1.7.
Tabelul 1.7. Durere de cap
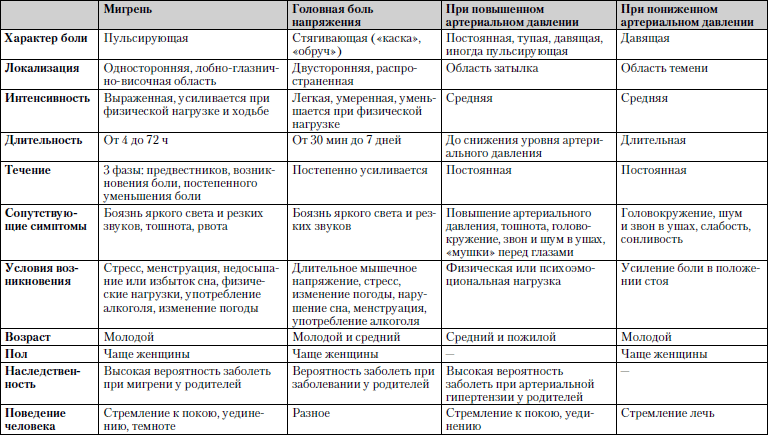
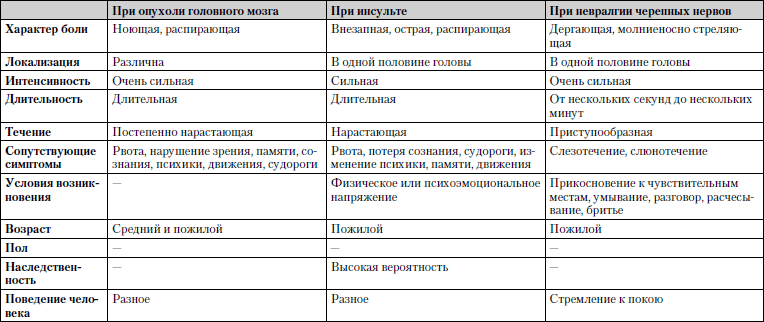
Studiu... Măsurare necesară tensiune arteriala, mai bine la înălțimea atacului, consultarea unui neuropatolog, oftalmolog, ORL, efectuarea unui EEG (electroencefalogramă) și a raze X a craniului. Dacă este necesar, angiografie, tomografie computerizată.
Tratament... Pentru durerile de cap, sunt posibile următoarele măsuri terapeutice:
Comprese reci pe zona dureroasă;
Terapia simptomatică - utilizarea analgezicelor (aspirină, paracetamol, ibuprofen sau medicamente combinate - baralgin, tempalgin, iralgezic, benalgin, maksigan, spazmalgon etc.);
Tratament pe bază de plante (rozmarin, matcă de tinereță);
Reducerea sarcinii de stres, odihnă bună și somn, plimbări în aer curat;
Terapie manuală - presopunctură, masaj clasic;
Acupunctura.
Cu toate acestea, medicul poate prescrie un tratament care vizează direct cauza durerii de cap numai după examinare.
Constipație
Constipația înseamnă o întârziere lungă a mișcării intestinului (mai mult de 48 de ore) sau o mișcare intestinală dificilă, sistematic rară și insuficientă.
Constipația se manifestă după cum urmează simptome:
Dificultate în actul defecării;
O cantitate mică de scaun (mai puțin de 100 g pe zi);
Creșterea durității fecalelor;
Senzație de mișcare intestinală incompletă.
Factori care contribuie la constipație sunt:
Natura dietei (alimentație uscată, cantitate insuficientă de fibre în dietă);
Stil de viață (scăderea activității fizice);
Obiceiuri (incapacitatea de a efectua un act de defecare într-un loc neobișnuit);
Infecție intestinală;
Otrăvire;
Acțiunea substanțelor chimice;
Alergie;
Leziuni la nivelul abdomenului;
Modificările sistemului nervos central.
Aloca ascuțit(sunt temporare și dispar după eliminarea cauzelor constipației) și constipație cronică.
În funcție de cauză, se disting următoarele tipuri de constipație.
Constipație din cauza inexactităților în alimentație ( alimentar). Cel mai comun. Se dezvoltă atunci când mănâncă alimente sărace în fibre, săruri de calciu, vitamine, precum și cu încălcarea dietei, alimentația uscată și aportul insuficient de lichide. Consumul excesiv de cafea neagră, ceai tare, cacao, vinuri tari și ciocolată contribuie la apariția acestui tip de constipație.
Constipație neurogenă... De asemenea, este foarte frecvent. De obicei, începe în copilărie, când la școală copilul suprimă dorința de a defeca, jenat de a părăsi sala de clasă în timpul lecției. Ulterior, mulți oameni nu pot avea deloc o mișcare intestinală, altundeva decât acasă. Cu toate acestea, într-o astfel de situație, condițiile precare de viață și graba dimineții îi obligă uneori pe oameni să se abțină temporar de la această nevoie naturală. Scaunul unor astfel de oameni este dur, are forma unor mici bile rotunde, care amintesc de o oaie.
Constipație reflexă... Însoțește bolile sistemului digestiv (gastrită, ulcer peptic, colecistită, apendicită) și ale tractului urinar (pielonefrita, boli pelvine la femei). Constipația apare și se intensifică în perioada de exacerbare a bolii. În stadiul de stabilizare a bolii (remisie), apare normalizarea scaunului.
Constipație datorită stilului de viață sedentar ( hipodinamic). Se găsește cel mai adesea la persoanele care au stat mult timp în pat, la oameni slăbiți, slăbiți și vârstnici, la femeile care au născut de multe ori.
Constipație inflamatorie... Se întâmplă din cauza boli inflamatorii intestinelor. Este însoțit de un amestec de mucus, puroi și sânge în scaun, durere cauzată de colici gazoase, febră, balonare, slăbiciune.
Constipație toxică... Apare în timpul otrăvirii cronice cu compuși de plumb, arsenic, mercur, fosfor, benzen, nicotină la fumători.
Constipație medicală... Se dezvoltă odată cu utilizarea morfinei, codeinei, tranchilizantelor, sedativelor, medicamentelor care scad aciditatea sucului gastric (antiacide), preparate de fier și calciu, abuz de laxative.
Constipație endocrină... Este un simptom al bolii sistemului endocrin ( diabetul zaharat, scăderea funcției tiroidiene, disfuncție ovariană, menopauză) sau apare în timpul sarcinii.
Asociat cu o încălcare a structurii colonului.
Mecanic(blocarea lumenului intestinal tumoare maligna, îngustarea colonului, modificări patologice în anus).
Studiu... Examenul fecal, examinarea cu raze X a intestinului, examinarea intestinului inferior cu o sondă optică flexibilă.
Tratament... Tratamentul non-medicamentos constă în:
Într-o dietă rațională (o creștere a cantității de fibre vegetale - tărâțe, cereale, legume, fructe, produse lactate, uleiuri vegetale);
Respectarea dietei (băutură apă rece pe stomacul gol, mic dejun consistent);
Dezvoltarea obiceiului de a goli intestinele dimineața (evitarea grabei, concentrarea asupra procesului);
Stil de viață activ (mers pe jos, sport, educație fizică, plimbări în aer liber).
La fel de terapie medicamentoasă folosiți lumânări cu glicerină, clisme cu ulei, laxative (bisacodil, guttalax, laxigal, microlax, duphalac, normază, forlax, glaxenă).
(pagina 1 din 18)Introducere
Majoritatea cărților de referință medicale sunt concepute pentru un cerc restrâns de specialiști: medici, farmaciști, studenți ai școlilor medicale. Este destul de dificil pentru o persoană obișnuită care nu cunoaște terminologia medicală să înțeleagă informațiile conținute în acestea. Cartea pe care o ții în mâini este destinată unei game largi de cititori care nu au legătură cu medicina prin natura muncii lor. În aceasta, în forma cea mai simplă și accesibilă, sunt expuse cele mai caracteristice semne ale bolilor și stărilor comune ale corpului, sunt descrise în detaliu simptomele și posibilele manifestări ale bolilor pe care orice persoană le poate detecta independent. Toate acestea vă pot ajuta să identificați în timp util patologia în stadiile incipiente, să vă descrieți mai detaliat starea când mergeți la un medic, ceea ce înseamnă că va contribui la un diagnostic precoce corect și, în consecință, la un tratament eficient.
O secțiune separată a cărții este dedicată drogurilor. Aici este prezentată o descriere generală a medicamentelor, modalitățile posibile de administrare și excreție a medicamentelor, metamorfozarea lor în organism, caracteristicile dozelor, sensibilitatea individuală etc. Se acordă o atenție deosebită regulilor de alegere a unui medicament.
Cu toate acestea, trebuie amintit că nici acest ghid și nici o altă carte medicală nu vor înlocui vreodată un medic. Vă va ajuta doar să navigați în varietatea patologiilor și să determinați care dintre specialiști este mai bine să contactați mai întâi: un terapeut, specialist în boli infecțioase, chirurg, traumatolog și dacă altcineva.
Fii sănătos!
Capitolul 1
Simptome
Durere abdominală
Diferite boli pot provoca dureri abdominale:
Tractul gastrointestinal (gastrită, ulcer peptic, enterită);
Ficatul și vezica biliară (hepatită, colecistită, colelitiază);
Rinichi (urolitiaza);
Organe genitale (sarcină ectopică, anexită);
Coloana vertebrală (osteocondroză);
Sistemul nervos (sciatică);
Mușchii abdominali (miozita);
Și chiar și organele toracice (pleurezie).
Durerea variază în funcție de locație:
În abdomenul superior drept (colecistită, colelitiază, hepatită);
În abdomenul superior stâng (gastrită, ulcer peptic, hernie a diafragmei esofagiene);
În mijlocul abdomenului (esofagită, hernie hiatală);
În abdomenul inferior drept (apendicită, anexită);
În abdomenul inferior stâng (sigmoidită, anexită).
În plus, durerea diferă: în natură (senzația de arsură indică iritare, presiunea indică întinderea excesivă, spasmul - despre contracții puternice); momentul apariției (conexiune cu aportul de alimente, frecvență); frecvență (unică, rară, frecventă).
Caracteristicile comparative ale bolilor în care durerea abdominală este unul dintre simptomele principale sunt prezentate în tabel.
Tabelul 1.1. Durere abdominală


Studiu... Analiza generală a urinei și a sângelui, analiza biochimică a sângelui, examinarea fecală, examinarea cu raze X și ultrasunete a organelor abdominale, examinarea părților accesibile ale intestinului cu o sondă flexibilă optică.
În niciun caz nu trebuie utilizate medicamente anestezice până când nu se identifică în cele din urmă cauza durerii din abdomen! Acest lucru poate ascunde imaginea unui "accident" grav în cavitatea abdominală și astfel poate amâna furnizarea de îngrijiri medicale imediate, care vor duce în mod necesar la complicații grave, uneori letale.
Dureri musculare
Durerea musculară este un simptom care reflectă leziunile musculare.
Cel mai adesea, acest simptom apare în bolile musculare inflamatorii (miozita). Durerea în astfel de boli crește brusc odată cu mișcările, contracțiile și senzația (palparea). Caracterizat prin prezența edemului muscular, tensiunea sa de protecție. Mișcarea în partea corespunzătoare a corpului este limitată.
Destul de des, există și dureri musculare fără semne de inflamație (mialgie), care se dezvoltă după un efort fizic excesiv și neobișnuit, cu tulburări electrolitice în corp și malnutriție a țesutului muscular. Apariția acestui tip de durere poate fi favorizată de boli infecțioase acute, hipotermie, boli ale organelor interne, efecte psihoemoționale. Durerea apare spontan în mușchi la palpare, poate fi localizată și răspândită.
La rândul său, durerea este însoțită de hemoragii, vânătăi, rupturi musculare.
În plus, există o serie de boli în care, împreună cu durerea musculară, există un simptom al slăbiciunii musculare. Uneori chiar are prioritate față de durere. Astfel de boli sunt:
Miopatie - se caracterizează prin slăbiciune musculară, oboseală, atrofie, tonus scăzut al mușchilor afectați. Această afecțiune poate fi rezultatul miozitei cronice;
Miastenia gravis - se dezvoltă ca urmare a unei încălcări a proceselor de transmitere a excitației neuromusculare. Cu această boală, simptomul slăbiciunii musculare este cel mai pronunțat, ocupă un loc de frunte în imaginea bolii;
Miotonia este o dificultate puternică în relaxarea mușchilor după contracția lor puternică. După mai multe încercări repetate, mai apare relaxarea musculară.
Caracteristicile comparative ale bolilor în care durerea musculară este unul dintre simptomele principale sunt prezentate în tabel. 1.2.
Tabelul 1.2. Dureri musculare



Studiu... Analiza generală a sângelui și a urinei, test biochimic de sânge, examinarea stării funcționale a mușchiului (electromiografie), raze X ale zonei afectate, dacă este necesar - examinarea unei bucăți de țesut muscular (biopsie).
Tratament
Dureri în piept
Durerea toracică poate avea o varietate de origini. De exemplu, pot fi cauzate de patologia coloanei vertebrale, a coastelor, a mușchilor, a nervilor intercostali sau a organelor interne. Durerea în regiunea inimii este discutată în secțiunea următoare, Durerea în regiunea inimii.
Superficial durerea toracică (toracalgia) apare din cauza deteriorării:
Piele (dermatită, zona zoster, erizipel);
Muschii (miozita);
Sân (mastită, mastopatie, tumoră);
Coaste (periostită, osteomielită, neoplasme);
Nervi intercostali (neuropatie);
Coloana vertebrală (osteoartrita, poliartrita reumatoidă, spondilita anchilozantă).
O astfel de durere, dureroasă sau înțepătoare, uneori destul de intensă și prelungită, se intensifică cu mișcări bruște ale trunchiului, pe partea dureroasă în poziție culcat. Durerea superficială poate apărea, de asemenea, ca urmare a afectării reflexe secundare a structurilor toracice din cauza bolilor organelor interne din apropiere (pleură, plămâni, inimă, esofag, stomac, vezică biliară, ficat). După locație, poate fi anterior (stern, clavicular, sectorial etc.) sau posterior (în zona scapulei - scapalgia sau scapulalgia, în zona coloanei toracice - dorsalgia).
Adânc durerea în zona pieptului este cauzată de deteriorarea organelor interne:
Pleura (pleurezie);
Plămâni (pneumonie crupă, abces, tuberculoză);
Traheea (traheita);
Aorta toracică (aortită, anevrism aortic, tromboembolism);
Mediastin (emfizem mediastinal, neoplasme).
Durerea toracică superficială este destul de ușor de definit. Durerea rezultată din leziunile cutanate este însoțită de elemente ale unei erupții cutanate.
Cauza durerii toracice profunde este mai dificil de determinat. Acest lucru este practic imposibil fără metode suplimentare de examinare. Dar, conform unor semne caracteristice, se poate presupune prezența unei patologii sau a alteia.
Destul de des, la o persoană, durerea toracică poate apărea simultan sub influența nu a unuia, ci a mai multor motive, ceea ce complică foarte mult diagnosticul.
Caracteristicile comparative ale bolilor în care unul dintre simptomele principale este durerea toracică este prezentată în tabel. 1.3.
Tabelul 1.3. Dureri în piept

Studiu include în mod necesar teste de sânge generale și biochimice, imagini cu raze X.
Tratament... Tratament simptomatic care vizează ameliorarea durerii. Practic, se utilizează antiinflamatoare nesteroidiene cu efect analgezic bun - aspirină, paracetamol, naproxen, diclofenac, analgin, nise, ketorol, nurofen, xefocam, piroxicam, meloxicam, movalis, celebrex, nimesil. Tratamentul suplimentar care vizează eliminarea cauzei bolii este prescris de medic după diagnosticarea acestuia.
Durere în regiunea inimii
Acesta este cel mai frecvent motiv pentru care se solicită asistență medicală. O astfel de durere poate apărea din cauza:
Tulburări alimentare ale mușchiului inimii (dureri anginoase);
Boli funcționale ale sistemului cardiovascular (cardialgia);
Boli ale inimii și ale membranelor sale, vase mari;
Alte boli (cadrul musculo-scheletic al pieptului, organele mediastinale, cavitatea abdominală etc.).
În identificarea cauzei anxietății în regiunea inimii, clarificarea caracteristicilor acestei dureri joacă un rol cheie:
Ce fel de durere este - presare, împușcare, înjunghiere, paroxistică, în creștere sau palpitante;
Când apare durerea - este asociată cu activitatea fizică, modificări ale poziției corpului (flexie, extensie, rotație, rotație a capului etc.), aportul de alimente;
Care este durata durerii - pe termen scurt, pe termen lung sau constant;
Unde apare durerea - în mijlocul pieptului, în zona mamelonului stâng, în jumătatea stângă a pieptului etc .;
Când și în ce condiții durerea dispare - în timpul odihnei sau într-o anumită poziție a corpului;
Eficacitatea administrării nitroglicerinei - durerea dispare, scade sau nu are efect;
Senzații la apăsarea spațiilor intercostale, mușchii pieptului, coloanei vertebrale - există durere în anumite puncte sau nu există senzație.
Este important să aflați condițiile asociate și prezența bolilor cronice.
Caracteristicile comparative ale bolilor în care unul dintre simptomele principale este durerea în regiunea inimii este prezentată în tabel. 1.4.
Tabelul 1.4. Durere în regiunea inimii


Studiu... Electrocardiografie, analiză generală și biochimică a sângelui, radiografie toracică, examinare cu ultrasunete a inimii.
Tratament... În caz de durere în regiunea inimii, în primul rând, este necesar:
Oferiți pace fizică și psihologică (opriți toate tipurile de stres, luați o poziție confortabilă a corpului);
Oferiți o cantitate suficientă de aer proaspăt în cameră, accesul la acesta ar trebui să fie liber (deschideți o fereastră, dacă este posibil, scoateți toți cei prezenți din cameră, desfaceți gulerul, scoateți cravata, hainele care țin jos pieptul);
Luați validol sau nitroglicerină, sedative (tinctură de valeriană, păducel, sunătoare, picături de inimă, corvalol);
Dacă există încredere că durerea nu este asociată cu patologia inimii și a vaselor de sânge, ci este o consecință a afectării sistemului musculo-scheletic (osteocondroză, radiculită a coloanei toracice), atunci este mai indicat să luați imediat medicamente anestezice. -medicamente inflamatorii (diclofenac, ibuprofen, naproxen, nise, nimesil, movalis).
În orice caz, este necesar să solicitați asistență medicală de la un medic, deoarece, de exemplu, pe fondul rajulitei banale, pot apărea boli coronariene și tratamentul prematur va duce la complicații grave.
Durerea coloanei vertebrale
Acesta este unul dintre principalele simptome care reflectă modificările patologice ale scheletului axial.
Cel mai adesea, durerea apare din cauza modificărilor degenerative ale corpurilor vertebrale, articulațiilor intervertebrale, discurilor, ligamentelor (spondiloză deformantă, osteocondroză intervertebrală, spondiloartroză). Modificări degenerative-distrofice la nivelul coloanei vertebrale de severitate variabilă sunt detectate la aproape fiecare persoană în vârstă prin examinarea cu raze X. Cu toate acestea, bolile includ cazurile în care aceste modificări sunt însoțite de manifestări clinice.
Una dintre cele mai frecvente cauze de durere la nivelul coloanei vertebrale este și leziunile inflamatorii (spondiloartrită). Cel mai adesea, ele reprezintă una dintre manifestările bolilor sistemice ale sistemului musculo-scheletic sau ale unui proces infecțios în organism.
Durerea limitată poate apărea atunci când corpurile vertebrale sunt distruse de tumori (benigne, maligne, metastatice) sau de traume.
Durerea frecventă poate fi cauzată de tulburări de mineralizare osoasă (osteoporoză).
În plus, durerea la nivelul coloanei vertebrale se poate răspândi din alte organe interne. De obicei, acest tip de durere apare în timpul exacerbării bolii de bază.
Caracteristicile comparative ale bolilor în care durerea la nivelul coloanei vertebrale este unul dintre simptomele principale este prezentată în tabel. 1.5.
Tabelul 1.5. Durerea coloanei vertebrale


Studiu... Radiografia coloanei vertebrale în două proiecții, tomografia.
Tratament... Înainte de a clarifica diagnosticul și de a prescrie un tratament țintit, este posibil să se utilizeze medicamente antiinflamatoare nesteroidiene ca anestezice atât în interior, cât și sub formă de unguente extern (diclofenac, ibuprofen, indometacină, nise, ketorol, nurofen, xefocam, piroxicam, meloxicam , movalis, celebrex) ...
Dureri articulare
Acesta este unul dintre principalele simptome care reflectă deteriorarea sistemului musculo-scheletic. Cel mai adesea apare durerea:
Cu artroza (osteoartrita, osteocondroza) - leziuni degenerative (până la 80% din toate bolile articulare);
Artrita - leziuni inflamatorii ale articulațiilor (reumatice, reumatoide, infecțioase).
Cu toate acestea, dureri de această natură pot apărea și în cazul bolilor altor organe și sisteme (leziuni sistemice ale țesutului conjunctiv, tulburări metabolice, modificări hormonale etc.). Patologia articulară datorată bolilor non-reumatice ale altor organe este denumită în mod obișnuit artropatie.
Durerea articulară variază:
După localizare:
- una sau mai multe articulații;
- articulații mici sau mari;
- leziune unilaterală sau simetrică;
Caracter - intensitate, constanță, frecvență, durată, ritm în timpul zilei, prezența unor intervale nedureroase, senzație de rigiditate, restricționarea mișcărilor;
Condițiile pentru apariția durerii sunt legate de sarcină, mișcare, mers pe jos și în jos pe scări, mâncare, vreme.
Modificările din zona articulațiilor afectate au următoarele semne:
Roșeața pielii în zona articulațiilor;
Creșterea temperaturii pielii în zona articulațiilor în comparație cu zonele înconjurătoare și simetrice;
Mobilitate limitată în articulație;
Deformații (umflături, umflături);
Defigurarea (creșterea osoasă) a articulației.
Caracteristicile comparative ale afecțiunilor în care durerea articulară este unul dintre simptomele principale sunt prezentate în tabel. 1.6.
Tabelul 1.6. Dureri articulare

Studiu... Analiza generală a sângelui și a urinei, analiza biochimică a sângelui, electrocardiograma, radiografia articulațiilor afectate și simetrice, puncția diagnostic a articulației urmată de examinarea lichidului articular (sinovial).
Tratament... Înainte de a clarifica diagnosticul și de a prescrie un tratament țintit, este posibil să se utilizeze medicamente antiinflamatoare nesteroidiene ca anestezice atât în interior, cât și sub formă de unguente, geluri, creme topice (diclofenac, ibuprofen, indometacin, nise, ketorol, nurofen, xefocam , piroxicam, meloxicam, movalis, celebrex, nimesil).
Durere de cap
Durerile de cap sunt unul dintre cele mai frecvente motive pentru vizitarea medicilor de diferite specialități. Aproape toată lumea a suferit cel puțin o dată în viață o durere de cap.
Evidențiați principalul tipuri de dureri de cap.
Primar:
- migrenă;
- cefalee de tensiune;
- dureri de cap cu fascicul;
- diverse forme de cefalee care nu sunt asociate cu daune structurale.
Simptomatic:
- asociat cu o leziune a capului;
- tulburări vasculare;
- tulburări intracraniene non-vasculare;
- utilizarea anumitor substanțe sau refuzul de a le lua;
- infecție;
- tulburări metabolice, anomalii ale craniului, gâtului, ochilor, nasului, sinusurilor, dinților, gurii sau a altor structuri craniene sau faciale.
Nevralgia craniană.
Durere de cap neclasificată.
În plus, în funcție de motiv, ei disting șase tipuri de dureri de cap.
Datorită creșterii presiunii intracraniene - plictisitoare, constantă, acoperind fruntea și tâmplele.
Din cauza inflamației, gâtul, capul și mușchii, de obicei, rănesc.
Vascular - durerea acută, poate fi însoțită de leșin și pierderea cunoștinței.
Reflex (fantomă) - reprodus din memoria umană datorită traumei pe termen lung.
Datorită nutriției insuficiente a creierului (vascular-ischemică), atacurile de durere sunt foarte diverse în frecvență, intensitate, localizare, durată, memorie, atenție și autocontrol se deteriorează în timp.
Datorită comprimării terminațiilor nervoase (neuro-ischemice) - durerea este însoțită de greață, vărsături, amețeli și semne de deteriorare a uneia sau altei părți a creierului.
Semne de avertizare pentru cefalee, a cărui apariție necesită examinare medicală imediată și tratament calificat:
Apariția unei dureri de cap pentru prima dată la vârsta de peste 50 de ani;
Trezirea noaptea din cauza durerii de cap;
Debut brusc de dureri de cap severe;
Dureri de cap crescute în timp
Creșterea durerii de cap cu tuse, efort fizic, tensionare;
Senzație de „goană” la cap;
Amețeli, greață, vărsături, sughițuri dimineața.
Caracteristicile comparative ale celor mai frecvente boli în care durerile de cap sunt principalul simptom sunt prezentate în tabel. 1.7.
Tabelul 1.7. Durere de cap


Studiu... Măsurarea tensiunii arteriale este obligatorie, de preferință la înălțimea atacului, consultarea unui neuropatolog, oftalmolog, ORL, efectuarea unui EEG (electroencefalogramă) și a radiografiei craniului. Dacă este necesar, angiografie, tomografie computerizată.
Tratament... Pentru durerile de cap, sunt posibile următoarele măsuri terapeutice:
Comprese reci pe zona dureroasă;
Terapia simptomatică - utilizarea analgezicelor (aspirină, paracetamol, ibuprofen sau medicamente combinate - baralgin, tempalgin, iralgezic, benalgin, maksigan, spazmalgon etc.);
Tratament pe bază de plante (rozmarin, matcă de tinereță);
Reducerea sarcinii de stres, odihnă bună și somn, plimbări în aer curat;
Terapie manuală - presopunctură, masaj clasic;
Acupunctura.
Cu toate acestea, medicul poate prescrie un tratament care vizează direct cauza durerii de cap numai după examinare.
Constipație
Constipația înseamnă o întârziere lungă a mișcării intestinului (mai mult de 48 de ore) sau o mișcare intestinală dificilă, sistematic rară și insuficientă.
Constipația se manifestă după cum urmează simptome:
Dificultate în actul defecării;
O cantitate mică de scaun (mai puțin de 100 g pe zi);
Creșterea durității fecalelor;
Senzație de mișcare intestinală incompletă.
Factori care contribuie la constipație sunt:
Natura dietei (alimentație uscată, cantitate insuficientă de fibre în dietă);
Stil de viață (scăderea activității fizice);
Obiceiuri (incapacitatea de a efectua un act de defecare într-un loc neobișnuit);
Infecție intestinală;
Otrăvire;
Acțiunea substanțelor chimice;
Alergie;
Leziuni la nivelul abdomenului;
Modificările sistemului nervos central.
Aloca ascuțit(sunt temporare și dispar după eliminarea cauzelor constipației) și constipație cronică.
În funcție de cauză, se disting următoarele tipuri de constipație.
Constipație din cauza inexactităților în alimentație ( alimentar). Cel mai comun. Se dezvoltă atunci când mănâncă alimente sărace în fibre, săruri de calciu, vitamine, precum și cu încălcarea dietei, alimentația uscată și aportul insuficient de lichide. Consumul excesiv de cafea neagră, ceai tare, cacao, vinuri tari și ciocolată contribuie la apariția acestui tip de constipație.
Constipație neurogenă... De asemenea, este foarte frecvent. De obicei, începe în copilărie, când la școală copilul suprimă dorința de a defeca, jenat de a părăsi sala de clasă în timpul lecției. Ulterior, mulți oameni nu pot avea deloc o mișcare intestinală, altundeva decât acasă. Cu toate acestea, într-o astfel de situație, condițiile precare de viață și graba dimineții îi obligă uneori pe oameni să se abțină temporar de la această nevoie naturală. Scaunul unor astfel de oameni este dur, are forma unor mici bile rotunde, care amintesc de o oaie.
Constipație reflexă... Însoțește bolile sistemului digestiv (gastrită, ulcer peptic, colecistită, apendicită) și ale tractului urinar (pielonefrita, boli pelvine la femei). Constipația apare și se intensifică în perioada de exacerbare a bolii. În stadiul de stabilizare a bolii (remisie), apare normalizarea scaunului.
Constipație datorită stilului de viață sedentar ( hipodinamic). Se găsește cel mai adesea la persoanele care au stat mult timp în pat, la oameni slăbiți, slăbiți și vârstnici, la femeile care au născut de multe ori.
Constipație inflamatorie... Apare din cauza bolii inflamatorii intestinale. Este însoțit de un amestec de mucus, puroi și sânge în scaun, durere cauzată de colici gazoase, febră, balonare, slăbiciune.