القشرانيات السكرية هي هرمونات ستيرويدية تصنعها قشرة الغدة الكظرية. تُستخدم القشرانيات السكرية الطبيعية ونظائرها الاصطناعية في طب قصور الغدة الكظرية. بالإضافة إلى ذلك ، في بعض الأمراض ، يتم استخدام مضادات الالتهاب والمناعة والمضادة للحساسية والصدمات وغيرها من خصائص هذه الأدوية.
تعود بداية استخدام القشرانيات السكرية كأدوية (أدوية) إلى الأربعينيات. القرن العشرين. مرة أخرى في أواخر الثلاثينيات. في القرن الماضي ، تبين أن المركبات الهرمونية ذات الطبيعة الستيرويدية تتشكل في قشرة الغدة الكظرية. في عام 1937 ، تم عزل الديوكسيكورتيكوستيرون المعدني من قشرة الغدة الكظرية ، في الأربعينيات. - جلايكورتيكويدات الكورتيزون والهيدروكورتيزون. حددت المجموعة الواسعة من التأثيرات الدوائية للهيدروكورتيزون والكورتيزون مسبقًا إمكانية استخدامها كأدوية. سرعان ما تم توليفهم.
الجلايكورتيكويد الرئيسي والأكثر نشاطًا المتكون في جسم الإنسان هو الهيدروكورتيزون (الكورتيزول) ، والبعض الآخر ، الأقل نشاطًا ، يمثله الكورتيزون ، الكورتيكوستيرون ، 11-ديوكسيكورتيزول ، 11-ديهيدروكورتيكوستيرون.
يتحكم الجهاز العصبي المركزي في إنتاج هرمونات الغدة الكظرية ويرتبط ارتباطًا وثيقًا بوظيفة الغدة النخامية. هرمون قشر الكظر النخامي (ACTH ، كورتيكوتروبين) هو منبه فسيولوجي لقشرة الغدة الكظرية. يعزز الكورتيكوتروبين تكوين وإطلاق السكرية. هذا الأخير ، بدوره ، يؤثر على الغدة النخامية ، مما يثبط إنتاج الكورتيكوتروبين وبالتالي يقلل من تحفيز الغدد الكظرية (وفقًا لمبدأ التغذية الراجعة السلبية). يمكن أن يؤدي تناول الجلايكورتيكويدات (الكورتيزون ونظائره) إلى الجسم على المدى الطويل إلى تثبيط وضمور قشرة الغدة الكظرية ، وكذلك قمع تكوين ليس فقط الهرمون الموجه للقشرة الكظرية ، ولكن أيضًا الهرمونات الموجهة للغدد التناسلية والغدة الدرقية في الغدة النخامية .
وجد الكورتيزون والهيدروكورتيزون تطبيقات عملية كأدوية من الجلوكوكورتيكويدات الطبيعية. ومع ذلك ، من المرجح أن يسبب الكورتيزون أكثر من الجلوكوكورتيكويدات الأخرى آثار جانبيةوبسبب ظهور أدوية أكثر فعالية وأمانًا ، فإن استخدامها حاليًا محدود. في الممارسة الطبية ، يتم استخدام الهيدروكورتيزون الطبيعي أو استراته (أسيتات الهيدروكورتيزون وهيميسوكسينات الهيدروكورتيزون).
تم تصنيع عدد من الجلوكورتيكويدات الاصطناعية ، من بينها غير مفلور (بريدنيزون ، بريدنيزولون ، ميثيل بريدنيزولون) ومفلور (ديكساميثازون ، بيتاميثازون ، تريامسينولون ، فلوميثازون ، إلخ) جلوكوكورتيكويد. هذه المركبات ، كقاعدة عامة ، أكثر نشاطًا من القشرانيات السكرية الطبيعية ، حيث تعمل بجرعات أقل. يشبه عمل الستيرويدات الاصطناعية عمل الكورتيكوستيرويدات الطبيعية ، لكن لديهم نسبة مختلفة من نشاط القشرانيات السكرية والمعدنية. المشتقات المفلورة لها نسبة أفضل بين نشاط القشرانيات السكرية / المضادة للالتهابات والقشرانيات المعدنية. لذلك ، فإن النشاط المضاد للالتهابات للديكساميثازون (مقارنةً بهيدروكورتيزون) أعلى بـ 30 مرة ، بيتاميثازون - 25-40 مرة ، تريامسينولون - 5 مرات ، بينما التأثير على استقلاب الماء والملح ضئيل. تختلف المشتقات المفلورة ليس فقط كفاءة عاليةولكن أيضًا امتصاص منخفض عند استخدامه موضعيًا ، أي أقل عرضة لتطوير الجهازية آثار جانبية.
آلية عمل الجلوكوكورتيكويدات على المستوى الجزيئي ليست مفهومة تمامًا. يُعتقد أن تأثير القشرانيات السكرية على الخلايا المستهدفة يتم بشكل أساسي على مستوى تنظيم نسخ الجينات. يتم التوسط من خلال تفاعل الجلوكوكورتيكويد مع مستقبلات الجلوكوكورتيكويد داخل الخلايا (الشكل الإسوي ألفا). هذه المستقبلات النووية قادرة على الارتباط بالحمض النووي وتنتمي إلى عائلة منظمات النسخ الحساسة للروابط. تم العثور على مستقبلات الجلوكوكورتيكويد في جميع الخلايا تقريبًا. ومع ذلك ، يختلف عدد المستقبلات في الخلايا المختلفة ؛ ويمكن أن تختلف أيضًا في الوزن الجزيئي ، والألفة للهرمون ، والخصائص الفيزيائية والكيميائية الأخرى. في حالة عدم وجود هرمون ، تكون المستقبلات داخل الخلايا ، وهي بروتينات عصارية خلوية ، غير نشطة وتشكل جزءًا من المركبات غير المتجانسة التي تشمل أيضًا بروتينات الصدمة الحرارية (Hsp90 و Hsp70) ، و immunophilin بوزن جزيئي يبلغ 56000 ، وما إلى ذلك مجال المستقبلات وتوفر تقارب كبير للمستقبلات للهرمون.
بعد اختراق الغشاء في الخلية ، ترتبط الجلوكوكورتيكويد بالمستقبلات ، مما يؤدي إلى تنشيط المركب. في هذه الحالة ، ينفصل مركب البروتين قليل القسيمات - يتم فصل بروتينات الصدمة الحرارية (Hsp90 و Hsp70) والمناعة. نتيجة لذلك ، يكتسب بروتين المستقبل المتضمن في المركب على شكل مونومر القدرة على التثلم. بعد ذلك ، يتم نقل مجمعات مستقبلات الجلوكوكورتيكويد + إلى النواة ، حيث تتفاعل مع مناطق الحمض النووي الموجودة في جزء المروج من الجين المستجيب للستيرويد - ما يسمى. عناصر استجابة الجلوكوكورتيكويد (GRE) وتنظم (تنشيط أو قمع) عملية نسخ جينات معينة (التأثير الجيني). هذا يؤدي إلى تحفيز أو قمع تكوين الرنا المرسال وتغيير في تخليق البروتينات والأنزيمات التنظيمية المختلفة التي تتوسط التأثيرات الخلوية.
تظهر الدراسات الحديثة أن مستقبلات GC تتفاعل ، بالإضافة إلى GRE ، مع عوامل النسخ المختلفة ، مثل بروتين النسخ المنشط (AP-1) ، والعامل النووي kappa B (NF-kB) ، وما إلى ذلك. وقد ثبت أن العوامل النووية AP- 1 و NF-kB منظمان للعديد من الجينات المشاركة في الاستجابة المناعية والالتهابات ، بما في ذلك جينات السيتوكينات وجزيئات الالتصاق والبروتينات وما إلى ذلك.
بالإضافة إلى ذلك ، تم اكتشاف آلية أخرى لعمل القشرانيات السكرية مؤخرًا ، والتي ترتبط بالتأثير على التنشيط النسخي لمثبط السيتوبلازم لـ NF-kB - IkBa.
ومع ذلك ، فإن عددًا من تأثيرات الجلوكورتيكويدات (على سبيل المثال ، التثبيط السريع لإفراز الهرمون الموجه لقشرات الكظر بواسطة الجلوكوكورتيكويدات) يتطور بسرعة كبيرة ولا يمكن تفسيره بالتعبير الجيني (ما يسمى التأثيرات خارج الجينوم للجلوكوكورتيكويدات). يمكن التوسط في هذه الخصائص من خلال آليات غير نسخية ، أو عن طريق التفاعل مع مستقبلات الجلوكوكورتيكويد الموجودة في بعض الخلايا على غشاء البلازما. من المعتقد أيضًا أن تأثيرات الجلوكوكورتيكويد يمكن أن تتحقق على مستويات مختلفة اعتمادًا على الجرعة. على سبيل المثال ، عند التركيزات المنخفضة من الجلوكورتيكويدات (> 10-12 مول / لتر) ، تظهر التأثيرات الجينية (يستغرق تطورها أكثر من 30 دقيقة) ، بتركيزات عالية - خارج الذرات.
الجلوكورتيكويدات لها تأثيرات متنوعة. تؤثر على معظم خلايا الجسم.
لديهم تأثيرات مضادة للالتهابات ومزيل للحساسية ومضادة للحساسية ومثبطة للمناعة وخصائص مضادة للصدمات ومضادة للسموم.
يرجع التأثير المضاد للالتهابات للجلوكوكورتيكويد إلى العديد من العوامل ، أهمها قمع نشاط إنزيم الفوسفوليباز A 2. في هذه الحالة ، تعمل الجلوكوكورتيكويدات بشكل غير مباشر: فهي تزيد من تعبير الجينات التي تشفر تخليق الليبوكورتين (الملحق) ، وتحفز إنتاج هذه البروتينات ، أحدها ، ليبومودولين ، يثبط نشاط الفوسفوليباز أ 2. يؤدي تثبيط هذا الإنزيم إلى قمع تحرير حمض الأراكيدونيك وتثبيط تكوين عدد من الوسطاء الالتهابيين - البروستاجلاندين ، الليكوترينات ، الثرموبوكسان ، عامل تنشيط الصفائح الدموية ، إلخ. بالإضافة إلى ذلك ، تقلل الجلوكوكورتيكويدات من التعبير الجيني الذي يشفر الجين. تخليق COX-2 ، بالإضافة إلى منع تكوين البروستاجلاندين المؤيد للالتهابات.
بالإضافة إلى ذلك ، تعمل القشرانيات السكرية على تحسين دوران الأوعية الدقيقة في بؤرة الالتهاب ، وتسبب تضيق الأوعية الدموية في الشعيرات الدموية ، وتقليل إفراز السوائل. تعمل القشرانيات السكرية على استقرار أغشية الخلايا ، بما في ذلك. أغشية الليزوزومات ، مما يمنع إطلاق الإنزيمات الليزوزومية وبالتالي تقليل تركيزها في موقع الالتهاب.
وهكذا ، تؤثر القشرانيات السكرية على مراحل الالتهاب البديلة والنضحية وتمنع انتشار العملية الالتهابية.
يحدد تقييد هجرة الخلايا الأحادية إلى تركيز الالتهاب وتثبيط تكاثر الخلايا الليفية التأثير المضاد للتكاثر. تثبط القشرانيات السكرية تكوين عديدات السكاريد المخاطية ، وبالتالي تحد من ارتباط الماء وبروتينات البلازما في بؤرة الالتهاب الروماتيزمي. أنها تمنع نشاط الكولاجيناز ، وتمنع تدمير الغضاريف والعظام في التهاب المفاصل الروماتويدي.
يتطور التأثير المضاد للأرجية نتيجة لانخفاض تخليق وإفراز وسطاء الحساسية ، وتثبيط إطلاق الهيستامين والمواد النشطة بيولوجيًا الأخرى من الخلايا البدينة المحسّسة والخلايا القاعدية ، وانخفاض عدد الخلايا القاعدية المنتشرة ، وقمع تكاثر الخلايا البدينة. النسيج الليمفاوي والضام ، انخفاض في عدد الخلايا الليمفاوية T و B ، الخلايا البدينة ، انخفاض في حساسية الخلايا المستجيبة لوسطاء الحساسية ، تثبيط إنتاج الأجسام المضادة ، تغيرات في الاستجابة المناعية للجسم.
السمة المميزة للجلوكوكورتيكويد هي النشاط المثبط للمناعة. على عكس التثبيط الخلوي ، فإن الخصائص المثبطة للمناعة للجلوكوكورتيكويدات لا ترتبط بالعمل الانقسامي ، ولكنها ناتجة عن قمع المراحل المختلفة استجابة مناعية: تثبيط هجرة الخلايا الجذعية نخاع العظمو B-lymphocytes ، قمع نشاط الخلايا الليمفاوية T و B ، وكذلك تثبيط إطلاق السيتوكينات (IL-1 ، IL-2 ، interferon-gamma) من الكريات البيض والضامة. بالإضافة إلى ذلك ، تقلل الجلوكوكورتيكويدات من تكوين وتزيد من انهيار مكونات النظام التكميلي ، وتحجب مستقبلات Fc من الغلوبولين المناعي ، وتثبط وظائف الكريات البيض والضامة.
يرتبط التأثير المضاد للصدمة والمضاد للسموم للجلوكوكورتيكويد بزيادة ضغط الدم (بسبب زيادة كمية الكاتيكولامينات المنتشرة ، واستعادة حساسية مستقبلات الأدرينالية تجاه الكاتيكولامينات وتضيق الأوعية) ، وتفعيل إنزيمات الكبد المشاركة في عملية التمثيل الغذائي من endo- و xenobiotics.
الجلوكوكورتيكويدات لها تأثير واضح على جميع أنواع التمثيل الغذائي: الكربوهيدرات والبروتين والدهون والمعادن. من جانب استقلاب الكربوهيدرات ، يتجلى ذلك في حقيقة أنها تحفز تكوين الجلوكوز في الكبد ، وتزيد من مستوى الجلوكوز في الدم (ربما بيلة سكرية) ، وتساهم في تراكم الجليكوجين في الكبد. يتم التعبير عن التأثير على استقلاب البروتين في تثبيط تخليق وتسريع هدم البروتين ، خاصة في الجلد ، في العضلات و أنسجة العظام... يتجلى ضعف العضلات، ضمور الجلد والعضلات ، وتأخر التئام الجروح. تسبب هذه الأدوية إعادة توزيع الدهون: فهي تزيد من تحلل الدهون في أنسجة الأطراف ، وتعزز تراكم الدهون بشكل رئيسي في الوجه (وجه القمر) وحزام الكتف والبطن.
القشرانيات السكرية لها نشاط قشراني معدني: فهي تحتفظ بالصوديوم والماء في الجسم عن طريق زيادة امتصاصها في الأنابيب الكلوية وتحفيز إفراز البوتاسيوم. هذه التأثيرات أكثر شيوعًا بالنسبة للجلوكوكورتيكويدات الطبيعية (الكورتيزون ، الهيدروكورتيزون) ، بدرجة أقل للتأثيرات شبه الاصطناعية (بريدنيزون ، بريدنيزولون ، ميثيل بريدنيزولون). يسود نشاط القشرانيات المعدنية في فلودروكورتيزون. القشرانيات السكرية المفلورة (تريامسينولون ، ديكساميثازون ، بيتاميثازون) ليس لها نشاط قشراني معدني عمليًا.
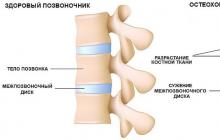
تقلل الجلوكوكورتيكويدات من امتصاص الكالسيوم في الأمعاء ، وتعزز إطلاقه من العظام وتزيد من إفراز الكلى للكالسيوم ، مما يؤدي إلى تطور نقص كالسيوم الدم ، فرط كالسيوم البول ، هشاشة العظام الجلوكوكورتيكويد.
بعد أخذ جرعة واحدة من الجلوكوكورتيكويد ، لوحظ حدوث تغيرات في الدم: انخفاض في عدد الخلايا الليمفاوية ، وحيدات ، الحمضات ، الخلايا القاعدية في الدم المحيطي مع التطور المتزامن لكثرة الكريات البيض العدلات ، زيادة في محتوى كريات الدم الحمراء.
مع الاستخدام المطول ، تثبط الجلوكوكورتيكويد وظيفة نظام ما تحت المهاد والغدة النخامية والكظرية.
تختلف القشرانيات السكرية في النشاط ، المعلمات الحركية الدوائية (درجة الامتصاص ، T 1/2 ، إلخ) ، طرق التطبيق.
يمكن تقسيم الجلوكوكورتيكويدات الجهازية إلى عدة مجموعات.
حسب الأصل ، فهي مقسمة إلى:
طبيعي (هيدروكورتيزون ، كورتيزون) ؛
اصطناعي (بريدنيزولون ، ميثيل بريدنيزولون ، بريدنيزون ، تريامسينولون ، ديكساميثازون ، بيتاميثازون).
وفقًا لمدة العمل ، يمكن تقسيم الجلوكوكورتيكويدات للاستخدام الجهازي إلى ثلاث مجموعات (بين قوسين - نصف عمر بيولوجي (من الأنسجة) (T 1/2 biol.):
القشرانيات السكرية قصيرة المفعول (T 1/2 biol. - 8-12 ساعة): هيدروكورتيزون ، كورتيزون ؛
القشرانيات السكرية متوسطة المفعول (T 1/2 biol. - 18-36 ساعة): بريدنيزولون ، بريدنيزون ، ميثيل بريدنيزولون ؛
القشرانيات السكرية طويلة المفعول (T 1/2 biol. - 36-54 ساعة): تريامسينولون ، ديكساميثازون ، بيتاميثازون.
تعتمد مدة عمل الجلوكورتيكويدات على مسار / موقع الإعطاء ، وقابلية الذوبان في شكل الجرعة (مازيبريدون هو شكل من أشكال بريدنيزولون قابل للذوبان في الماء) ، والجرعة التي يتم تناولها. بعد تناوله عن طريق الفم أو في الوريد ، تعتمد مدة العمل على T 1/2 biol. ، مع الإعطاء العضلي - على قابلية الذوبان في شكل الجرعة و T 1/2 biol. ، بعد الحقن الموضعي - على قابلية الذوبان في شكل الجرعة ومسار محدد / مقدمة عن الموقع.
عندما تؤخذ عن طريق الفم ، يتم امتصاص الجلوكوكورتيكويدات بسرعة وبشكل شبه كامل من الجهاز الهضمي. مع الحد الأقصى في الدم يلاحظ بعد 0.5-1.5 ساعة.القشرانيات السكرية تتحد في الدم مع الترانسكورتين (الكورتيكوستيرويد المرتبط بالكورتيكوستيرويد ألفا 1 -جلوبيولين) والألبومين ، والقشرانيات السكرية الطبيعية ترتبط بالبروتينات بنسبة 90-97٪ ، الاصطناعية - بنسبة 40-60 ٪ ... تخترق الجلوكوكورتيكويدات جيدًا من خلال الحواجز النسيجية ، بما في ذلك. من خلال BBB ، تمر عبر المشيمة. المشتقات المفلورة (بما في ذلك ديكساميثازون ، بيتاميثازون ، تريامسينولون) تمر عبر الحواجز النسيجية المنشأ بشكل أسوأ. تخضع الجلوكوكورتيكويدات لتحول أحيائي في الكبد مع تكوين مستقلبات غير نشطة (جلوكورونيدات أو كبريتات) ، والتي تفرز بشكل رئيسي عن طريق الكلى. يتم استقلاب الأدوية الطبيعية بشكل أسرع من الأدوية الاصطناعية ولها عمر نصف أقصر.
السكرية الحديثة هي مجموعة من الأدوية التي تستخدم على نطاق واسع في الممارسة السريرية، بما في ذلك. في أمراض الروماتيزم وأمراض الرئة والغدد الصماء والأمراض الجلدية وطب العيون وطب الأنف والأذن والحنجرة.
المؤشرات الرئيسية لاستخدام القشرانيات السكرية هي الكولاجين ، الروماتيزم ، التهاب المفصل الروماتويديوالربو القصبي وسرطان الدم الليمفاوي الحاد وسرطان الدم النخاعي ، عدد كريات الدم البيضاء المعديةوالأكزيما وأمراض الجلد الأخرى ، وأمراض الحساسية المختلفة. لعلاج أمراض المناعة الذاتية التأتبي ، الجلوكوكورتيكويد هي العوامل المسببة للأمراض الأساسية. تستخدم القشرانيات السكرية أيضًا في علاج فقر الدم الانحلالي والتهاب كبيبات الكلى والتهاب البنكرياس الحاد والتهاب الكبد الفيروسي وأمراض الجهاز التنفسي (مرض الانسداد الرئوي المزمن في المرحلة الحادة ومتلازمة الضائقة التنفسية الحادة وما إلى ذلك). فيما يتعلق بالتأثير المضاد للصدمة ، يتم وصف الجلوكورتيكويد للوقاية والعلاج من الصدمة (ما بعد الصدمة ، والتشغيلية ، والسامة ، والحساسية ، والحرق ، والقلب ، وما إلى ذلك).
يسمح التأثير المثبط للمناعة للجلوكوكورتيكويد باستخدامها في زراعة الأعضاء والأنسجة لقمع تفاعل الرفض ، وكذلك في أمراض المناعة الذاتية المختلفة.
المبدأ الرئيسي للعلاج بالكورتيزونات السكرية هو تحقيق أقصى تأثير علاجي بأقل جرعات. يتم اختيار نظام الجرعات بشكل صارم بشكل فردي ، إلى حد كبير اعتمادًا على طبيعة المرض وحالة المريض واستجابته للعلاج ، أكثر من العمر أو وزن الجسم.
عند وصف الجلوكوكورتيكويد ، من الضروري مراعاة الجرعات المكافئة لها: وفقًا للتأثير المضاد للالتهابات ، 5 ملغ من بريدنيزولون تقابل 25 ملغ من الكورتيزون ، 20 ملغ من الهيدروكورتيزون ، 4 ملغ من ميثيل بريدنيزولون ، 4 ملغ من تريامسينولون ، 0.75 ملغ ديكساميثازون ، 0.75 ملغ بيتاميثازون.
هناك 3 أنواع من العلاج بالستيرويدات القشرية السكرية: الاستبدالية ، والقمعية ، والديناميكية الدوائية.
العلاج البديلالجلوكوكورتيكويدات ضرورية لقصور الغدة الكظرية. مع هذا النوع من العلاج ، يتم استخدام الجرعات الفسيولوجية من الجلوكوكورتيكويد ، في المواقف العصيبة (على سبيل المثال ، الجراحة ، الصدمات ، مرض حاد) تزيد الجرعة بمقدار 2-5 مرات. عند وصف الدواء ، ينبغي للمرء أن يأخذ في الاعتبار الإيقاع اليومي للإفراز الداخلي للجلوكوكورتيكويد: في الساعة 6-8 صباحًا ، يتم وصف معظم (أو كل) الجرعة. في قصور الغدة الكظرية المزمن (مرض أديسون) ، يمكن استخدام الجلوكوكورتيكويد طوال الحياة.
العلاج القمعيتستخدم الجلوكوكورتيكويد في متلازمة الأدرينوجينال - الخلل الخلقي في قشرة الغدة الكظرية عند الأطفال. في هذه الحالة ، يتم استخدام الجلوكوكورتيكويدات في الجرعات الدوائية (supraphysiological) ، مما يؤدي إلى قمع إفراز ACTH بواسطة الغدة النخامية وانخفاض لاحقًا في زيادة إفراز الأندروجينات بواسطة الغدد الكظرية. يتم وصف معظم (2/3) الجرعة ليلاً ، على أساس مبدأ التغذية الراجعة السلبية ، لمنع ذروة إطلاق ACTH.
العلاج الديناميكي الدوائيتستخدم في أغلب الأحيان ، بما في ذلك. في علاج الأمراض الالتهابية والحساسية.
هناك عدة أنواع من العلاج الديناميكي الدوائي: مكثف ، محدود ، طويل الأمد.
العلاج الدوائي المكثف:تستخدم في الحالات الحادة والمهددة للحياة ، تدار الجلوكوكورتيكويدات عن طريق الوريد ، بدءًا بجرعات كبيرة (5 مجم / كجم - يوم) ؛ بعد مغادرة المريض للحالة الحادة (1-2 أيام) ، يتم إلغاء الجلوكوكورتيكويد على الفور ، في وقت واحد.
الحد من العلاج الدوائي:موصوفة للعمليات تحت الحادة والمزمنة ، بما في ذلك. التهابات (الذئبة الحمامية الجهازية ، تصلب الجلد الجهازي ، ألم العضلات الروماتيزمي ، الربو القصبي الشديد ، فقر الدم الانحلالي ، سرطان الدم الحادوإلخ.). مدة العلاج ، كقاعدة عامة ، عدة أشهر ، يتم استخدام الجلوكوكورتيكويدات بجرعات تتجاوز الفسيولوجية (2-5 مجم / كجم / يوم) ، مع مراعاة إيقاع الساعة البيولوجية.
لتقليل التأثير المثبط للجلوكوكورتيكويدات على نظام الغدة النخامية - الغدة النخامية - الغدة الكظرية ، تم اقتراح مخططات مختلفة لإعطاء الجلوكوكورتيكويد المتقطع:
- العلاج بالتناوب- استخدام الجلوكوكورتيكويدات لمدة قصيرة / متوسطة (بريدنيزولون ، ميثيل بريدنيزولون) ، مرة واحدة في الصباح (حوالي 8 ساعات) ، كل 48 ساعة ؛
- دارة متقطعة- توصف الجلوكوكورتيكويد في دورات قصيرة (3-4 أيام) مع استراحات لمدة 4 أيام بين الدورات ؛
-علاج النبض- الإعطاء السريع عن طريق الوريد لجرعة كبيرة من الدواء (على الأقل 1 غرام) - للعلاج الطارئ. الدواء المفضل لعلاج النبض هو ميثيل بريدنيزولون (يدخل الأنسجة الملتهبة بشكل أفضل من غيره ويسبب آثارًا جانبية أقل في كثير من الأحيان).
العلاج الدوائي طويل الأمد:يستخدم في علاج الأمراض المزمنة. يتم وصف الجلوكوكورتيكويدات عن طريق الفم ، والجرعات أعلى من الفسيولوجية (2.5-10 ملغ / يوم) ، ويوصف العلاج لعدة سنوات ، وسحب الجلوكوكورتيكويد مع هذا النوع من العلاج بطيء للغاية.
لا يتم استخدام ديكساميثازون وبيتاميثازون في العلاج طويل الأمد ، لأنه مع الأقوى والأطول مدة ، بالمقارنة مع السكرية الأخرى ، عمل مضاد للالتهابات ، فإنها تسبب أيضًا الآثار الجانبية الأكثر وضوحًا ، بما في ذلك. تأثير مثبط على الأنسجة اللمفاوية والوظيفة القشرية للغدة النخامية.
أثناء العلاج ، من الممكن التحول من نوع واحد من العلاج إلى نوع آخر.
تُستخدم القشرانيات السكرية عن طريق الفم ، أو بالحقن ، أو داخل المفصل أو حول المفصل ، أو الاستنشاق ، أو داخل الأنف ، أو الرجعية ، أو البارابولبار ، في شكل قطرات للعين والأذن ، خارجيًا في شكل مراهم ، وكريمات ، ومستحضرات ، إلخ.
على سبيل المثال ، في الأمراض الروماتيزمية ، يتم استخدام الجلوكوكورتيكويدات للعلاج الجهازي أو المحلي أو المحلي (داخل المفصل ، حول المفصل ، الخارجي). في حالة أمراض انسداد القصبات الهوائية ، فإن استنشاق الجلوكوكورتيكويد له أهمية خاصة.
تعتبر القشرانيات السكرية من العوامل العلاجية الفعالة في كثير من الحالات. ومع ذلك ، يجب ألا يغيب عن البال أنها يمكن أن تسبب عددًا من الآثار الجانبية ، بما في ذلك مركب أعراض Itsenko-Cushing (احتباس الصوديوم والماء في الجسم مع احتمال ظهور الوذمة ، وفقدان البوتاسيوم ، وزيادة ضغط الدم) ، وارتفاع السكر في الدم حتى داء السكري (داء السكري الستيرويدي) ، وإبطاء عمليات تجديد الأنسجة ، وتفاقم قرحة المعدة وقرحة الاثني عشر ، وتقرح الجهاز الهضمي ، وانثقاب قرحة غير معروفة ، والتهاب البنكرياس النزفي ، وانخفاض مقاومة الجسم للعدوى ، وفرط تخثر الدم مع خطر تجلط الدم ، ظهور حب الشباب ، وجه على شكل القمر ، السمنة ، الاضطرابات الدورة الشهريةعند تناول الجلوكورتيكويدات ، هناك زيادة في إفراز الكالسيوم وهشاشة العظام (مع الاستخدام المطول للجلوكوكورتيكويدات بجرعات تزيد عن 7.5 ملغ / يوم - بما يعادل بريدنيزولون - يمكن تطوير هشاشة العظام الطويلة). يتم الوقاية من هشاشة العظام الستيرويدية باستخدام مستحضرات الكالسيوم وفيتامين د من اللحظة التي تبدأ فيها بتناول الجلوكوكورتيكويد. لوحظت التغيرات الأكثر وضوحا في الجهاز العضلي الهيكلي في الأشهر الستة الأولى من العلاج. من المضاعفات الخطيرة تنخر العظام العقيم ، لذلك من الضروري تحذير المرضى من احتمالية تطوره وعند ظهور ألم "جديد" ، خاصة في الكتف والورك و مفاصل الركبة، فمن الضروري استبعاد نخر العظام العقيم. تسبب القشرانيات السكرية تغيرات في الدم: قلة اللمفاويات ، قلة الكريات البيض ، قلة الكريات البيض ، انخفاض في عدد الخلايا القاعدية في الدم المحيطي ، تطور كثرة الكريات البيضاء العدلات ، زيادة في محتوى كريات الدم الحمراء. الاضطرابات العصبية والعقلية ممكنة أيضًا: الأرق ، والإثارة (مع تطور الذهان في بعض الحالات) ، والنوبات الصرعية ، والنشوة.
مع الاستخدام المطول للجلوكوكورتيكويد ، ينبغي للمرء أن يأخذ في الاعتبار احتمال قمع وظيفة قشرة الغدة الكظرية (لا يتم استبعاد ضمور) مع قمع التخليق الحيوي للهرمونات. إن إدخال الكورتيكوتروبين في وقت واحد مع الجلوكورتيكويد يمنع ضمور الغدة الكظرية.
يمكن التعبير عن تواتر وشدة الآثار الجانبية التي تسببها القشرانيات السكرية بدرجات متفاوتة. الآثار الجانبية ، كقاعدة عامة ، هي مظهر من مظاهر التأثير الفعلي للجلوكوكورتيكويد لهذه الأدوية ، ولكن إلى حد يتجاوز القاعدة الفسيولوجية. مع الاختيار الصحيح للجرعة ، ومراعاة الاحتياطات اللازمة ، والمراقبة المستمرة لمسار العلاج ، يمكن تقليل تواتر الآثار الجانبية بشكل كبير.
لمنع الآثار غير المرغوب فيها المرتبطة باستخدام الجلوكورتيكويد ، من الضروري ، خاصة مع العلاج طويل الأمد ، مراقبة ديناميكيات النمو والتطور عند الأطفال بعناية ، وإجراء فحص طب العيون بشكل دوري (للكشف عن الجلوكوما ، وإعتام عدسة العين ، وما إلى ذلك) ، مراقبة وظائف أجهزة الغدة النخامية - الغدة الكظرية ، والجلوكوز في الدم والبول (خاصة في مرضى السكري) ، ومراقبة ضغط الدم ، وتخطيط القلب ، وتكوين الكهارل في الدم ، ومراقبة حالة الجهاز الهضمي ، والجهاز العضلي الهيكلي ، ومراقبة تطور المضاعفات المعدية ، إلخ.
يمكن علاج معظم مضاعفات علاج الجلوكورتيكويد وتختفي بعد سحب الدواء. تشمل الآثار الجانبية التي لا رجعة فيها للجلوكوكورتيكويد تأخر النمو عند الأطفال (يحدث مع العلاج بالكورتيكويد لأكثر من 1.5 سنة) ، وإعتام عدسة العين تحت المحفظة (يتطور في وجود استعداد عائلي) ، ومرض السكري الستيرويدي.
يمكن أن يؤدي الانسحاب المفاجئ للجلوكوكورتيكويد إلى تفاقم العملية - متلازمة الانسحاب ، خاصة عند توقف العلاج طويل الأمد. في هذا الصدد ، يجب أن ينتهي العلاج بالتخفيض التدريجي للجرعة. تعتمد شدة متلازمة الانسحاب على درجة الحفاظ على وظيفة قشرة الغدة الكظرية. في الحالات الخفيفة ، تتجلى متلازمة الانسحاب من خلال زيادة درجة حرارة الجسم ، وآلام عضلية ، وألم مفصلي ، وتوعك. في الحالات الشديدة ، خاصة مع الإجهاد الشديد ، قد تحدث أزمة أديسون (مصحوبة بالتقيؤ والانهيار والتشنجات).
بسبب الآثار الجانبية ، لا يتم استخدام الجلوكوكورتيكويد إلا إذا كانت هناك مؤشرات واضحة وتحت إشراف طبي دقيق. تعتبر موانع استعمال القشرانيات السكرية نسبية. في حالات الطوارئ ، فإن الموانع الوحيدة للاستخدام الجهازي قصير الأمد للجلوكوكورتيكويدات هي فرط الحساسية. في حالات أخرى ، عند التخطيط للعلاج طويل الأمد ، ينبغي مراعاة موانع الاستعمال.
تقلل التأثيرات العلاجية والسامة للجلوكوكورتيكويد - محرضات إنزيمات الكبد الميكروسومية ، وتزيد - هرمون الاستروجين وموانع الحمل الفموية. جليكوسيدات الديجيتال ومدرات البول (التي تسبب نقص البوتاسيوم) والأمفوتريسين ب ومثبطات الأنهيدراز الكربونية تزيد من احتمالية عدم انتظام ضربات القلب ونقص بوتاسيوم الدم. يزيد الكحول ومضادات الالتهاب غير الستيروئيدية من خطر الإصابة بالآفات التقرحية أو النزيف المعدي المعوي. تزيد مثبطات المناعة من احتمالية الإصابة بالعدوى. تضعف الجلوكوكورتيكويدات من نشاط نقص السكر في الدم للعوامل المضادة لمرض السكر والأنسولين ومدر البول ومدر للبول - مدرات البول ومضادات التخثر ومحللات الفبرين - مشتقات الكومارين والإندانديون والهيبارين والستربتوكيناز ويوروكيناز ، ويقلل نشاط اللقاح (بسبب انخفاض في إنتاج الأجسام المضادة) ، الساليسيليتين في الدم. مع استخدام بريدنيزولون وباراسيتامول ، يزداد خطر السمية الكبدية.
هناك خمسة عقاقير معروفة تثبط إفراز قشرة الغدة الكظرية للكورتيكوستيرويدات. (مثبطات تخليق وعمل الكورتيكوستيرويدات): ميتوتان ، ميترابون ، أمينوغلوتيثيميد ، كيتوكونازول ، تريلوستان. يقوم الأمينوغلوتيثيميد والميترابون والكيتوكونازول بقمع تخليق هرمونات الستيرويد بسبب تثبيط هيدروكسيلاز (إنزيمات السيتوكروم P450) المشاركة في التخليق الحيوي. جميع الأدوية الثلاثة محددة لأن يعمل على هيدروكسيلازات مختلفة. يمكن أن تسبب هذه الأدوية قصورًا حادًا في الغدة الكظرية ، لذا يجب استخدامها بجرعات محددة بدقة ومع مراقبة دقيقة لنظام المهاد والغدة النخامية والكظرية لدى المريض.
يثبط أمينوغلوتيثيميد 20،22-ديسمولاز ، والذي يحفز المرحلة الأولية (المحددة) لتكوين الستيرويد - تحويل الكوليسترول إلى بريجينولون. نتيجة لذلك ، يتم تعطيل إنتاج جميع هرمونات الستيرويد. بالإضافة إلى ذلك ، يمنع أمينوجلوتيثيميد 11 بيتا هيدروكسيلاز وكذلك الأروماتاز. يستخدم أمينوغلوتيثيميد في متلازمة كوشينغ الناتجة عن الإفراز المفرط غير المنظم للكورتيزول عن طريق أورام قشرة الغدة الكظرية أو إنتاج الهرمون الموجه لقشر الكظر خارج الرحم. تستخدم قدرة أمينوجلوتيثيميد على تثبيط الهرمونات في علاج الأورام التي تعتمد على الهرمونات مثل السرطان البروستات، سرطان الثدي.
يستخدم الكيتوكونازول في المقام الأول كعامل مضاد للفطريات. ومع ذلك ، عند الجرعات العالية ، فإنه يثبط العديد من إنزيمات السيتوكروم P450 المشاركة في تكوين الستيرويد ، بما في ذلك. 17-ألفا هيدروكسيلاز ، وكذلك 20،22-ديسمولاز ، وبالتالي يمنع تكون الستيرويد في جميع الأنسجة. وفقًا لبعض التقارير ، فإن الكيتوكونازول هو أكثر مثبطات تكون الستيرويد فعالية في مرض كوشينغ. ومع ذلك ، فإن جدوى استخدام الكيتوكونازول في حالة الإنتاج المفرط لهرمونات الستيرويد تتطلب مزيدًا من البحث.
يتم استخدام أمينوغلوتيثيميد وكيتوكونازول وميترابون لتشخيص وعلاج تضخم الغدة الكظرية.
إلى مضادات مستقبلات الجلوكوكورتيكويديشير إلى الميفيبريستون. الميفبريستون هو مضاد لمستقبلات البروجسترون ، بجرعات كبيرة يمنع مستقبلات الجلوكوكورتيكويد ، ويمنع تثبيط نظام الغدة النخامية - الغدة الكظرية (عن طريق آلية ردود الفعل السلبية) ويؤدي إلى زيادة ثانوية في إفراز الهرمون الموجه لقشر الكظر والكورتيزول.
يعد علم أمراض أجزاء مختلفة من الجهاز التنفسي من أهم مجالات الاستخدام السريري للجلوكوكورتيكويد.
مؤشرات للتعيين السكرية الجهازيةفي أمراض الجهاز التنفسي مثل الربو القصبي ، مرض الانسداد الرئوي المزمن في المرحلة الحادة ، الالتهاب الرئوي الوخيم ، مرض الرئة الخلالي ، متلازمة الضائقة التنفسية الحادة.
بعد تصنيع الجلوكوكورتيكويدات الجهازية (الأشكال عن طريق الفم والحقن) في نهاية الأربعينيات من القرن العشرين ، بدأ على الفور استخدامها لعلاج الربو القصبي الحاد. على الرغم من التأثير العلاجي الجيد ، فإن استخدام الجلوكوكورتيكويد في الربو القصبي اقتصر على تطور المضاعفات - التهاب الأوعية الدموية الستيرويدية ، وهشاشة العظام الجهازية ، وداء السكري (داء السكري الستيرويدي). بدأ استخدام الأشكال المحلية من القشرانيات السكرية في الممارسة السريرية فقط بعد مرور بعض الوقت - في السبعينيات. القرن العشرين. يعود تاريخ النشر عن الاستخدام الناجح لأول جلوكورتيكويد موضعي - بيكلوميثاسون (بيكلوميثازون ديبروبيونات) - لعلاج التهاب الأنف التحسسي إلى عام 1971. في عام 1972 ، ظهر تقرير عن استخدام الشكل الموضعي للبيكلوميثازون لعلاج الربو القصبي. .
السكرية المستنشقةهي الأدوية الأساسية في علاج جميع المتغيرات المسببة للأمراض من الربو القصبي المستمر ، وتستخدم لمرض الانسداد الرئوي المزمن المعتدل والشديد (مع استجابة مؤكدة من خلال التصوير التنفسي للعلاج).
تشمل السكرية المستنشقة بيكلوميثازون ، بوديزونيد ، فلوتيكاسون ، موميتازون ، تريامسينولون. تختلف جلايكورتيكويدات المستنشقة عن تلك الجهازية في الخصائص الدوائية: تقارب عالي لمستقبلات HA (تعمل بجرعات قليلة) ، وتأثير مضاد للالتهابات محلي قوي ، وقلة التوافر البيولوجي النظامي (عن طريق الفم ، والرئتين) ، والتثبيط السريع ، وقصر T 1/2 من الدم. تثبط الجلوكوكورتيكويدات المستنشقة جميع مراحل الالتهاب في الشعب الهوائية وتقلل من تفاعلها المتزايد. إن قدرتها على تقليل إفراز الشعب الهوائية (تقليل حجم إفراز القصبة الهوائية) وتحفيز عمل بيتا 2 - محاكيات الأدرينوم مهم جدًا. يقلل استخدام الأشكال المستنشقة من الجلوكوكورتيكويد من الحاجة إلى جلوكوكورتيكويد أقراص. من الخصائص المهمة للجلوكوكورتيكويدات المستنشقة المؤشر العلاجي - نسبة النشاط المحلي المضاد للالتهابات والعمل الجهازي. من بين السكرية المستنشقة ، يحتوي بوديزونيد على المؤشر العلاجي الأكثر ملاءمة.
أحد العوامل التي تحدد فعالية وسلامة السكرية المستنشقة هي أنظمة توصيلها إلى الجهاز التنفسي. حاليًا ، يتم استخدام أجهزة الاستنشاق بالجرعات المقننة والمسحوق (التوربيني ، إلخ) ، البخاخات لهذا الغرض.
مع الاختيار الصحيح للنظام وتقنية الاستنشاق ، تكون الآثار الجانبية الجهازية للجلوكوكورتيكويدات المستنشقة ضئيلة بسبب التوافر الحيوي المنخفض والتنشيط الأيضي السريع لهذه الأدوية في الكبد. يجب أن يؤخذ في الاعتبار أن جميع السكرية المستنشقة الموجودة يتم امتصاصها في الرئتين بدرجة أو بأخرى. الآثار الجانبية المحلية للجلوكوكورتيكويدات المستنشقة ، خاصة مع الاستخدام المطول ، هي حدوث داء المبيضات الفموي البلعومي (في 5-25 ٪ من المرضى) ، وفي كثير من الأحيان - داء المبيضات المريئي ، بحة الصوت (في 30-58 ٪ من المرضى) ، والسعال.
لقد ثبت أن السكرية المستنشقة ومنبهات بيتا الأدرينالية طويلة المفعول (سالميتيرول ، فورموتيرول) لها تأثير تآزري. ويرجع ذلك إلى تحفيز التخليق الحيوي لمستقبلات بيتا 2 الأدرينالية وزيادة حساسيتها للمنبهات تحت تأثير القشرانيات السكرية. في هذا الصدد ، في علاج الربو القصبي ، تكون الأدوية المركبة فعالة للعلاج طويل الأمد ، ولكن ليس لتخفيف النوبات - على سبيل المثال ، مزيج ثابت من السالميتيرول / فلوتيكاسون أو فورموتيرول / بوديزونيد.
استنشاق القشرانيات السكرية هو بطلان في الالتهابات الفطرية. الجهاز التنفسي، السل ، الحمل.
حاليا الأنفتستخدم التطبيقات السريرية بيكلوميثازون ديبروبيونات ، بوديزونيد ، فلوتيكاسون ، موميتازون فوروات. بالإضافة إلى ذلك ، توجد أشكال جرعات على شكل رذاذ أنفي للفلونيسوليد والتريامسينولون ، لكنها لا تُستخدم حاليًا في روسيا.
تعتبر الأشكال الأنفية من الجلوكوكورتيكويد فعالة في علاج العمليات الالتهابية غير المعدية في تجويف الأنف ، والتهاب الأنف ، بما في ذلك. الأدوية ، المهنية ، الموسمية (متقطعة) وعلى مدار السنة (المستمرة) التهاب الأنف التحسسي، لمنع تكرار تكون الزوائد اللحمية في تجويف الأنف بعد إزالتها. تتميز الجلوكوكورتيكويدات الموضعية بظهور تأثير متأخر نسبيًا (12-24 ساعة) ، وهو تطور بطيء للتأثير - يتجلى في اليوم الثالث ، ويصل إلى الحد الأقصى في اليوم الخامس إلى السابع ، وأحيانًا بعد عدة أسابيع. يبدأ الموميتازون في العمل بسرعة أكبر (12 ساعة).
يتم تحمل الجلوكوكورتيكويدات الحديثة داخل الأنف بشكل جيد ؛ عند استخدامها في الجرعات الموصى بها ، الجرعات الجهازية (يتم امتصاص جزء من الجرعة من الغشاء المخاطي للأنف ويدخل الدورة الدموية الجهازية) ، تكون التأثيرات ضئيلة. من بين الآثار الجانبية الموضعية في 2-10٪ من المرضى في بداية العلاج ، نلاحظ نزيف في الأنف وجفاف وحرقان في الأنف وعطس وحكة. من الممكن أن تكون هذه الآثار الجانبية ناتجة عن التأثير المهيج للوقود الدافع. تم وصف حالات الانثقاب المعزولة في الحاجز الأنفي باستخدام الجلوكورتيكويدات داخل الأنف.
يمنع استعمال القشرانيات السكرية عن طريق الأنف أهبة نزفية، وكذلك مع نزيف الأنف المتكرر في التاريخ.
وهكذا ، تستخدم الجلوكوكورتيكويدات (الجهازية ، والاستنشاق ، والأنف) على نطاق واسع في أمراض الرئة وطب الأنف والأذن والحنجرة. ويرجع ذلك إلى قدرة الجلوكوكورتيكويد على وقف الأعراض الرئيسية لأمراض أعضاء الأنف والأذن والحنجرة والجهاز التنفسي ، ومع المسار المستمر للعملية ، لإطالة فترة النشبات بشكل كبير. من المزايا الواضحة لاستخدام أشكال الجرعات الموضعية من الجلوكورتيكويدات القدرة على تقليل الآثار الجانبية الجهازية ، وبالتالي زيادة فعالية العلاج وسلامته.
في عام 1952 ، أبلغ سولزبيرجر وويتن لأول مرة عن الاستخدام الناجح لمرهم هيدروكورتيزون بنسبة 2.5 ٪ للعلاج الموضعي للجلد الجلدي. يعتبر الهيدروكورتيزون الطبيعي تاريخياً أول جلايكورتيكويد يستخدم في ممارسة الأمراض الجلدية، أصبح فيما بعد معيارًا لمقارنة فاعلية القشرانيات السكرية المختلفة. ومع ذلك ، فإن الهيدروكورتيزون ليس فعالًا بدرجة كافية ، خاصة في الأمراض الجلدية الشديدة ، بسبب الارتباط الضعيف نسبيًا بمستقبلات الستيرويد لخلايا الجلد والتغلغل البطيء عبر البشرة.
في وقت لاحق ، تم استخدام الجلوكوكورتيكويد على نطاق واسع في الجلديةلعلاج أمراض الجلد المختلفة غير المعدية: التهاب الجلد التأتبي ، الصدفية ، الأكزيما ، الحزاز المسطح والأمراض الجلدية الأخرى. لديهم تأثير محلي مضاد للالتهابات ومضاد للحساسية ، والقضاء على الحكة (استخدام الحكة له ما يبرره فقط إذا كان ناتجًا عن عملية التهابية).
تختلف الجلوكوكورتيكويدات الموضعية عن بعضها البعض في التركيب الكيميائي ، وكذلك في قوة التأثير المحلي المضاد للالتهابات.
أتاح تكوين المركبات المهلجنة (إدراج الفلور أو الكلور في جزيء الهالوجين) زيادة التأثير المضاد للالتهابات وتقليل الآثار الجانبية الجهازية عند تطبيقها موضعياً بسبب انخفاض امتصاص الأدوية. تتميز المركبات التي تحتوي على ذرتين من الفلور في بنيتها - فلوميثازون ، فلوسينولون أسيتونيد ، وما إلى ذلك ، بأقل امتصاص عند تطبيقها على الجلد.
وفقًا للتصنيف الأوروبي (Niedner، Schopf، 1993) ، يتم تمييز 4 فئات وفقًا للنشاط المحتمل للمنشطات المحلية:
ضعيف (الفئة الأولى) - هيدروكورتيزون 0.1-1٪ ، بريدنيزولون 0.5٪ ، فلوسينولون أسيتونيد 0.0025٪ ؛
قوة متوسطة (الفئة الثانية) - الكلوميثازون 0.05٪ ، بيتاميثازون فاليرات 0.025٪ ، تريامسينولون أسيتونيد 0.02٪ ، 0.05٪ ، فلوسينولون أسيتونيد 0.00625٪ ، إلخ ؛
سترونج (الفئة الثالثة) - بيتاميثازون فاليرات 0.1٪ ، بيتاميثازون ديبروبيونات 0.025٪ ، 0.05٪ هيدروكورتيزون بوتيرات 0.1٪ ، ميثيل بريدنيزولون أسيونات 0.1٪ ، موميتازون فوروات 0.1٪ ، تريامسينولون أسيتونيد 0.025٪ ، 0 ، 1٪ فلوتيكاسون 0.025٪ ، إلخ.
قوي جدًا (الفئة الثالثة) - بروبيونات كلوبيتاسول 0.05 ٪ ، إلخ.
إلى جانب زيادة التأثير العلاجي عند استخدام الجلوكوكورتيكويدات المفلورة ، تزداد أيضًا نسبة حدوث الآثار الجانبية. الآثار الجانبية المحلية الأكثر شيوعًا عند استخدام جلايكورتيكويد قوي هي ضمور الجلد وتوسع الشعيرات وحب الشباب الستيرويد والسطور والتهابات الجلد. تزداد احتمالية حدوث آثار جانبية موضعية وجهازية مع التطبيق على الأسطح الكبيرة والاستخدام المطول للجلوكوكورتيكويد. نظرًا لتطور الآثار الجانبية ، يكون استخدام الجلوكوكورتيكويدات المحتوية على الفلور محدودًا عند الحاجة إلى استخدامها على المدى الطويل ، وكذلك في ممارسة طب الأطفال.
الخامس السنوات الاخيرةعن طريق تعديل جزيء الستيرويد ، تم الحصول على جلايكورتيكويدات محلية لجيل جديد ، والتي لا تحتوي على ذرات الفلور ، ولكنها تتميز في نفس الوقت بكفاءة عالية وملف تعريف أمان جيد (على سبيل المثال ، موميتازون في شكل فوروات ، وهو مركب صناعي الستيرويد الذي بدأ إنتاجه في عام 1987 في الولايات المتحدة ، methylprednisolone aceponate ، والذي يستخدم في الممارسة العملية منذ 1994).
يعتمد التأثير العلاجي للجلوكوكورتيكويدات الموضعية أيضًا على شكل الجرعة المستخدمة. الجلوكوكورتيكويد ل تطبيق موضعيفي الأمراض الجلدية ، يتم إنتاجها على شكل مراهم ، كريمات ، مواد هلامية ، مستحلبات ، مستحضرات ، إلخ. تنخفض القدرة على اختراق الجلد (عمق الاختراق) بالترتيب التالي: مرهم دهني> مرهم> كريم> غسول (مستحلب) . مع الجلد الجاف المزمن ، يصعب اختراق الجلوكوكورتيكويد في البشرة والأدمة ، لذلك ، مع الأمراض الجلدية ، المصحوبة بزيادة جفاف وتقشير الجلد ، يُنصح باستخدام التحزز أكثر لاستخدام المراهم ، لأن يؤدي ترطيب الطبقة القرنية للبشرة بقاعدة مرهم عدة مرات إلى زيادة تغلغل الأدوية في الجلد. في العمليات الحادة ذات البكاء الواضح ، من المستحسن وصف المستحلبات والمستحلبات.
نظرًا لأن الجلوكوكورتيكويدات للاستخدام الموضعي تقلل من مقاومة الجلد والأغشية المخاطية ، مما قد يؤدي إلى تطور العدوى ، في حالة الإصابة الثانوية ، فمن المستحسن الجمع بين الجلوكوكورتيكويد والمضاد الحيوي في شكل جرعة واحدة ، على سبيل المثال ، كريم ديبروجين ومرهم (بيتاميثازون + جنتاميسين) ، أوكسي كورت أيروسولات (هيدروكورتيزون + أوكسي تتراسيكلين) وبولكورتولون TS (تريامسينولون + تتراسيكلين) ، إلخ ، أو مع عامل مضاد للبكتيريا ومضاد للفطريات ، على سبيل المثال ، أكريديرم جي كيه (بيتاميثازون + كلوتريمازول).
تستخدم الجلوكوكورتيكويدات الموضعية في علاج مضاعفات القصور الوريدي المزمن (CVI) مثل اضطرابات الجلد الغذائية ودوالي الأكزيما وداء الدم والتهاب الجلد التماسي وما إلى ذلك. عندما تحدث أشكال شديدة CVI. في بعض الحالات ، يتم استخدام الجلوكوكورتيكويدات المحلية لقمع تفاعلات الأوعية الدموية التي تحدث أثناء علاج التصلب الوريدي. في أغلب الأحيان ، تستخدم المراهم والمواد الهلامية التي تحتوي على هيدروكورتيزون ، بريدنيزولون ، بيتاميثازون ، تريامسينولون ، فلوسينولون أسيتونيد ، موميتازون فوروات ، إلخ.
استخدام القشرانيات السكرية في طب العيونبناءً على عملهم المحلي المضاد للالتهابات ، والمضاد للحساسية ، والحكة. مؤشرات تعيين الجلوكوكورتيكويد هي أمراض العين الالتهابية من المسببات غير المعدية ، بما في ذلك. بعد الإصابات والعمليات - التهاب القزحية ، التهاب القزحية والجسم الهدبي ، التهاب الصلبة ، التهاب القرنية ، التهاب القزحية ، إلخ. لهذا الغرض ، يتم استخدام: هيدروكورتيزون ، بيتاميثازون ، ديسونيد ، تريامسينولون ، إلخ. الحالات الشديدة - الحقن تحت الملتحمة. مع الاستخدام الجهازي (بالحقن ، عن طريق الفم) للجلوكوكورتيكويد في طب العيون ، يجب أن نتذكر أن هناك احتمالًا كبيرًا (75 ٪) لتطوير إعتام عدسة العين مع الاستخدام اليومي لعدة أشهر من بريدنيزولون بجرعة تزيد عن 15 مجم (أيضًا كجرعات مكافئة من أدوية أخرى) ، بينما تزداد المخاطر مع زيادة مدة العلاج.
السكرية هي بطلان في الحالات الحادة أمراض معديةعين. إذا لزم الأمر ، على سبيل المثال ، للعدوى البكتيرية ، يتم استخدام المستحضرات المركبة التي تحتوي على المضادات الحيوية ، مثل قطرات العين / الأذن Garazon (بيتاميثازون + جنتاميسين) أو سوفراديكس (ديكساميثازون + فراميسيتين + جراميسيدين) ، وما إلى ذلك ، وتستخدم المضادات الحيوية على نطاق واسع في طب العيون و طب الأنف والأذن والحنجرةحاجة. في طب العيون - لعلاج أمراض العين الالتهابية والحساسية في ظل وجود عدوى بكتيرية مصاحبة أو مشتبه بها ، على سبيل المثال ، في بعض أنواع التهاب الملتحمة ، في فترة ما بعد الجراحة. في طب الأنف والأذن والحنجرة - مع التهاب الأذن الخارجية ؛ التهاب الأنف المعقد بسبب عدوى ثانوية ، إلخ. يجب أن يؤخذ في الاعتبار أن نفس قنينة الدواء لا ينصح بها لعلاج التهاب الأذن الوسطى والتهاب الأنف وأمراض العيون من أجل تجنب انتشار العدوى.
المخدرات
الاستعدادات - 2564 ؛ الأسماء التجارية - 209 ؛ مكونات نشطة - 27
| المادة الفعالة | الأسماء التجارية |
| المعلومات غائبة | |
| |
|
| |
|
| |
|
| |
|
| |
|
| |
|
| |
|
الكورتيكوستيرويدات الأنفية الرئيسية (الجلوكوكورتيكوستيرويدات) هي بيكلوميثازون ، فلوتيكاسون ، موميتازون ، بوديزونيد ، ديكساميثازون.
بيكلوميثازون ديبروبيونات (ألسين ، بيكوناز ، ناسوبك ، رينوكلينيل)
تاريخياً ، تم تقديم أول كورتيكوستيرويد أنفي متاح تجارياً في عام 1973. تم تأكيد فعالية هذه الكورتيكوستيرويدات داخل الأنف لالتهاب الأنف الموسمي وعلى مدار السنة وغير التحسسي لدى البالغين والأطفال من خلال عدد من الدراسات الخاضعة للرقابة. لالتهاب الأنف ، الجرعة الموصى بها هي 200 ميكروغرام ، للأطفال - 100 ميكروغرام في اليوم. يتوفر عقار Aldecin في علب مجهزة بفتحتين للإعطاء عن طريق الأنف والفم. على عكس Aldecine ، فإن Nasobek عبارة عن معلق مائي يتم إنتاجه في قوارير بلاستيكية بسعة 30 مل ، تحتوي على 200 جرعة. الجرعة اليومية القصوى هي 400 ميكروغرام (8 جرعات).
بوديزونيد (تافن نزال)
ظهر في سوق الأدوية عام 1980. متوفر في الهباء الجوي وبخاخ الأنف المائي ومسحوق بخاخ الأنف. تم إثبات فعالية الدواء من حيث التأثير على جميع أعراض التهاب الأنف التحسسي في العديد من الدراسات.
بروبيونات فلوتيكاسون (Fliksonase ، نازاريل)
يتم إنتاجه على شكل معلق مائي في قوارير تحتوي على 120 جرعة. جرعة واحدة تحتوي على 50 ميكروغرام من الدواء. مع التهاب الأنف التحسسي ، يتم وصف جرعتين في كل نصف من الأنف (200 ميكروغرام) مرة واحدة في اليوم ، ويفضل في الصباح. الجرعة اليومية القصوى لعلاج التهاب الأنف الحاد هي 400 ميكروغرام. التوافر البيولوجي للدواء منخفض ، لا يزيد عن 1٪ ، مما يجعله آمنًا تمامًا حتى مع الاستخدام المطول. تم إثبات فعالية فلوتيكاسون في علاج التهاب الأنف التحسسي الموسمي لدى البالغين والأطفال فوق سن 5 سنوات في عدد كبير من الدراسات الخاضعة للرقابة.
موميتازون فوروات (نازونكس)
يتوفر رذاذ الأنف المائي للكورتيكوستيرويدات داخل الأنف في قوارير تحتوي على 120 جرعة (50 ميكروغرام لكل منها). بالنسبة لالتهاب الأنف ، عادة ما يتم إعطاء البالغين جرعتين في كل جانب من جانبي الأنف (200 ميكروغرام) مرة واحدة في اليوم. الجرعة اليومية للأطفال من سن 3 إلى 12 سنة هي 100 ميكروغرام (جرعة واحدة في كل فتحة أنف). لقد ثبت أن هذه الجرعات لا تؤثر على إنتاج الكورتيزول الداخلي ولا تبطئ النمو. في الوقت الحالي ، من بين الكورتيكوستيرويدات الموجودة داخل الأنف ، يكون لدى الموميتازون أدنى توافر حيوي ، وهو 0.1 ٪ وتأثير سريع ، والذي يتم تسجيله في غضون 5-7 ساعات بعد بدء الإعطاء.
فلوتيكاسون فوروات (أفاميس)
الأحدث في جيل من الكورتيكوستيرويدات الحديثة داخل الأنف ، والمخصصة حصريًا لعلاج التهاب الأنف التحسسي الموسمي. كما هو الحال مع موميتازون ، ترتبط الفعالية السريرية العالية بوجود مجموعة إستر فوروات في الجزيء ، مما يوفر تقاربًا أعلى لمستقبلات الجلوكوكورتيكوستيرويد وانتقائية العمل. فعالية الكورتيكوستيرويدات داخل الأنف في العلاج أشكال مختلفةتم إثبات التهاب الأنف التحسسي من خلال عدد من الدراسات متعددة المراكز واسعة النطاق. يتم إنتاجه في وعاء مريح للغاية مع طرف قصير ، مما يوفر قدرًا أكبر من التزام المريض أثناء العلاج. تحتوي جرعة واحدة من الدواء على 27.5 ميكروغرام ، يتم وصف البالغين بجرعة يومية تبلغ 110 ميكروغرام (جرعتان في كل نصف من الأنف مرة واحدة). في الأطفال الذين تتراوح أعمارهم بين 2-11 سنة ، جرعة البدء الموصى بها هي 55 ميكروغرام (جرعة في كل فتحة أنف مرة واحدة في اليوم) ، ومع ذلك ، يمكن زيادتها ، إذا لزم الأمر ، إلى 110 ميكروغرام / يوم.
الستيرويدات القشرية الأنفية المركبة
هناك العديد من أدوية الكورتيكوستيرويد الأخرى التي يتم استخدامها عن طريق الأنف. ديكساميثازون هو جزء من قطرات الأنف المركبة ، الهباء الجوي ، بالاشتراك مع
التهاب الأنف التحسسي (AR) هو مرض يصيب الغشاء المخاطي للأنف ، والذي يقوم على التهاب الحساسية الناجم عن مسببات الحساسية ذات الأهمية السببية. على الرغم من أن الواقع المعزز بحد ذاته ليس مرضًا خطيرًا ، إلا أنه يمكن أن يغير الحياة الاجتماعية للمرضى ويؤثر على الحضور والأداء الأكاديمي والقدرة على العمل.
وبائيات AR
AR هو مرض يُلاحظ نموه كل عام في جميع أنحاء العالم. على مدى السنوات الثلاثين الماضية ، لكل عقد ، زاد معدل الإصابة في البلدان المتقدمة اقتصاديًا بنسبة 100 ٪. ترتبط الزيادة في تواتر وشدة أمراض الحساسية بالعديد من العوامل ، من بينها تدهور البيئة في المقام الأول. وفقًا لوزارة الصحة الروسية ، يعاني من 13 ٪ إلى 35 ٪ من سكان بلدنا من أمراض الحساسية ، من بينها AR تحتل 60-70 ٪. انتشار AR مرتفع بشكل خاص بين الأطفال ، حيث يصل ، وفقًا لدراسات مختلفة ، من 10٪ إلى 28.7٪. ارتفاع معدل الإصابة يحدث في وقت مبكر سن الدراسة، الأولاد هم في أغلب الأحيان مرضى. لوحظ وجود خطر متزايد من AR عند الأطفال الذين لديهم استعداد وراثي للتأتب: لقد وجد أن احتمال حدوث AR يزيد إلى 70٪ إذا كان كلا الوالدين يعاني من أمراض تأتبية. غالبًا ما يكون الربو القصبي (BA) و AR من الأمراض المرتبطة. وفقًا لـ H. Milgrom، D.Y. Leung ، فإن ما يصل إلى 78٪ من مرضى الربو يعانون من AR و 38٪ من مرضى AR يعانون من الربو.
التسبب في AR
AR هو التهاب الغشاء المخاطي للأنف بوساطة IgE. يمكن أن يُعزى التحسس إلى مجموعة متنوعة من مسببات الحساسية. في الغشاء المخاطي للأنف ، ترتبط المادة المسببة للحساسية بالأجسام المضادة IgE الخاصة بمسببات الحساسية ، مما يؤدي إلى تنشيط الخلايا البدينة. في المرحلة المبكرة من الاستجابة التحسسية ، الهستامين ، التربتاز ، البروستاغلاندين D 2 ، الليكوترينات (B 4 و C 4) ، الكينين ، الثرموبوكسان A 2 (مسار انزيمات الأكسدة الحلقية) ، أحماض هيدروكسي أسيجيناز ، الليبوكسين (مسار 5-ليبوكسيجيناز) وعامل تنشيط الصفائح الدموية تم إصدارها. تعمل وسطاء رد الفعل التحسسي على تحفيز النهايات العصبية للأعصاب الباراسمبثاوية التي تنقل النبضات إلى المركز الجهاز العصبي، من هناك يذهبون إلى ملتحمة العين (منعكس أنفي - عيني). أعراض AR (توسع الأوعية ، احتقان الدم ، زيادة نفاذية الأوعية الدموية ، الوذمة ، التسلل الخلوي بواسطة الخلايا القاعدية والخلايا البدينة) تتحقق أيضًا بواسطة الحمضات ، الضامة ، الخلايا اللمفاوية التائية. مع تفاقم التهاب الأنف التحسسي ، ينخفض نشاط أهداب الظهارة الهدبية للغشاء المخاطي للأنف بأكثر من 1.5 مرة.
الصورة السريرية للواقع المعزز
يتجلى التهاب حساسية الغشاء المخاطي للأنف من خلال سيلان الأنف ، والعطس ، والحكة ، واحتقان الأنف. يتطور AR المتقطع (الموسمي) في كثير من الأحيان عند الأطفال الذين تتراوح أعمارهم بين 4-6 سنوات ، ولكن يمكن أن يحدث في وقت مبكر. تظهر الأعراض خلال فترة ازدهار النباتات التي يكون المريض حساسًا لها. قد تحدث تفاعلات تحسسية أخرى: التهاب الملتحمة ، التهاب القزحية ، آفة الجهاز الهضميتتكرر الأعراض السريرية للمرض خلال فترة الإزهار لبعض أنواع النباتات. يتميز AR المستمر (الدائم) باحتقان الأنف المستمر والعطس المتكرر. مسببات الحساسية الشائعة هي مسببات الحساسية المنزلية وجراثيم العفن. ترتبط تفاقمات AR على مدار العام بالتعرض لعوامل مزعجة غير محددة (مواد الرائحة والعطور والدخان وما إلى ذلك). يعاني المرضى من انخفاض حاسة الشم ، ويشكون من زيادة التعب والصداع ونزيف الأنف المتكرر والسعال الجاف. مع تنظير الأنف ، هناك تورم وشحوب في الغشاء المخاطي ، إفرازات مخاطية. يمكن أن يتعارض احتقان الأنف المستمر مع النوم. يؤدي التنفس عن طريق الفم إلى جفاف الأغشية المخاطية والشفتين. إذا تطور المرض إلى عمر مبكريمكن أن تحدث تغييرات في الهيكل العظمي للوجه وسوء الإطباق. يساهم التورم المطول في الغشاء المخاطي في ظهور التهاب الجيوب الأنفية.
تصنيف AR
- حسب تواتر مظاهر الواقع المعزز يحدث:
أ) AR (العرضي) الحاد - تتطور الأعراض بشكل حاد نتيجة التلامس مع مسببات الحساسية (نفايات الحيوانات الأليفة أو البرية ، العث ، غبار المنزل) ؛
ب) AR مستمر (على مدار العام) ؛
ج) تتميز AR الموسمية (حمى القش وحساسية حبوب اللقاح) بالموسمية السنوية للأعراض (خلال فترة ازدهار نباتات معينة). يوجد في وسط روسيا ثلاث قمم من حمى القش:- الربيع (أبريل - مايو ، ازدهار الشجيرات والأشجار) ؛
- الصيف (يونيو ويوليو ، الأعشاب المزهرة) ؛
- الخريف (يوليو - أكتوبر ، حساسية من حبوب اللقاح من الشيح ، عشبة الرجيد).
- حسب مدة AR يحدث:
أ) AR متقطع (لوحظت الأعراض< 4 дней в неделю или < 4 недель в году);
ب) AR المستمر (على مدار العام): تحدث الأعراض> 2 ساعة / يوم> 4 أيام في الأسبوع> 4 أسابيع في السنة. - حسب الشدة (يتم تقييمها ذاتيًا اعتمادًا على نوعية الحياة): خفيفة ومتوسطة وشديدة.
- اعتمادًا على وجود أو عدم وجود مضاعفات: غير معقدة ومعقدة (التهاب الجيوب الأنفية ، داء السلائل الأنفي ، خلل في قناة استاكيوس ، التهاب الأذن الوسطىوإلخ.).
- اعتمادًا على نوع المادة المسببة للحساسية: حبوب اللقاح ، الفطريات ، المنزلية ، الطعام ، البشرة.
تشخيص الواقع المعزز
يتم تحديد تشخيص AR على أساس الشكاوى ، وبيانات سوابق المريض ، والمظاهر السريرية ، والعرض بالمنظار والتشخيصات الخاصة بالحساسية التي تهدف إلى تحديد مسببات الحساسية (تحديد IgE و الفحص الخلويإفرازات من الأنف ، اختبار الجلد). يجب النظر في تاريخ العائلة. يسمح اختبار تحدي الأنف ، وقياس ضغط الأنف الأمامي النشط ، وقياس الأنف السمعي بإجراء تقييم موضوعي للتنفس الأنفي. وفقًا لتوصية منظمة الصحة العالمية ، يجب فحص المرضى الذين يعانون من AR المستمر بعناية لوجود الربو. تشخيص متباينيتم إجراء AR مع التهابات الجهاز التنفسي الحادة ، والأورام الحميدة الأنفية ، والتشوهات التشريحية ، والتهاب الغدد اللمفاوية وأمراض أخرى.
علاج AR
القضاء على مسببات الحساسية
يجب أن تهدف التدابير العلاجية في المقام الأول إلى القضاء على العوامل ذات الأهمية المسببة للمرض. يوصى بتحديد وقتك بالخارج خلال فترة الإزهار ، خاصة في الطقس الجاف والحار والرياح ؛ استخدام مكيفات الهواء وفلاتر الهواء في الداخل ؛ إذا أمكن ، انتقل إلى المناطق المناخية الأخرى خلال فترة الإزهار. للقضاء على أعراض AR ، يوصى باستبعاد المجموعات الغذائية التي لها خصائص مسببة للحساسية تتقاطع مع حبوب اللقاح النباتية من النظام الغذائي.
علاج بالعقاقير
كرومون
الكرومونات (كروموغليكات الصوديوم ونيدوكروميل الصوديوم) لها تأثير معتدل مضاد للالتهابات على الغشاء المخاطي في الجهاز التنفسي العلوي وتستخدم للوقاية من أمراض الحساسية في الأنف والعينين والشعب الهوائية. تتمتع الكرومونات عمومًا بمظهر أمان عالٍ. أنها تقلل من إطلاق وسطاء من التهاب الحساسية. تتطلب المدة القصيرة لعملهم تناولًا متكررًا (يصل إلى 4-6 مرات في اليوم) ، مما يقلل بشكل كبير من الامتثال ، ويوصى باستخدامهم في المراحل الأوليةالأمراض ، وكذلك في أشكال أكثر اعتدالا من التهاب الأنف.
الكورتيكوستيرويدات الموضعية
الكورتيكوستيرويدات الموضعية لها تأثير واضح مضاد للالتهابات ، وهي الأكثر فعالية في جميع أنواع AR ، وتقلل من جميع الأعراض ، وخاصة احتقان الأنف. ومع ذلك ، يمكن أن يؤدي استخدامها على المدى الطويل إلى ردود فعل غير مرغوب فيها ، في المقام الأول إلى ضمور الغشاء المخاطي مع احتمال حدوث نزيف في الأنف.
أدوية أنتيلوكوترين
تصنف أدوية Antileukotriene إلى مضادات الليكوترين ومثبطات تخليق الليكوترين. Leukotrienes هي وسطاء في المرحلة المبكرة من رد الفعل التحسسي الفوري. مضادات مستقبلات الليكوترين فعالة في تخفيف أعراض AR. أيضًا ، تُستخدم هذه الأدوية على نطاق واسع لعلاج الأشكال الخفيفة من الزهايمر بالاشتراك مع AR.
مزيلات الاحتقان
تعمل مزيلات الاحتقان (أوكسي ميتازولين ، زيلوميتازولين ، نافازولين ، إلخ) على استعادة التنفس الأنفي. أدوية مضيق الأوعيةيمكن التقديم فقط في الدورات القصيرة. يمكن أن يؤدي استخدامها لأكثر من 3-5 أيام إلى تطور "متلازمة الارتداد" والتهاب الأنف الدوائي.
العلاج المناعي الخاص بمسببات الحساسية (ASIT)
يتكون ASIT من إدخال جرعات متزايدة في جسم المريض من مسببات الحساسية التي لديه حساسية متزايدة ، مما يؤدي إلى انخفاض في تكوين IgE المحدد.
مضادات الهيستامين
تصنف مضادات الهيستامين إلى جيلين. تتميز مستحضرات الجيل الأول بارتباط غير كامل وقابل للعكس لمستقبلات H1 ، لذلك غالبًا ما يلزم تناولها مرة أخرى خلال النهار. مضادات الهيستامين من الجيل الأول ، بالإضافة إلى الهيستامين ، تمنع المستقبلات الأخرى ، بما في ذلك مستقبلات M-cholinergic و α-adrenergic ، مما يؤدي إلى انخفاض في إفراز الغدد الصماء ، وزيادة في لزوجة الإفرازات ؛ التطور السريع للتسرع. نظرًا لارتفاع درجة إدمانها للدهون ، تخترق هذه الأدوية جيدًا الحاجز الدموي الدماغي ، مما يسبب النعاس وضعف التنسيق والخمول والدوخة. عادة ما تكون أدوية الجيل الثاني خالية من عيوب أدوية الجيل الأول. ميزاتها هي:
- التسامح الجيد ، المظهر الجانبي للسلامة العالية والفعالية ؛
- تأثير مهدئ أقل وضوحًا (يختلف باختلاف الأدوية في هذه المجموعة) ، انتقائية عالية ؛
- تثبيط أكثر نشاطًا لتطور العملية الالتهابية ؛
- بداية سريعة للعمل
- عمل طويل (حتى 24 ساعة) ؛
- تطور نادر للتسرع.
- تثبيط إطلاق وسطاء التهابات ؛ انخفاض في التعبير عن جزيئات الالتصاق (ICAM-1) على الخلايا الظهارية ، وتأثير ذلك على السيتوكينات.
تستخدم مضادات الهيستامين المحلية في المرحلة الحادة من AR. نظرًا لأن الدواء يعمل مباشرة في موقع الالتهاب التحسسي ، فإنه يتميز ببداية سريعة للعمل العلاجي - 5-20 دقيقة بعد التطبيق. تحتوي مضادات الهيستامين الموضعية أيضًا على بعض التأثيرات المضادة للالتهابات. على الرغم من أن هذا التأثير أقل وضوحًا من استخدام الكورتيكوستيرويدات الموضعية ، فإن احتمالية حدوث آثار جانبية أقل. تشمل حاصرات الهيستامين H 1 للاستخدام الموضعي أزيلاستين وأنتازولين وديميتيندين وليفوكاباستين (طاولة).
حاليًا ، يعتبر الليفوكاباستين والأزيلاستين الأكثر استخدامًا على نطاق واسع في علاج AR في العالم. توصف كعلاج وحيد لل AR الخفيف. عند وصف الأدوية مبكرًا ، يمكن أن تمنع تطور AR الموسمي. بالنسبة للأشكال المعتدلة والشديدة من AR ، يوصى بالتناول المتزامن لمضادات الهيستامين الفموية.
يحجب الجيل الثاني من مضادات الهيستامين ليفوكاباستين بشكل انتقائي مستقبلات الهيستامين H1 ، مما يقلل من شدة تفاعلات الحساسية التي يتوسطها عمل الهيستامين. يزيل أعراض AR بسرعة. مع إعطاء الدواء عن طريق الأنف (50 ميكروغرام / جرعة) ، يتم امتصاص 30-40 ميكروغرام من ليفوكاباستين. عمر النصف هو 35-40 ساعة.في دراسة متعددة المراكز ، عشوائية ، مزدوجة التعمية ، شملت 244 مريضًا مصابًا بالـ AR ، تبين أن ليفوكاباستين وأزيلاستين لهما فعالية مماثلة ، لكن معدل ظهور التأثير كان أعلى في ليفوكاباستين. في دراسة تجريبية شملت مرضى لديهم تاريخ من AR ، تبين أن إعطاء ليفوكاباستين عن طريق الأنف قبل 5 دقائق من التعرض لمسببات الحساسية يقلل بشكل كبير من شدة رد الفعل التحسسي. في هذه الحالة ، تكون مدة التأثير الوقائي 24 ساعة على الأقل. تم إظهار الفعالية السريرية العالية وملف الأمان الخاص بـ levocabastine في AR في عدد من الدراسات مزدوجة التعمية التي يتم التحكم فيها بالغفل. وجدت الدراسات القائمة على الأدلة أن ليفوكاباستين في شكل رذاذ أنفي يتفوق في الفعالية السريرية على كرومولين الصوديوم في شكل مماثل. الدراسات التي تقارن الليفوكاباستين بمضادات الهيستامين الجهازية ذات أهمية كبيرة. قارنت تجربة سريرية عشوائية متعددة المراكز شملت 207 مريضًا يعانون من التهاب الملتحمة الأنفي التحسسي الدائم بين فعالية الليفوكاباستين (رذاذ الأنف وقطرات العين) وسيتيريزين (عن طريق الفم). بشكل عام ، كانت الفعالية العلاجية في كلا المجموعتين قابلة للمقارنة ، ولكن لوحظ أن التأثير مع ليفوكاباستين كان أسرع بكثير (بعد 5 دقائق). على وجه الخصوص ، لاحظ 76 ٪ من المرضى الذين عولجوا مع ليفوكاباستين و 38 ٪ فقط من المرضى الذين عولجوا بالسيتريزين تخفيف أعراض AR بعد ساعة واحدة من تناول الدواء. اشتملت دراسة سريرية أخرى على 30 طفلاً تتراوح أعمارهم بين 6 و 16 عامًا يعانون من AR الدائم. تلقت المجموعة الرئيسية السيتريزين ، المجموعة الضابطة - ليفوكاباستين على شكل رذاذ أنفي. الفعالية السريريةكانت الأدوية قابلة للمقارنة ، بينما في مجموعة المرضى الذين يتلقون ليفوكاباستين ، لوحظ عدد أقل من الأحداث الضائرة. وفقًا لدراسة أجريت على مرضى بالغين يعانون من AR على مدار العام ، بعد ثلاثة أشهر من استخدام ليفوكاباستين ، لوحظ انخفاض كبير في الأعراض ، بينما لم يتم تسجيل أي آثار غير مرغوب فيها. على عكس الكورتيكوستيرويدات داخل الأنف ، يتمتع ليفوكاباستين بمظهر أمان عالي. في السوق الروسية ، يتم تمثيل عقار levocabastine على شكل بخاخ للأنف بواسطة منتجات تحت الاسم التجاري Tizin® Alerji. تحتوي قوارير 10 مل (100 جرعة) على ليفوكاباستين هيدروكلوريد بتركيز 0.54 مجم / مل ، من حيث ليفوكاباستين - 0.5 مجم / مل. موانع استخدامه هي فرط الحساسية لأي مكون من مكونات الدواء والعمر حتى 6 سنوات. ضع جرعتين عن طريق الأنف (100 ميكروغرام) في كل ممر أنفي 2-4 مرات في اليوم بعد تنظيف الممرات الأنفية قبل الاستخدام.
يتزايد تواتر الواقع المعزز كل عام. هناك مجموعة كبيرة من الأدوية لعلاج هذه الحالة المرضية. كل منهم يهدف إلى روابط مختلفة في التسبب في AR. يحجب Levocabastine (Tizin® Allergy) بشكل انتقائي مستقبلات H 1 - الهيستامين ، مما يقلل من شدة تفاعلات الحساسية التي يتوسطها عمل الهيستامين.
نظرًا لأن ليفوكاباستين (Tizin® Allergy) يزيل أعراض AR (العطس ، والحكة في التجويف الأنفي ، وسيلان الأنف) ، ويحسن التنفس الأنفي ، ويعمل كممرض ولديه مستوى عالٍ من الأمان ، يوصى باستخدامه في هذا المرض.
المؤلفات
- أبيرج ن ، صندل ج ، إريكسون ب ، هيسيلمار ب ، أبيرج ب.انتشار أمراض الحساسية لدى أطفال المدارس فيما يتعلق بالتاريخ العائلي ، والتهابات الجهاز التنفسي العلوي ، والخصائص السكنية // الحساسية. 1996 ؛ 51: 232 - 237.
- أمراض الحساسية. التشخيص والعلاج. ممارسة. يدا في ، أد. ر. بيترسون. لكل. من الانجليزية م ، 2000 ، ص. 733.
- Geppe N.A. ، Snogotskaya M.N. ، Konopelko O. Yu.الجديد في الوقاية والعلاج من التهاب الأنف التحسسي الموسمي عند الأطفال // الطبيب المعالج. 2010. رقم 1. س 20-26.
- Geppe N.A.، Ozerskaya IV، Malyavina U.S.الجهاز المخاطي الهدبي للجهاز التنفسي في الربو القصبي والتهاب الأنف التحسسي // الطبيب المعالج. 2011. رقم 9. ص 17-20.
- Geppe N.A.، Farber IM، Starostina L.S.وغيرها اختيار طرق عقلانية لعلاج التهاب الأنف التحسسي الحاد والمعدى الحاد الخفيف و واسطةشدة عند الأطفال // طبيب أطفال منطقة. 2010. رقم 4. س 10-11.
- Milgrom H.، Leung D. Y. M.التهاب الأنف التحسسي. في: Kliegman R.M، Stanton B.F، St. جيميل جيه دبليو ،. Schor N.F، Behrman R.E، eds. كتاب نيلسون لطب الأطفال. الطبعة ال 19. فيلادلفيا ، بنسلفانيا: Saunders Elsevier ؛ 2011: الفصل 137.
- بيلوسوف يو.حساسية. آليات تطوير الحساسية. عام 2007
- Astafieva NG ، Udovichenko E.N. ، Gamova IV.التهاب الأنف التحسسي وغير التحسسي: الخصائص المقارنة// المعالج. 2013. رقم 5.
- لوباتين أ.س. ، غوشين إ.س. ، إميليانوف أ.ف.وآخرون. الإرشادات السريريةحول تشخيص وعلاج التهاب الأنف التحسسي // Consilium medicum. 2001 ؛ صفة: 33-44.
- Revyakina V.A.نظرة حديثة على مشكلة حساسية الأنف عند الأطفال // علاج دكتور. 2001. رقم 3. S. 22-27.
- Drannik G.N.علم المناعة والحساسية السريرية. موسكو: وكالة المعلومات الطبية ، 2003. 604 ص.
- هامبل إف سي جونيور ، مارتن بي جي ، دولن جيه ، ترافرز إس ، كارشر ك ، هولتون د.فعالية وسلامة رذاذ الأنف ليفوكاباستين لالتهاب الأنف التحسسي الموسمي // Am J Rhinol. 1999 ، يناير-فبراير ؛ 13 (1): 55-62.
- Lange B. ، Lukat K. F. ، Rettig K.وآخرون. الفعالية والفعالية من حيث التكلفة والقدرة على التحمل من بخاخات موميتازونيفوروات وليفوكاباستين وثنائي الصوديوم كروموجليكات في علاج التهاب الأنف التحسسي الموسمي // آن. حساسية الربو إمونول. 2005 ، سبتمبر ؛ 95 (3): 272-282.
- كنور ب. ، ماتز ج. ، بيرنشتاين ج. أ.وآخرون. مونتيلوكاست للربو المزمن لدى الأطفال من سن 6 إلى 14 سنة. تجربة عشوائية مزدوجة التعمية // JAMA ، 1998 ، المجلد. 279 ، رقم 15 ، ص. 1181-1186.
- Geppe N.A.، Kolosova N.G.اتجاهات العلاج غير الدوائي لالتهاب الأنف عند الأطفال // طب الأطفال. ملحق لمجلة Consilium Medicum. 2012. No. 3. S. 71-74.
- Bousquet J.، Annesi-Maesano I.، Carat F.وآخرون. مجموعة دراسة DREAMS ، خصائص التهاب الأنف التحسسي المتقطع والمستمر // Clin Exp Allergy. 2005 ؛ 35: 728-732. فوكينز دبليو جيه ، لوند ف.جيه ، مولول جيه وآخرون. ورقة الموقف الأوروبي حول التهاب الجيوب والأورام الحميدة الأنفية 2012 // Rhinol.Suppl. 2012. المجلد. 23. 3. ص 1-298.
- بوريسوفا إي أو.مضادات الهيستامين: مراحل التطوير // النشرة الصيدلانية. 2005 ، رقم 17 ، 380.
- Korsgren M.، Andersson M.، Borg O.وآخرون. الفعالية السريرية وملامح الحرائك الدوائية للسيتيريزين عن طريق الأنف والفم في نموذج تحدي مسببات الحساسية المتكرر لالتهاب الأنف التحسسي // آن. حساسية الربو إمونول. أبريل 2007 98 (4): 316-321.
- Okubo K. ، Uchida E. ، Nogami S.يحسن رذاذ Levocabastine الأنفي بشكل كبير التهاب الأنف التحسسي الدائم: دراسة أحادية التعمية خاضعة للتحكم الوهمي // Auris Nasus Larynx. 2010 ، أغسطس ؛ 37 (4): 436-442.
- كورين جيه ، راشيلفسكي زاي ، سبيكتور س ، شانكر هـ ، سيجل س ، هولتون د ، كارشر ك ، ترافرز س.بداية ومدة عمل رذاذ الأنف ليفوكاباستين في مرضى التأتبي تحت ظروف تحدي الأنف // J Allergy Clin Immunol. 1999 أبريل 103 (4): 574-580.
- سي باتشيرت ، واجنمان إم ، وفوسين هولزينكامب إس.يوفر ليفوكاباستين داخل الأنف حماية سريعة وفعالة من تحدي حساسية الأنف // طب الأنف. 1996 ، سبتمبر ؛ 34 (3): 140-143.
- داهل ر. ، بيدرسن ب. ، لارسن ب.ليفوكاباستين داخل الأنف لعلاج التهاب الأنف التحسسي الموسمي: تجربة متعددة المراكز ، مزدوجة التعمية ، بالغفل // طب الأنف. 1995 ، سبتمبر ؛ 33 (3): 121-125.
- Schata M.، Jorde W.، Richarz-Barthauer U.رذاذ الأنف Levocabastine أفضل من كروموجليكات الصوديوم وهمي في العلاج الموضعي لالتهاب الأنف التحسسي الموسمي // J Allergy Clin Immunol. 1991 ، أبريل ؛ 87 (4): 873-878.
- دروين م أ ، يانغ دبليو إتش ، هوراك ف.بداية أسرع للعمل مع الليفوكاباستين الموضعي مقارنة مع السيتريزين الفموي // وسطاء الالتهاب. 1995 ؛ 4 (7): S5-S10.
- Arreguín Osuna L.، García Caballero R.، Montero Cortés M. T.، Ortiz Aldana I. Levocabastine مقابل السيتريزين لالتهاب الأنف التحسسي الدائم عند الأطفال // Rev Alerg Mex. 1998 ، أيار (مايو) - حزيران (يونيو) ؛ 45 (3): 7-11.
- باكور إم إل ، بياسي د ، ماليكنا ت ، كارليتو أ ، لوناردي سي.فعالية ليفوكاباستين في التهاب الأنف الدائم // كلين تير. يونيو 1996 147 (6): 295-298.
- التهاب الأنف التحسسي وتأثيره على الربو (ARIA) تحديث 2008 (بالتعاون مع منظمة الصحة العالمية ، GA (2) LEN and AllerGen) // الحساسية. 2008 ؛ 63 ، ملحق 86: 8-160.
- AS لوباتينالتهاب الأنف: الآليات الممرضة ومبادئ العلاج الدوائي. موسكو: Litterra، 2013.368 ص.
M.N.Snogotskaya 1 ، مرشح العلوم الطبية
إن.دكتور في العلوم الطبية ، أستاذ
إ. أ. درونوف ،مرشح العلوم الطبية
M. D. Shakhnazarova ،مرشح العلوم الطبية
إم في بينكينا
تأتي الكورتيكوستيرويدات الاصطناعية والطبيعية للإنقاذ عندما تكون الأدوية الأخرى المضادة للالتهابات عاجزة.
الستيرويدات القشرية
هذا هو الاسم الجماعي لمجموعة هرمونات الستيرويد. يتم إنتاجها فقط عن طريق الغدد الكظرية. هذه الهرمونات ليس لها نشاط منشط الذكورة أو الاستروجين أو الجستامين.
أنواع
يتم تحديد نوع الهرمون حسب نشاطه الرئيسي.
جلوكوكورتيزويد
هم جلايكورتيكويد. الهرمونات الرئيسية من هذا النوع التي يتم تصنيعها في جسم الإنسان هي الكورتيزون والهيدروكورتيزون (المعروف أيضًا باسم الكورتيزول).
أنها تؤثر على التمثيل الغذائي للكربوهيدرات في جسم الإنسان ، وكذلك التمثيل الغذائي للبروتينات والدهون.
إنها عقاقير اصطناعية من هذا النوع تُستخدم ، من بين أشياء أخرى ، لعلاج أمراض الأنف والأذن والحنجرة.
الكورتيزونات المعدنية
هم القشرانيات المعدنية. الهرمون الرئيسي من هذا النوع ، الذي تفرزه الغدد الكظرية ، هو الألدوستيرون. تؤثر الهرمونات من هذا النوع على توازن الماء والملح في الجسم.
دواعي الإستعمال
من بين الأمراض التي تستخدم فيها الستيرويدات القشرية:
- عمليات قيحية في الجيوب الفكية
- التهاب شعبي
- الربو القصبي
- التهاب رئوي
- حالات تشنج طويلة في القصبات الهوائية
- التهاب الأسناخ الليفي
- بعض أنواع الأورام الخبيثة
لأدوية مجموعة الكورتيكوستيرويد ، شاهد الفيديو الخاص بنا:
المخدرات
في التصنيف الأوروبي ، يتم تمييز أربع مجموعات من الكورتيكوستيرويدات الاصطناعية: ضعيفة ، معتدلة ، قوية ، قوية جدًا. الخصائص الرئيسية لهذه الأدوية هي مضادات الالتهاب وقمع المناعة. تشمل الخصائص الإضافية:
- مضاد الأرجية
- ضبط توازن الماء والملح
- تنظيم استقلاب الكالسيوم
- تنظيم التمثيل الغذائي للكربوهيدرات
- تنظيم التمثيل الغذائي للبروتين
- تنظيم التمثيل الغذائي للدهون
- التأثيرات على الجهاز القلبي الوعائي
- التأثير على الدم
- التأثير على الجهاز الهرموني
هناك خيارات العلاج التالية بهذه الأدوية:
- كثيف
- بالتناوب
- العلاج بالنبض
- الحد
- على فترات متقطعة
الحقن
قائمة الأدوية:
يعد استخدام الحقن داخل المفصل لعلاج الأمراض الالتهابية المقابلة للجهاز العضلي الهيكلي أمرًا شائعًا. أيضا ، يتم إجراء الحقن الموضعي (العضلي) في حالات استثنائية لمكافحة مشاكل التنفس والأورام.
أدوية لمشاكل التنفس

الأنف
غالبا ما تستخدم لالتهاب الأنف التحسسي و التهابات قيحيةفي الجيوب الفكية.
أنها تسهل التنفس بسرعة من خلال الأنف ، وتوقف تطور البكتيريا المسببة للأمراض على الأغشية المخاطية.
تتميز بأحد الآثار السلبية الأكثر تواضعًا على الجسم من بين جميع أشكال الجرعات.
قائمة الأدوية:
- ناسونكس
- ناسوبك
- فليكسوناس
- الديسين
- نزاريل
- رينوكلينيل
- تافين أنف
- بيكلوميثازون
- أفاميس
- فلوتيكاسون
- فلونسوليد
الكورتيكوستيرويدات الأنفية

قطرات
تستخدم القطرات لعلاج أمراض الأنف والعين ، غالبًا مع الحساسية أو العمليات الالتهابية الفيروسية والبكتيرية والفطرية والمعدية. يتم استخدام الدورات القصيرة.
الكريمات والمراهم
تستخدم هذه الأدوية بشكل أساسي للأمراض الجلدية. غالبًا ما تكون هذه الأدوية مدمجة - بالإضافة إلى الكورتيكوستيرويدات الموضعية ، فهي تحتوي على مكونات ذات تأثيرات مطهرة ومضادة للالتهابات ومضادات حيوية:
الكورتيكوستيرويدات الموضعية

استنشاق
يتم الاستنشاق للربو القصبي وحالات تشنج الشعب الهوائية لفترات طويلة.
قائمة الأدوية:
- بوديزونيد
- فلوتيكاسون بروبيونات
- تريامسينالون
- فلونيسوليد
- بكلازون ايكو
- بيكلاميثازون ديبروبيونات
- كلينيل
- بيناكورت
- بيكلوسبير
- بودينيت ستيري نيب
- Pulmicort Turbuhaler
- ديبو ميدرول
- ديبروسبان
- مبتدئ Tafen
- بيكوديسك
مستحضرات الكورتيكوستيرويد المستنشقة

تأتي الأدوية في شكل محاليل جاهزة ومستحلبات ومساحيق. وفقًا لتعليمات الطبيب ، يتم تحضير حشو جهاز الاستنشاق واستخدامه وفقًا للمخطط الموصوف.
يعتبر استخدام الكورتيكوستيرويد أيضًا آمنًا جدًا بالنسبة للآخرين.
تعليمات الاستخدام
تعتمد التعليمات على الدواء المختار وشكله الدوائي. استشر طبيبك ولا تهمل المعلومات الواردة في التعليمات المرفقة عند الشراء.
حاول استخدام الأدوية أثناء النشاط الطبيعي للغدد الكظرية.
من الضروري التوقف عن العلاج بالكورتيكوستيرويدات بشكل صحيح ، للتفكير في نظام الانسحاب.
آثار جانبية
عند استخدام الأدوية الضعيفة والمعتدلة ، تكون الآثار الجانبية أقل شيوعًا وأقل وضوحًا. تشمل الآثار الجانبية المحتملة ما يلي:
- ارتفاع نسبة السكر في الدم (حتى سكري الكورتيكوستيرويد)
- هشاشة العظام
- نخر معقم لأنسجة العظام
- (تفاقم أو حدوث)
- زيادة تكوين الجلطة
- زيادة وزن الجسم
- نقص المناعة الثانوي (ظهور التهابات ، غالبًا فطرية وبكتيرية)
- عدم انتظام الدورة الشهرية عند النساء
- الاضطرابات العصبية
- تطور أو تفاقم الجلوكوما
- تطور أو تفاقم إعتام عدسة العين
- زيادة التعرق
- المظهر أو التفاقم
- إبطاء عمليات تجديد الأنسجة (على سبيل المثال ، التئام الجروح الطويل)
- زيادة نمو شعر الوجه
- قمع وظائف الغدد الكظرية
- حالة عاطفية غير مستقرة
- ظهور أو تفاقم الاكتئاب
- عصير التفاح Itsenko-Cushing
الآثار الجانبية لاستخدام الكورتيكوستيرويد:
جرعة مفرطة
نادرا ما تسبب الجرعة الزائدة حالات تهدد الحياة. في أغلب الأحيان ، تظهر هذه الآثار الجانبية أو تلك.
في حالة الجرعة الزائدة ، يقوم الطبيب بتعديل الجرعة أو استبدال الدواء ، ويتم علاج الأعراض مع مراعاة التفاعلات الدوائية.
تعليمات خاصة
- داء السكري
- تليف كبدى
- قصور الغدة الدرقية
- تليف الكبد
- الزرق
- إعتمام عدسة العين
- التطعيمات الحديثة
- ، يبطئ Isoniazid عملية التمثيل الغذائي للكورتيكوستيرويدات في الكبد
- تعمل الكورتيكوستيرويدات على تسريع إفراز الساليسيلات والبوتاديون والباربيتورات والديجيتوكسين والديفينين والكلورامفينيكول والإيزونيازيد من الجسم
- يسبب التناول المشترك مع أيزونيازيد اضطرابات نفسية
- تؤدي الإدارة المشتركة مع ريزيربين إلى حالات اكتئابية
- مضادات الاكتئاب ثلاثية الحلقات مع الكورتيكوستيرويدات تزيد من ضغط العين
- مع الاستخدام المطول ، تزيد الكورتيكوستيرويدات من فعالية ناهضات الأدرينالية
- يعزز الثيوفيلين التأثير المضاد للالتهابات ويساهم في التأثير السام للقلب
- يمكن للأموتريسين ، وهو مدر للبول ، أن يزيد من تأثير مدر للبول ، ويؤدي إلى احتباس الصوديوم أو انخفاض البوتاسيوم في الدم.
- يؤدي التناول المتزامن للقشرانيات المعدنية والجلوكوكورتيكويدات إلى تفاقم نقص بوتاسيوم الدم وفرط صوديوم الدم ، ويعزز نقص بوتاسيوم الدم الآثار الجانبية وآثار جليكوسيدات القلب
- قلة الفعالية
- التقليل من التأثير المضاد للفيروسات للإيدوكسوريدين
- يعزز هرمون الاستروجين من عمل الكورتيكوستيرويدات
- مكملات الأندروجين والحديد تزيد من تكوين خلايا الدم الحمراء ، وتقلل من إفراز الهرمونات ، وتزيد آثار جانبية، وخاصة زيادة تخثر الدم ، عدم انتظام الدورة الشهرية ، احتباس الصوديوم
- تخفيض ل
- المرحلة الأولية من التخدير أطول ، والمدة الإجمالية أقصر.
من أجل ثبات شكل الجرعة ، يضاف إليها الماء النقي والسليلوز والمركبات المساعدة الأخرى.
يرجع التأثير الإيجابي السريع للأدوية الهرمونية إلى تأثيرها القوي المضاد للالتهابات. يؤثر فلوتيكاسون الكورتيكوستيرويد الاصطناعي الموجود في مستحضر Flixonase أو Nazarel على تكوين الوسطاء في الجسم التي تسبب العملية الالتهابية. يمنع تكوين المواد النشطة بيولوجيًا (الليكوترين ، الهيستامين ، البروستاجلاندين) ، التي تشارك في رد فعل الجسم الدفاعي.
بالإضافة إلى ذلك ، يؤخر فلوتيكاسون تكاثر الخلايا ، أي تكوين الخلايا الضامة الجديدة ، العدلات ، الخلايا الليمفاوية ، الحمضات. تؤثر هذه الخاصية على المناعة المحلية للغشاء المخاطي للأنف.
التأثير الإيجابي لاستخدام الهرمونات يحدث في غضون 2-4 ساعات ويتجلى في انخفاض تورم الغشاء المخاطي ، ووقف العطس والحكة في الأنف ، واستعادة التنفس الأنفي ، وانخفاض التكوين. من الإفرازات.
فلوتيكاسون ، مثله مثل الستيرويدات القشرية الأخرى ، ليس له أي تأثير على تكوين هرموناته في الجسم. لا يمنع الغدد الكظرية والغدة النخامية وما تحت المهاد. عند تناوله عن طريق الأنف (قطرات الأنف) ، فإنه يرتبط بنسبة 90٪ ببلازما الدم ويتم إفرازه بسرعة من الجسم عن طريق الكلى والكبد.
تأثير مضاد للاحتقان ومضاد للالتهابات ومضاد للحساسية بعد التطبيق الموضعي للأدوية الهرمونية يستمر لمدة يوم تقريبًا. لذلك ، لا يتم وصفها أكثر من مرة واحدة في اليوم. ولكن هناك أيضًا خاصية سلبية للأدوية التي تحتوي على الكورتيكوستيرويدات الاصطناعية. إنها تقمع المناعة المحلية - مع الاستخدام المطول وغير المنضبط لها ، يمكن إضعافها بشكل كبير.
لا ينصح باستخدام الأدوية الهرمونية لوحدك. من الضروري استشارة الطبيب الذي سيحدد المؤشرات لتعيينهم ، ويصف الجرعة ، وتكرار الاستخدام ، ومدة الدورة ومراقبة فعالية العلاج.
استخدام العوامل الهرمونية لحساسية الأنف والتهاب الجيوب الأنفية
سيلان الأنف الناجم عن التعرض لمسببات الحساسية المختلفة هو ثاني أكثرها شيوعًا بعد التهاب الأنف المعدي. يتم تشخيص التهاب الجيوب الأنفية التحسسي أيضًا ، وغالبًا ما يتم تشخيص التهاب الجيوب الأنفية. يعتمد وقت حدوثها ، وسطوع الصورة السريرية ومدة العملية المرضية إلى حد كبير على خصائص مسببات الحساسية. يمكن أن يكون التهاب الأنف التحسسي الموسمي أو حمى القش في الخريف أو الربيع وينتج عن حبوب اللقاح من النباتات المزهرة.
يحدث سيلان الأنف العرضي تحت تأثير قصير المدى لمسببات الحساسية (على سبيل المثال ، ملامسة شعر الحيوانات). مع التعرض المستمر لمسببات الحساسية (غبار المنزل أو الكتاب) ، فإن ظواهر التهاب الأنف التحسسي تكون ثابتة أيضًا.
بغض النظر عن خصائص المادة المسببة للحساسية ، فإن سيلان الأنف أو التهاب الجيوب الأنفية يستمر مع صورة سريرية مماثلة. بسبب إطلاق كمية كبيرة من الوسطاء الالتهابيين (الهيستامين ، البروستاجلاندين) ، تبدأ العملية الالتهابية. تتوسع الشعيرات الدموية في الغشاء المخاطي للأنف والجيوب الأنفية ، وتزداد نفاذية جدرانها. من خلالها ، تتسرب بلازما الدم إلى الفضاء بين الخلايا للغشاء ، وتختلط بالإفراز الذي تنتجه الخلايا الظهارية.
نتيجة لذلك ، يزداد سمك الغشاء المخاطي ، مما يسد الممرات الأنفية جزئيًا أو كليًا ويجعل التنفس من خلال الأنف أمرًا صعبًا. ينضم إفرازات شفافة وفيرة إلى الازدحام ، العطس المتكرروالحكة أو الحرقان المستمران في الأنف.
مع التهاب الجيوب الأنفية التحسسي ، يزداد تكوين الإفرازات في الجيوب الأنفية ، والتي يمكن أن تتراكم بسبب وذمة قنوات التصريف. أعراض التسمم (حمى ، صداع ، ضعف) غائبة ، لأن الالتهاب ليس من أصل معدي.
تستخدم قطرات الأنف التي تحتوي على الكورتيكوستيرويدات بنجاح لعلاج التهاب الأنف التحسسي أو التهاب الجيوب الأنفية. يتم تضمينها بالضرورة في نظام العلاج المعقد جنبًا إلى جنب مع مضادات الهيستامين ومضيق الأوعية وعوامل تعديل المناعة والعوامل الحاجزة. مع الاختيار الصحيح للأدوية من كل هذه المجموعات ، يتم تحسين صفاتها الإيجابية ، ويتم تخفيف الآثار السلبية.
على سبيل المثال ، يتم تعويض تثبيط المناعة المحلية عند استخدام الأدوية الهرمونية بنجاح عن طريق تعيين الأدوية المعدلة للمناعة. يمكن استخدام عقاقير الكورتيكوستيرويد ليس فقط لعلاج التهاب الأنف التحسسي ، ولكن أيضًا للوقاية منه ، قبل الظهور المتوقع لمسببات الحساسية (قبل ازدهار نبات معين).
يتم وصف قطرات الأنف Fliksonase على شكل رذاذ من قبل الطبيب بشكل صارم. مع الصورة السريرية الواضحة للحساسية ، مع مزيج من سيلان الأنف والتهاب الملتحمة ، يمكن في اليومين الأولين أخذ حقنتين في كل منخر مرة واحدة في اليوم. عندما تهدأ الأعراض ، يتم تقليل الجرعة إلى حقنة واحدة مرة واحدة يوميًا. يجب ألا تزيد مدة الدورة عن 5-7 أيام ، حسب تقدير الطبيب المعالج.
كعامل وقائي ، يتم استخدام Fliksonase جرعة واحدة مرة واحدة يوميًا في أول 5-6 أيام من ازدهار النبات المسبب للحساسية. تمت الموافقة على الأداة للاستخدام في طب الأطفال عند الأطفال من سن 4 سنوات ، وحقنة واحدة في كل منخر مرة واحدة يوميًا للحصول على مؤشرات صارمة.
قطرات الأنف Avamis أو Nazarel التي تحتوي على الكورتيكوستيرويد الاصطناعي فلوتيكاسون تستخدم لنفس المؤشرات وبنفس الجرعات مثل Flixonase. اعتمادًا على التأثير الذي تم الحصول عليه وشدة الصورة السريرية ، يمكن تغيير جرعة الأدوية الهرمونية لدى البالغين والأطفال تحت إشراف صارم من الطبيب.
قطرات الأنف Polydex العلاج المشتركوالتي تشمل أدوية من ثلاث مجموعات. هذه هي المضادات الحيوية (بوليميكسين ، نيومايسين) ، مضيق للأوعية (فينيليفرين) ، وعامل هرموني (ديكسميثازون).
إن تعيين Polydexa له ما يبرره في الحالات التي يكون فيها الشخص المصاب بالتهاب الأنف التحسسي أو التهاب الجيوب الأنفية لديه طبقة من الالتهاب المعدي الناجم عن البكتيريا الجرثومية. ظهور أعراض التسمم على خلفية التهاب الأنف التحسسي ، يشير التغيير في الطبيعة المخاطية لإفرازات الأنف إلى قيحي إلى ذلك بوضوح.
يتم وصف قطرات الأنف Polydex للأطفال من سن 2 إلى 15 عامًا ، 1-2 قطرات 3 مرات في اليوم ، للبالغين - قطرتان حتى 5 مرات في اليوم. يتم تحديد مسار العلاج من قبل الطبيب وهو من 5-7 أيام.
استخدام قطرات الأنف الهرمونية لعلاج التهاب الأنف الحركي الوعائي
يُطلق على سيلان الأنف الناجم عن انتهاك التنظيم الانعكاسي العصبي للنغمة الشعرية اسم المحرك الوعائي. يمكن أن يحدث بسبب تغير مفاجئ في درجة الحرارة عند الانتقال من الحرارة إلى البرودة ، عندما تتغير الإضاءة من الظلام إلى الضوء الساطع ، عند استنشاق الروائح القوية.
أحد أشكال التهاب الأنف الحركي الوعائي هو ما يسمى بالتهاب الأنف عند النساء الحوامل ، والذي يحدث مع زيادة حادة في عدد الهرمونات الجنسية الأنثوية وزيادة حجم الدورة الدموية. في كثير من الأحيان ، يتم الجمع بين التهاب الأنف التحسسي والتهاب الأنف التحسسي.
أثبتت العديد من الدراسات فعالية استخدام العوامل الهرمونية في التهاب الأنف الحركي. إنها جزء مهم من العلاج المعقد ، بدون آثار جهازية على الجسم ودون التسبب في الإدمان. للعلاج ، يمكن استخدام نازاريل ، نازوكورت ، الديسين. في كل حالة ، خاصة أثناء الحمل ، يتم تحديد الجرعة ومدة الدورة من قبل الطبيب المعالج بشكل صارم.
الآثار الجانبية وموانع العلاج الهرموني
إن فعالية استخدام قطرات الأنف الهرمونية لا تدع مجالاً للشك ، ولكن يجب أن نتذكر أن الآثار الجانبية المختلفة ممكنة. تحدث غالبًا مع تناول غير معقول أو غير منظم للأدوية الهرمونية.
من الممكن ظهور جفاف وتهيج الغشاء المخاطي ، ونزيف في الأنف ، وإحساس بطعم ورائحة كريهة ، وطفح جلدي على الجلد والأغشية المخاطية. مع الدورات الطويلة ، يمكن أن تتطور هشاشة العظام ، وقمع الغدة الكظرية ، والتشنج القصبي.
هو بطلان استخدام قطرات الأنف الهرمونية في حالة عدم تحمل المكونات المنتجات الطبية، في الأطفال دون سن 4 سنوات ، في الأمهات المرضعات. خلال فترة الحمل ، يجب أن يكون موعدهم حذرًا للغاية ، فقط عند الضرورة القصوى وتحت إشراف طبي مستمر.
إن استخدام العقاقير التي تحتوي على الكورتيكوستيرويدات الاصطناعية ، بما في ذلك قطرات الأنف الهرمونية ، له ما يبرره وفعال للغاية في أشكال معينة من التهاب الأنف والتهاب الجيوب الأنفية. ولكن يجب استخدامها فقط وفقًا لتوجيهات الطبيب ، مع الالتزام الصارم بجميع التوصيات.
- التهاب الجيوب الأنفية (32)
- احتقان الأنف (18)
- أدوية (32)
- علاج (9)
- العلاجات الشعبية (13)
- سيلان الأنف (41)
- الآخرين (18)
- التهاب الجيوب الأنفية (2)
- التهاب الجيوب الأنفية (11)
- سنوت (26)
- فرونتايت (4)
حقوق النشر © 2015 | AntiGaymorit.ru | عند نسخ المواد من الموقع ، يلزم وجود رابط نشط للخلف.
ما هي البخاخات الهرمونية وقطرات الأنف؟
سيلان الأنف أعراض غير سارة، الذي يصاحب أي نزلات برد والتهابات في أعضاء الأنف والأذن والحنجرة. يعتمد علاج التهاب الأنف على نوع المرض. مع الوذمة الشديدة الناجمة عن رد فعل تحسسيوالتهاب الغشاء المخاطي تظهر قطرات أنف خاصة وبخاخات هرمونية.
مؤشرات للاستخدام
تساعد القطرات الهرمونية لاحتقان الأنف على تخفيف التورم والالتهاب ، مع عدم إحداث تأثير مضيق للأوعية. المكونات النشطة الرئيسية لهذه الأدوية هي الجلوكوكورتيكوستيرويدات ، التي تعمل على تطبيع نغمة الأوعية الدموية ، على عكس البخاخات التقليدية لنزلات البرد.
تستخدم البخاخات الهرمونية للأمراض التالية:
غالبًا ما يؤدي العلاج طويل الأمد لنزلات البرد بقطرات مضيق للأوعية إلى تطوير شكل من أشكال التهاب الأنف الناجم عن الأدوية. يعتاد الجسم على عمل الأدوية ولم يعد قادرًا على تنظيم إفراز المخاط من الأنف بشكل مستقل.
يعاني المريض من احتقان أنفي مستمر ، واستخدام القطرات له تأثير مؤقت. في هذه الحالة ، فإن البخاخات وقطرات الأنف بالهرمونات هي الخيار الأمثل الوحيد لتطبيع التنفس وعلاج سيلان الأنف.
الستيرويدات القشرية السكرية لها تأثير مضاد للالتهابات واضح. في أشكال الحساسيةسيلان الأنف ، سيؤدي استخدام عقاقير هذه المجموعة إلى تخفيف التورم والالتهاب بسرعة.
الأدوية الشعبية
تحتوي جميع الأدوية الهرمونية لنزلات البرد على جلوكورتيكوستيرويد.
قد تكون المادة الفعالة للدواء:
تعمل البخاخات من نزلات البرد محليًا وليس لها تأثير نظامي على الجسم بالكامل. يجب على الطبيب تحديد الدواء ومدة مسار العلاج.
لعلاج التهاب الأنف المزمن أو التحسسي ، يجب استخدام البخاخ لفترة طويلة ، لمدة أسبوعين أو ثلاثة أسابيع ، حسب شدة الأعراض.
الحمل ليس من الموانع المطلقة لاستخدام البخاخات الهرمونية عن طريق الأنف. يمكن للنساء اللواتي يحملن طفلاً استخدام الأدوية في هذه المجموعة ، ولكن فقط وفقًا لتوجيهات الطبيب. هذا يرجع إلى نقص البيانات عن آثار الجلوكوكورتيكويد على الجنين.
بخاخات بيكلوميثازون
يستخدم البيكلوميثازون لعلاج التهاب الأنف بسبب الامتصاص السريع للدواء عن طريق الغشاء المخاطي. يظهر التأثير بعد دقائق قليلة من تطبيق الدواء.
يُطلق على بخاخات الأنف الهرمونية القائمة على البيكلوميثازون اسم Beconase و Nasobek و Aldecin.
بيكوناس
يستخدم بخاخ Beconase لعلاج التهاب الأنف من أي نوع ، بما في ذلك تلك التي تسببها الالتهابات. يوصى باستخدام هذا الدواء لعلاج التهاب الأنف التحسسي ، لأنه مع الاستخدام المنتظم يساعد على تقليل شدة الأعراض التي تحدث عند ظهور رد فعل تحسسي.
الموانع المطلقة لاستخدام Beconase هي السل ، الآفات الجلدية الفطرية والطفولة. يتجلى التعصب الفردي للدواء في الشرى والتهاب الجلد.
ناسوبك
يستخدم رذاذ Nasobek في التهاب الأنف المزمن والحساسية ، وكذلك كعامل مساعد في علاج التهاب الجيوب الأنفية.
يأتي في زجاجة بلاستيكية صغيرة مع موزع. بضغطة واحدة على الموزع ، يتم توصيل جرعة علاجية واحدة من الدواء. تشمل موانع الاستعمال المطلقة للدواء ما يلي:
- الأشهر الثلاثة الأولى من الحمل
- الالتهابات الفطرية الجهازية.
- أمراض فيروسية
- مرض السل؛
- نزيف من الأنف.
إذا كان المريض يعاني من نزيف في الأنف بانتظام ، فمن الضروري استشارة طبيب الأنف والأذن والحنجرة. في هذه الحالة ، قد يُحظر استخدام البخاخات الهرمونية ، لأن الكورتيكوستيرويدات السكرية تؤثر على نبرة الأوعية الدموية.
الديسين
يشار إلى رذاذ Aldecin لعلاج التهاب الأنف ويستخدم كعامل مساعد في علاج داء السلائل في الغشاء المخاطي للأنف. يمكن أن يقلل استخدام الدواء من تورم الغشاء المخاطي.
للبيكلوميثازون تأثير مضاد للالتهابات ، لذلك يمكن استخدام الدواء لالتهاب الجيوب الأنفية بالتزامن مع الأدوية الأخرى التي يوصي بها الطبيب.
في موانع لاستخدام Aldecin ، لا يشار إلى الحمل والرضاعة. ومع ذلك ، تُنصح النساء باستشارة الطبيب حول سلامة العلاج بهذا الدواء.
مثل الأدوية الأخرى التي تحتوي على البيكلوميثازون ، يُمنع استخدام رذاذ Aldecin في الحالات التالية:
- الالتهابات الفطرية والبكتيرية الجهازية.
- مرض السل؛
- نزيف في الأنف وتلف الغشاء المخاطي.
- التعصب الفردي لمكونات الدواء.
الأهمية! يمكن أن تضعف البخاخات التي تحتوي على الكورتيكوستيرويدات تجدد الأنسجة ، وبالتالي لا يتم استخدامها بعد ذلك التدخلات الجراحيةأو إصابات الأنف.
يمكن استخدام الأدوية التي تحتوي على البيكلوميثازون في الأطفال الذين تزيد أعمارهم عن 6 سنوات.
الأدوية القائمة على فلوتيكاسون
فلوتيكاسون الكورتيكوستيرويد له تأثير مضاد للوذمة واضح ويقلل من التهاب الغشاء المخاطي. تشكل البخاخات التي تحتوي على هذا العنصر النشط الأساس لعلاج التهاب الأنف التحسسي.
الأدوية الشائعة التي تؤخذ عن طريق الأنف والتي تعتمد على فلوتيكاسون هي Avamis و Fliksonase و Nazarel.
أفاميس
تتمثل إحدى ميزات رذاذ Avamis في إمكانية استخدامه للأطفال الذين تتراوح أعمارهم بين عامين وكبار السن والنساء الحوامل ، ولكن فقط وفقًا لتوجيهات الطبيب.
موانع مطلقة لاستخدام رذاذ Avamis هو انتهاك للكبد.
فليكسوناس
يسمح لك رذاذ Fliksonase بالتخفيف السريع من التورم التحسسي في الغشاء المخاطي للأنف. يمكن استخدام الدواء في علاج حمى القش. هذا الرذاذ غير موصوف للنساء الحوامل والأطفال دون سن الرابعة.
نزاريل
يستخدم نزاريل لعلاج حساسية الأنف.
لا يوصف الدواء للنساء أثناء الرضاعة ، حيث يوجد احتمال كبير للإفراز المادة الفعالةفي حليب الثدي.
يجب ألا يستخدم الأطفال دون سن الرابعة هذا الدواء.
لا تحتوي التعليمات على موانع لاستخدام البخاخ من قبل النساء الحوامل ، لكن الأطباء يوصون بالامتناع عن استخدام الدواء في الأشهر الثلاثة الأولى.
يمكن أن تسبب الأدوية الهرمونية التي تؤخذ عن طريق الأنف عددًا من الآثار الجانبية. مع التعصب الفردي ، قد تظهر الأرتكاريا أو التهاب الجلد التحسسي على الوجه. الآثار الجانبية الموضعية شائعة - جفاف الغشاء المخاطي ، نزيف في الأنف قصير المدى ، حكة وتهيج في البلعوم الأنفي.
البخاخات بالموميتازون
الدواء الأكثر شيوعًا مع الموميتازون هو رذاذ نازونيكس. الدواء متوفر بجرعات مختلفة وهو مخصص لعلاج التهاب الجيوب الأنفية التحسسي والتهاب الأنف المزمن. بسبب تأثيره المطول ، يتم استخدام الدواء مرة واحدة فقط في اليوم. يكفي استخدام البخاخ مرة واحدة لتوفير تنفس مجاني طوال اليوم.
مع التهاب الأنف التحسسي ، يمكن وصف الدواء للأطفال الذين تزيد أعمارهم عن عامين.
أيضًا ، يتم وصف الرذاذ كعامل علاجي ضد نزلات البرد على خلفية النباتات الغدانية عند الأطفال.
أثناء الحمل ، يمكن استخدام البخاخ ، ولكن في دورة صغيرة. يمكن أن يؤدي استخدام الدواء على المدى الطويل إلى الإضرار بالجنين.
يحتوي رذاذ Dezrinit أيضًا على موميتازون. بشكل عام ، لا يختلف العمل والآثار الجانبية وموانع البخاخات الهرمونية المختلفة داخل الأنف.
استنتاج
عند استخدام دواء يعتمد على الجلوكورتيكويدات الاصطناعية ، يجب أن نتذكر أن التأثير العلاجي يتحقق فقط مع الاستخدام المنتظم للدواء. على عكس قطرات مضيق الأوعية ، لا توفر هذه البخاخات راحة فورية. تصبح النتيجة ملحوظة بعد 5-7 أيام من بدء العلاج.
في علاج التهاب الجيوب الأنفية ، تستخدم العوامل الهرمونية كعامل علاجي مساعد لتقليل تورم الغشاء المخاطي.
نظرًا لخصائص الديناميكا الدوائية ، لا تتوفر الأدوية الهرمونية عن طريق الأنف إلا في شكل رذاذ مع موزع. يسمح لك هذا النوع من الإفراج بتجنب الجرعة الزائدة ، والتي تحدث غالبًا عند استخدام القطرات.
مسار العلاج الأدوية الهرمونيةيتم اختياره بشكل فردي لكل مريض. لغرض المنع تفاقم موسمييمكن استخدام البخاخ وفقًا للتعليمات قبل أسبوع ونصف إلى أسبوعين من بداية ازدهار النباتات المسببة للحساسية.
دليل أمراض الأنف والأذن والحنجرة الرئيسية وعلاجها
جميع المعلومات الموجودة على الموقع هي لأغراض إعلامية فقط ولا تدعي أنها دقيقة تمامًا من وجهة نظر طبية. يجب أن يتم العلاج من قبل طبيب مؤهل. العلاج الذاتي يمكن أن يؤذي نفسك!
الستيرويدات القشرية - أسماء الأدوية ، المؤشرات وموانع الاستعمال ، سمات الاستخدام لدى الأطفال والبالغين ، الآثار الجانبية
مقدمة (خصائص الأدوية)
الكورتيكوستيرويدات الطبيعية
الستيرويدات القشرية الاصطناعية
أشكال الإفراج عن الكورتيكوستيرويدات
المستحضرات الداخلية (أقراص وكبسولات)
- بريدنيزولون.
- سيليستون.
- تريامسينولون.
- كيناكورت.
- كورتينيف.
- بولكورتولون.
- كينالوج.
- متري
- بارلي كورت.
- فلورينيف.
- ميدرول.
- ليمود.
- ديكادرون.
- Urbazon وغيرها.
مستحضرات للحقن
- بريدنيزولون.
- هيدروكورتيزون.
- ديبروسبان (بيتاميثازون) ؛
- كينالوج.
- فلوستيرون.
- ميدول وآخرون
المستحضرات الموضعية (موضعية)
- بريدنيزولون (مرهم) ؛
- هيدروكورتيزون (مرهم) ؛
- Locoid (مرهم) ؛
- كورتييد (مرهم) ؛
- Afloderm (كريم) ؛
- لاتيكورت (كريم) ؛
- Dermovate (كريم) ؛
- فلوروكورت (مرهم) ؛
- لوريندين (مرهم ، غسول) ؛
- سينا فلان (مرهم) ؛
- فلوسينار (مرهم ، جل) ؛
- كلوبيتاسول (مرهم) ، إلخ.
يتم تصنيف الكورتيكوستيرويدات الموضعية على أنها أكثر أو أقل نشاطًا.
العوامل النشطة بشكل ضعيف:بريدنيزولون ، هيدروكورتيزون ، كورتييد ، لوكويد ؛
نشط بشكل معتدل: Afloderm ، Latikort ، Dermovate ، Ftorokort ، Lorinden ؛
نشط للغاية:أكريديرم ، أدفانتان ، كوتريد ، أبولين ، كوتيفيت ، سينا فلان ، سينالار ، سينوديرم ، فلوسينار.
نشط للغاية:كلوبيتاسول.
الكورتيكوستيرويدات المستنشقة
- بيكلاميثازون على شكل أيروسولات محددة الجرعات (بيكوتيد ، ألدسيم ، بيكلوميت ، بيكلوكورت) ؛ في شكل bekodisks (مسحوق بجرعة واحدة ، استنشاقه بواسطة جهاز تفريغ) ؛ في شكل رذاذ مقنن للاستنشاق عن طريق الأنف (بيكلوميثازون أنف ، بيكوناز ، ألدسيم) ؛
- Flunisolide على شكل أيروسولات محددة الجرعات مع مباعد (Ingacort) ، للإعطاء عن طريق الأنف (Sintaris) ؛
- بوديزونيد - جرعة الهباء الجوي (Pulmicort) ، للاستخدام الأنفي - رينوكورت ؛
- Fluticasone الهباء الجوي Flixotide و Fliksonase.
- تريامسينولون - الهباء الجوي بجرعة محددة مع مباعد (Azmakort) ، للاستخدام الأنفي - نازاكورت.
مؤشرات للاستخدام
مؤشرات لاستخدام الجلوكورتيكويد
- الروماتيزم.
- الروماتويد وأنواع أخرى من التهاب المفاصل.
- الكولاجين ، أمراض المناعة الذاتية (تصلب الجلد ، الذئبة الحمامية الجهازية ، التهاب حوائط الشرايين ، التهاب الجلد والعضلات) ؛
- أمراض الدم (سرطان الدم النقوي الأرومي والأرومات اللمفاوية) ؛
- بعض أنواع الأورام الخبيثة.
- الأمراض الجلدية (التهاب الجلد العصبي ، الصدفية ، الأكزيما ، التهاب الجلد الدهني ، الذئبة الحمامية القرصية ، التهاب الجلد التأتبي ، احمرار الجلد ، الحزاز المسطح) ؛
- الربو القصبي.
- أمراض الحساسية
- الالتهاب الرئوي والتهاب الشعب الهوائية والتهاب الأسناخ الليفي.
- التهاب كبيبات الكلى.
- التهاب القولون التقرحي ومرض كرون.
- التهاب البنكرياس الحاد؛
- فقر الدم الانحلالي؛
- الأمراض الفيروسية (عدد كريات الدم البيضاء المعدية ، التهاب الكبد الفيروسيآخر)؛
- التهاب الأذن الخارجية (الحاد والمزمن) ؛
- علاج الصدمة والوقاية ؛
- في طب العيون (للأمراض غير المعدية: التهاب القزحية والتهاب القرنية والتهاب القزحية والجسم الهدبي والتهاب الصلبة والتهاب العنبية) ؛
- الأمراض العصبية (التصلب المتعدد ، الصدمات الحادة الحبل الشوكي، التهاب العصب البصري؛
- مع زرع الأعضاء (لقمع الرفض).
مؤشرات لاستخدام القشرانيات المعدنية
- مرض اديسون ( القصور المزمنهرمونات قشرة الغدة الكظرية) ؛
- الوهن العضلي الشديد (مرض مناعي ذاتي يتجلى في ضعف العضلات) ؛
- اضطرابات التمثيل الغذائي للمعادن.
- ضعف وضعف العضلات.
موانع
- فرط الحساسية للدواء.
- التهابات شديدة (بخلاف التهاب السحايا السلي والصدمة الإنتانية) ؛
- حماق؛
- التحصين بلقاح حي.
يجب استخدام الكورتيكوستيرويدات السكرية بحذر عندما السكرى، قصور الغدة الدرقية ، قرحة المعدة و 12 قرحة الاثني عشر ، التهاب القولون التقرحي ، زيادة ضغط الدم، تليف الكبد ، فشل القلب والأوعية الدموية في مرحلة المعاوضة ، زيادة تكوين الجلطات ، السل ، إعتام عدسة العين والزرق ، الأمراض العقلية.
- ضغط دم مرتفع؛
- داء السكري؛
- انخفاض مستويات البوتاسيوم في الدم.
- الزرق؛
- الفشل الكلوي والكبدي.
ردود الفعل السلبية والاحتياطات
- ظهور وذمة بسبب احتباس الصوديوم والماء في الجسم.
- زيادة ضغط الدم
- زيادة نسبة السكر في الدم (ربما حتى تطور داء السكري الستيرويدي) ؛
- هشاشة العظام بسبب زيادة إفراز الكالسيوم.
- نخر معقم لأنسجة العظام.
- تفاقم أو حدوث قرحة في المعدة. نزيف الجهاز الهضمي؛
- زيادة تكوين الجلطة
- زيادة وزن الجسم.
- حدوث الالتهابات البكتيرية والفطرية بسبب انخفاض المناعة (نقص المناعة الثانوي) ؛
- انتهاك الدورة الشهرية.
- الاضطرابات العصبية؛
- تطور الجلوكوما وإعتام عدسة العين.
- ضمور الجلد
- زيادة التعرق
- ظهور حب الشباب.
- قمع عملية تجديد الأنسجة (بطء التئام الجروح) ؛
- نمو شعر الوجه الزائد.
- قمع وظيفة الغدة الكظرية.
- عدم استقرار المزاج والاكتئاب.
يمكن أن تؤدي الدورات طويلة الأمد للكورتيكوستيرويدات إلى تغيير في مظهر المريض (متلازمة Itsenko-Cushing):
- الترسب المفرط للدهون في مناطق معينة من الجسم: على الوجه (ما يسمى "وجه القمر") ، على الرقبة ("رقبة الثور") ، والصدر ، والبطن ؛
- عضلات الأطراف ضامرة.
- كدمات على الجلد وعلامات تمدد على البطن.
مع هذه المتلازمة ، يتم ملاحظة تأخر النمو ، واضطرابات في تكوين الهرمونات الجنسية (عدم انتظام الدورة الشهرية ونوع نمو الشعر الذكري عند النساء ، وعلامات التأنيث عند الرجال).
كيف أستخدم الكورتيكوستيرويدات؟
العلاج بالكورتيكوستيرويد
في العلاج المكثف (في حالة الأمراض الحادة والمهددة للحياة) ، يتم إعطاء الأدوية عن طريق الوريد ، وبمجرد تحقيق التأثير ، يتم إلغاؤها على الفور.
- العلاج بالتناوب- استخدام الجلوكورتيكويدات ذات المفعول القصير والمتوسط (بريدنيزولون ، ميثيل بريدنيزولون) مرة واحدة من 6 إلى 8 صباحًا كل 48 ساعة ؛
- العلاج المتقطع- دورات قصيرة مدتها 3-4 أيام من تناول الدواء مع فترات راحة لمدة 4 أيام فيما بينها ؛
- علاج النبض- بسرعة الوريدجرعة كبيرة (على الأقل 1 غرام) من الدواء الرعاية في حالات الطوارئ... إن الدواء المفضل لهذا العلاج هو ميثيل بريدنيزولون (وهو متاح بسهولة أكبر للإعطاء للمنطقة المصابة وله آثار جانبية أقل).
الجرعات اليومية من الأدوية (من حيث بريدنيزولون):
- منخفضة - أقل من 7.5 ملغ.
- متوسطة - 7.5-30 مجم ؛
- عالية - ملغ ؛
- مرتفع جدا - فوق 100 ملغ ؛
- العلاج بالنبض - فوق 250 مجم.
يجب أن يكون العلاج بالكورتيكوستيرويدات مصحوبًا بتعيين الكالسيوم وفيتامين د للوقاية من هشاشة العظام. يجب أن يكون النظام الغذائي للمريض غنيًا بالبروتين والكالسيوم وأن يحتوي على كمية محدودة من الكربوهيدرات و ملح الطعام(ما يصل إلى 5 جم يوميًا) ، سوائل (حتى 1.5 لتر يوميًا).
الستيرويدات القشرية للأطفال
الستيرويدات القشرية أثناء الحمل والرضاعة
1. التهديد الولادة المبكرة(دورة قصيرة من الهرمونات تحسن من استعداد الجنين الخديج للولادة) ؛ جعل استخدام الفاعل بالسطح للطفل بعد الولادة من الممكن تقليل استخدام الهرمونات في هذا المؤشر.
2. الروماتيزم وأمراض المناعة الذاتية في المرحلة النشطة.
3. فرط التنسج الوراثي (داخل الرحم) في جنين قشرة الغدة الكظرية من الصعب تشخيص المرض.
الستيرويدات القشرية للربو القصبي
الستيرويدات القشرية للحساسية
الستيرويدات القشرية للصدفية
تفاعل الأدوية
- تقلل مضادات الحموضة (الأدوية التي تقلل حموضة العصارة المعدية) من امتصاص الجلوكوكورتيكويد المأخوذ عن طريق الفم.
- الباربيتورات ، ديفينين ، هيكسامدين ، كاربامازيبين ، ريفامبيسين ، ديفينهيدرامين تسرع عملية التمثيل الغذائي (تحويل) الجلوكوكورتيكويد في الكبد ، ويبطئ الاريثروميسين والأيزونيازيد.
- تعمل الجلوكوكورتيكويدات على تسريع إفراز البيوتاديون ، الساليسيلات ، الباربيتورات ، الديجيتوكسين ، الديفينين ، البنسلين ، الإيزونيازيد ، الكلورامفينيكول من الجسم.
- يمكن أن تسبب القشرانيات السكرية ، عند تناولها مع أيزونيازيد ، اضطرابات عقلية. مع ريزيربين - حالات الاكتئاب.
- يمكن أن تتسبب مضادات الاكتئاب ثلاثية الحلقات (أميتريبتيلين وكواكسيل وإيميبرامين وغيرها) مع القشرانيات السكرية في زيادة ضغط العين.
- القشرانيات السكرية (مع الاستخدام المطول) تعزز فعالية ناهضات الأدرينالين (الأدرينالين ، الدوبامين ، النوربينفرين).
- يعزز الثيوفيلين بالاشتراك مع الجلوكوكورتيكويد ظهور تأثير سام للقلب. يعزز التأثير المضاد للالتهابات للجلوكوكورتيكويد.
- يزيد الأمفوتريسين ومدرات البول بالاشتراك مع الكورتيكوستيرويدات من خطر نقص بوتاسيوم الدم (انخفاض مستوى البوتاسيوم في الدم) وزيادة تأثير مدر للبول (وأحيانًا احتباس الصوديوم).
- يزيد الاستخدام المشترك للقشرانيات المعدنية والقشرانيات السكرية من نقص بوتاسيوم الدم وفرط صوديوم الدم. مع نقص بوتاسيوم الدم ، من الممكن حدوث آثار جانبية لجليكوسيدات القلب. يمكن أن تؤدي الملينات إلى تفاقم نقص بوتاسيوم الدم.
- مضادات التخثر غير المباشرة ، بوتاديون ، حمض إيثاكرينيك ، إيبوبروفين بالاشتراك مع الجلوكوكورتيكويدات يمكن أن تسبب مظاهر نزفية (نزيف) ، والساليسيلات والإندوميتاسين - تكوين تقرحات في الجهاز الهضمي.
- تزيد الجلوكوكورتيكويدات من التأثير السام للباراسيتامول على الكبد.
- تعمل مستحضرات الريتينول على تقليل التأثير المضاد للالتهابات للجلوكوكورتيكويد وتحسين التئام الجروح.
- يزيد استخدام الهرمونات مع الآزوثيوبرين وميثاندروستينولون وهينجامين من خطر الإصابة بإعتام عدسة العين وردود فعل سلبية أخرى.
- تقلل الجلوكوكورتيكويدات من تأثير السيكلوفوسفاميد ، والتأثير المضاد للفيروسات للإيدوكسوريدين ، وفعالية الأدوية الخافضة لسكر الدم.
- يحفز هرمون الاستروجين عمل الجلوكوكورتيكويد ، مما قد يقلل من جرعاتها.
- تزيد الأندروجينات (الهرمونات الجنسية الذكرية) ومستحضرات الحديد من تكون الكريات الحمر (تكوين خلايا الدم الحمراء) عندما تقترن بالقشرانيات السكرية ؛ تقليل عملية إفراز الهرمونات ، المساهمة في ظهور آثار جانبية (زيادة تخثر الدم ، احتباس الصوديوم ، اضطرابات الدورة الشهرية).
- يتم إطالة المرحلة الأولية من التخدير باستخدام الجلوكوكورتيكويد وتقصير مدة التخدير ؛ يتم تقليل جرعات الفنتانيل.
قواعد الانسحاب من الكورتيكوستيرويد
أسعار الكورتيكوستيرويد
- هيدروكورتيزون - تعليق - 1 زجاجة 88 روبل ؛ مرهم العين 3 جم - 108 روبل ؛
- بريدنيزولون - 100 قرص من 5 مجم - 96 روبل ؛
- Metipred - 30 قرصًا من 4 مجم - 194 روبل ؛
- Metipred - 250 مجم 1 زجاجة - 397 روبل ؛
- Triderm - مرهم 15 جم - 613 روبل ؛
- Triderm - كريم 15 جم - 520 روبل ؛
- ديكساميد - 100 أمبولة من 2 مل (8 مجم) - 1377 روبل ؛
- ديكساميثازون - 50 قرصًا 0.5 مجم لكل منها - 29 روبل ؛
- ديكساميثازون - 10 أمبولات من 1 مل (4 مجم) - 63 روبل ؛
- Oftan ديكساميثازون - قطرات للعين 5 مل - 107 روبل ؛
- ميدرول - 50 حبة من 16 مجم - 1083 روبل ؛
- Flixotide - الهباء الجوي 60 جرعة - 603 روبل ؛
- Pulmicort - الهباء الجوي 100 جرعة - 942 روبل ؛
- بيناكورت - الهباء الجوي 200 جرعة - 393 روبل ؛
- Symbicort - الهباء الجوي مع موزع 60 جرعة - 1313 روبل ؛
- Beklazon - الهباء الجوي 200 جرعة - 475 روبل.
اقرأ أكثر:
اترك تقييم للخدمة
يمكنك إضافة تعليقاتك وملاحظاتك إلى هذه المقالة ، وفقًا لقواعد المناقشة.