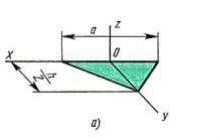
Les ganglions lymphatiques sont les structures anatomiques les plus importantes du corps. Ils sont répartis uniformément dans tout le corps et collectent la lymphe de toutes les zones. Leur fonction est de créer une barrière contre les particules nocives. Lorsqu'un nœud n'est pas en mesure d'effectuer pleinement son travail, il commence à changer. Un conglomérat de ganglions lymphatiques est constitué de ganglions lymphatiques qui se sont considérablement agrandis et fusionnés les uns avec les autres. Cette condition provoque un inconfort et signale des problèmes dans le corps, il est donc important de commencer le traitement à temps.
Ce qu'on appelle un conglomérat de ganglions lymphatiques
Les ganglions lymphatiques sont des organes périphériques système immunitaire qui remplissent une fonction de barrière. C'est une sorte de filtre à travers lequel circule la lymphe.
Les ganglions lymphatiques élargis sont le signal d'une violation dans les organes voisins. On sait qu'une telle condition est le signe d'un processus inflammatoire, infectieux ou cancéreux.
Un ganglion lymphatique hypertrophié sans composante inflammatoire est appelé lymphadénopathie. Si un composant inflammatoire est ajouté à ce processus - ça arrive sur la lymphadénite. Lorsque l'inflammation des vaisseaux lymphatiques se joint, cette condition est appelée lymphangite.
Un conglomérat de ganglions lymphatiques est un complexe de ganglions lymphatiques hypertrophiés et interconnectés, mais en même temps, ils conservent leurs caractéristiques visuelles. Lorsque les sels de calcium commencent à se déposer dans le nœud, sa structure devient hétérogène et compactée. La capsule de nœud fond et crée un seul réseau qui peut être vu avec des méthodes de recherche supplémentaires. Cette condition peut être dangereuse pour plusieurs raisons. Premièrement, une dégénérescence maligne du ganglion peut survenir. Deuxièmement, la croissance rapide du conglomérat comprime les organes adjacents, tout en perturbant leur fonction. Par exemple, la formation d'un conglomérat péritrachéal peut contribuer à la compression de la trachée et de l'œsophage. C'est la cause d'une altération de la respiration et du passage des aliments. Dans ce cas, le patient consultera un médecin plus rapidement et commencera le traitement beaucoup plus tôt.
Le tableau clinique d'un conglomérat de divers groupes de ganglions lymphatiques
Les principaux symptômes de la lymphadénopathie sont très divers. Ils dépendent de la maladie primaire qui a causé l'agrandissement des ganglions. Dans la plupart des cas, les ganglions lymphatiques présentant une telle pathologie présentent les caractéristiques suivantes:
- augmenter la taille - devenir plus de 10 millimètres;
- la consistance du nœud passe d'élastique à étroitement élastique;
- nœuds soudés ensemble - forment un paquet;
- les ganglions lymphatiques n'adhèrent pas à la peau, ils sont mobiles;
- la structure du ganglion lymphatique est hétérogène;
- les contours du nœud sont inégaux.
Le tableau clinique d'un conglomérat de ganglions lymphatiques n'est pas très différent dans différents groupes régionaux. Ils se forment le plus souvent dans les ganglions lymphatiques suivants :
- cervical;
- paratrachéale;
- axillaire;
- mésentérique;
- inguinal.
Si nous considérons la maladie comme une tuberculose des ganglions lymphatiques, alors dans cette condition, un premier groupe de ganglions lymphatiques augmente. Plus tard, le processus pathologique se généralise. En plus des signes typiques de la formation d'un conglomérat, symptômes caractéristiques sera:
- intoxication générale - une augmentation de la température qui ne peut pas être arrêtée avec des médicaments;
- pâleur de la peau;
- faiblesse générale;
- trouble du sommeil;
- sueurs nocturnes;
- la toux peut survenir;
- fatigue accrue;
- diminution de l'appétit et perte de poids.
Il est important de connaître les symptômes de ces maladies. En effet, souvent des conglomérats de ganglions lymphatiques commencent à guérir médicaments antiviraux et antibiotiques. Cette thérapie n'a aucun effet. Le corps est affaibli, le système immunitaire est supprimé. À son tour, la maladie sous-jacente progresse. La personne devient contagieuse pour le reste. En conséquence, il n'y a pas d'effet positif et la progression rapide de la maladie.
Quelles maladies peuvent former des conglomérats
En règle générale, les raisons de l'augmentation des nœuds et de la formation de conglomérats sont:
La lymphogranulomatose est une lésion maligne de l'appareil lymphatique et du système hématopoïétique. Les ganglions lymphatiques s'agrandissent, forment un conglomérat. En plus des signes locaux de modifications des ganglions lymphatiques, des symptômes généraux sont également caractéristiques. Par exemple, fièvre, transpiration, faiblesse générale.
Important! La lymphadénopathie est un signe courant de métastase tumeurs malignes
Par exemple, les conglomérats de ganglions lymphatiques apparus après tuberculose reportée, peut être confondue avec une tumeur des organes médiastinaux et des maladies de l'aorte. Dans ce cas, il est important de faire un historique détaillé. Vous devez demander au patient s'il a été en contact avec des patients tuberculeux. Il est également important de savoir si les membres de la famille du patient ont un cancer. Dépenser diagnostic différentiel avec d'autres maladies, des méthodes de diagnostic supplémentaires doivent être utilisées.
Quels médecins traitent cette pathologie
Avant de procéder au traitement d'un conglomérat de ganglions lymphatiques, il est nécessaire de rechercher la cause de cette affection. Les spécialistes suivants peuvent prendre en charge le traitement :
- oncologiste;
- spécialiste des maladies infectieuses;
- phthisiatre;
- chirurgien;
- endocrinologue.
Tout d'abord, vous devez contacter votre thérapeute local. Il recueillera les plaintes en détail, procédera à un examen initial et vous dirigera vers un spécialiste restreint pour un traitement ultérieur.
Vous ne devez en aucun cas pratiquer méthodes folkloriques traitement, par exemple, pour réchauffer la zone touchée. Cela ne donnera aucun effet clinique, mais ne fera qu'aggraver l'état général du patient.
L'oncologue s'occupe du traitement des tumeurs malignes et de leurs conséquences - les métastases. La poursuite du traitement dépend de la localisation de la tumeur, de sa taille et de son stade. Ils utilisent une méthode de traitement complexe. Il comprend la chirurgie, la radiothérapie et la chimiothérapie.
Un spécialiste des maladies infectieuses évalue les signes cliniques de la maladie. Il saura si le patient a été en contact avec d'autres patients. Diagnostique maladies infectieuses généralement pas difficile. Pour le traitement, antiviral ou agents antibactériens, le plus sensible à l'agent causal de l'infection. Le traitement dure de deux à quatre semaines et est complètement isolé. Après une thérapie réussie, non seulement les symptômes externes disparaissent, mais les ganglions lymphatiques reviennent également à la normale.
Important! Lors du traitement d'un conglomérat de ganglions lymphatiques, l'accent doit être mis sur le traitement de la pathologie primaire, après cela - pour traiter le ganglion directement
Un phthisiatre traite la tuberculose. Tout d'abord, il est nécessaire d'identifier la bactérie dans le corps du patient qui provoque cette maladie. Divers schémas thérapeutiques sont utilisés. Cela dépend du degré de dommage à un organe particulier. Le groupe clinique auquel appartient le patient est tout aussi important. Le traitement est effectué dans des dispensaires spécialisés et dure au moins quatre mois.
Le chirurgien traite les ganglions lymphatiques de manière opératoire en présence de complications, par exemple un abcès. Les actions du chirurgien sont les suivantes :
- Le chirurgien ouvre l'abcès.
- Élimine le contenu purulent.
- Assainit et draine la plaie.
- Suture la zone endommagée.
- Applique un pansement aseptique.
L'endocrinologue détecte des troubles dans le travail du système hormonal. Les ganglions lymphatiques enflés peuvent être la cause de l'hypothyroïdie. Le traitement consiste en une normalisation du mode de vie et un traitement hormonal substitutif à vie. Si la cause de l'hypothyroïdie est une tumeur hypophysaire, elle est alors retirée. Dans ce cas, une hormonothérapie est prescrite au besoin.
Méthodes de recherche nécessaires
La lymphadénopathie ou l'hypertrophie des ganglions lymphatiques est un complexe de symptômes qui survient souvent avec diverses pathologies... Il nécessite un examen clinique et de laboratoire du patient afin d'identifier la cause de la maladie. Cela aide à choisir les bonnes tactiques de traitement.
Les principales méthodes de diagnostic comprennent :
- examen du patient;
- analyse sanguine générale;
- radiographie;
- diagnostic par ultrasons (UZD);
- biopsie;
- tomodensitométrie(CT).
Lors de l'examen, il est nécessaire d'évaluer l'état général du patient et ses plaintes, la localisation du conglomérat, sa taille, ainsi que les signes cliniques qui accompagnent la lymphadénopathie.
V analyse générale le sang peut révéler des signes de diverses maladies. Par exemple, une augmentation du nombre de leucocytes indique un processus inflammatoire. La présence de cellules blastiques indique une leucémie aiguë. Si des cellules mononucléées atypiques ont été détectées dans un test sanguin, cela confirme l'infection par la mononucléose. Sur maladie virale dit la présence d'une augmentation des lymphocytes dans le sang.
Radiographie des organes coffre peut également être une méthode de diagnostic informative. Cette étude est utilisée pour des maladies telles que:
- tuberculose;
- mycose;
- lymphogranulomatose;
- lymphome.
La tuberculose des ganglions lymphatiques est souvent accompagnée d'une maladie similaire dans le tissu pulmonaire. Dans de tels cas, une image spécifique de la tuberculose - des foyers d'infection peut être vue sur une image radiographique. Leur taille dépend du stade et de l'étendue de la pathologie.
Le diagnostic par ultrasons vous permet de visualiser les ganglions lymphatiques hypertrophiés dans cavité abdominale... Ceci est observé avec les pathologies tube digestif, tuberculose, lymphome. Si des ganglions lymphatiques hypertrophiés sont détectés pendant la chirurgie, ils sont envoyés pour une biopsie.
Une biopsie des ganglions lymphatiques est indiquée si le processus est suspecté d'être malin. De plus, ils ont recours à son aide lorsque le traitement est inefficace et dans le cas où il n'était pas possible d'identifier la cause de la maladie.
La TDM est la méthode de diagnostic la plus informative. Avec son aide, vous pouvez évaluer l'état de tous les organes et systèmes d'une personne. Vous pouvez également voir la structure du nœud, le degré d'adhérence avec les tissus environnants et la présence d'un processus malin.
L'état du corps dans lequel les ganglions lymphatiques de la cavité abdominale, à savoir dans le mésentère, sont agrandis, est appelé lymphadénite mésentérique ou mésentérique. Les nœuds deviennent plus gros en raison de l'écoulement à l'intérieur d'eux. L'élargissement des ganglions lymphatiques n'est pas indépendant, c'est plutôt un symptôme d'une autre pathologie d'étiologies diverses qui affecte le corps.
Lymphadénopathie - le mécanisme d'apparition
Même une légère augmentation des ganglions lymphatiques dans le corps humain est un signal alarmant, car cela indique le déroulement d'un processus pathologique à l'intérieur du corps. indicateurs particuliers. Les agents pathogènes qui y pénètrent provoquent une réponse, augmentation de la production lymphocyte. Pour cette raison, le ganglion lymphatique augmente en taille. Au fur et à mesure que la pathologie progresse, une inflammation peut s'y développer. La lésion peut couvrir un ganglion lymphatique ou plusieurs à la fois. Par conséquent, même une pathologie cachée dans le corps devient apparente.
Comme indiqué précédemment, les ganglions lymphatiques enflés ne sont pas une maladie, mais cours chronique le processus inflammatoire peut entraîner le développement de complications graves. Le plus souvent, avec la lymphadénite, une évolution aiguë de la maladie est observée. Le ganglion affecté devient plus gros, la palpation provoque une douleur, la peau à la surface du ganglion lymphatique est hyperémique et la température augmente localement. Ces symptômes sont tout à fait indicatifs et nécessitent une attention médicale immédiate.

Quant aux ganglions lymphatiques mésentériques, leur diagnostic est difficile. Comme ils sont situés dans la cavité péritonéale, leur inflammation ne peut être diagnostiquée sans recherche en laboratoire et les procédures instrumentales.
Les raisons du développement de la pathologie
Il est impossible de déterminer avec précision et sans ambiguïté les raisons de l'augmentation des ganglions lymphatiques rétropéritonéaux et mésentériques. Mais cela se produit dans une plus grande mesure parce que les infections pénètrent dans les ganglions lymphatiques par les intestins ou la lymphe.
Les virus, infections et bactéries énumérés ci-dessus sont pathogènes et peuvent infecter n'importe lequel des 500 ganglions lymphatiques situés dans la région abdominale.
Classification
Selon le nombre de ganglions lymphatiques augmentés, la pathologie est classée en trois types:
- local;
- régional;
- généralisé.
La lésion locale affecte un ganglion lymphatique. L'élargissement régional des nœuds affecte plusieurs adjacents les uns aux autres. Quant au développement généralisé de la pathologie, c'est le cas le plus difficile, car au moins trois groupes de ganglions lymphatiques sont impliqués, qui se trouvent dans différentes parties du corps.
Environ 70% des cas d'hypertrophie des ganglions lymphatiques sont attribués à la forme locale de la pathologie. Une inflammation généralisée dans les ganglions indique Problèmes sérieux dans le travail du système immunitaire.
Un autre type de classification subdivise les adénopathies par âge de limitation :
- tranchant;
- chronique;
- récurrent.
L'infection mésentérique peut prendre l'une de ces trois formes d'évolution de la maladie. Mais il convient de noter que dans la forme chronique dans les ganglions lymphatiques, il existe déjà inflammation purulente, qui se répand dans tout le corps.
Certains spécialistes utilisent la classification de la pathologie en fonction du degré d'hyperplasie, mais il s'agit d'une division plutôt controversée, car les ganglions lymphatiques de différentes zones du corps varient en taille même à l'état normal.
Symptômes
L'adénite mésentérique est une pathologie dont on ignore le plus souvent l'existence. Les ganglions lymphatiques abdominaux sont situés à l'intérieur du péritoine et leur élargissement ne peut être diagnostiqué qu'à l'aide d'une échographie.

Le mésentère est un repli de membrane qui attache les intestins à la paroi abdominale et les maintient en place. La lymphadénite mésentérique est une inflammation des ganglions lymphatiques du mésentère
Les maladies apparaissent soudainement et ne sont plus caractéristiques qu'avec une évolution aiguë. Les patients souffrent de douleurs dans la région abdominale, dans certains cas, il est impossible d'indiquer l'emplacement exact de l'inconfort. Dans le cas où une augmentation des ganglions lymphatiques se produit dans le bas-ventre à droite, les patients confondent souvent la pathologie avec l'appendicite, car le syndrome douloureux et tous les symptômes sont très similaires:
- Augmentation de la température corporelle.
- Nausée et vomissements.
- Manque d'appétit et maux d'estomac.
- Diarrhée ou constipation.
- Tachycardie.
- Agrandissement de la rate et du foie.
- Bouche sèche, déshydratation.
Si les symptômes sont ignorés pendant une longue période, le patient peut recevoir symptômes désagréables sous forme de péritonite, d'obstruction intestinale et d'autres maladies graves. Cela se produit parce que les ganglions lymphatiques, sans traitement approprié, commencent à s'infecter.
La forme chronique de l'évolution est moins perceptible chez l'homme, le tableau clinique est flou et suscite rarement des inquiétudes. Syndrome douloureux pratiquement absente, la douleur n'est ressentie que pendant l'activité physique.
La pathologie affecte souvent. Selon les statistiques, les filles tombent moins souvent malades que les garçons. Tranche d'âge de 6 à 13 ans. Les symptômes ne sont pas différents de l'adénite mésentérique adulte. A la palpation de l'abdomen, vous pouvez constater qu'il est tendu, cela est dû au fait que des follicules lymphoïdes se sont formés. Il est nécessaire de consulter un spécialiste afin d'éviter les complications et de commencer le traitement nécessaire à temps.
Complications de la lymphadénite mésentérique
La maladie mésentérique nécessite un traitement, il est incroyablement dangereux de commencer une pathologie pour une personne. Si vous ne consultez pas un spécialiste pendant une longue période, il existe un risque de développer un abcès ou une péritonite dus à la suppuration lymphatique.
La lymphadénite généralisée dans les cas extrêmement graves affecte l'ensemble, à la suite de quoi les ganglions dans tout le corps augmentent et deviennent enflammés. Surtout souvent, ces complications sont observées chez les patients atteints de tuberculose, dans d'autres cas, c'est assez rare.
Établir le diagnostic
Si vous constatez les symptômes ci-dessus, vous devez immédiatement contacter un spécialiste et vous faire examiner. Un diagnostic précis nécessite un examen instrumental de laboratoire complet du patient. Tout d'abord, il est nécessaire d'exclure l'inflammation de l'appendice, car la douleur dans le bas-ventre pousse exactement ce diagnostic.
Le médecin prend d'abord une histoire médicale. Afin d'identifier l'agent causal de la pathologie, des questions sont posées sur les blessures passées, les transfusions sanguines, les greffes, le lieu de travail, les voyages récents, etc. Lors de l'examen, le spécialiste vérifie l'état des muqueuses et palpe l'abdomen pour déterminer la présence ou l'absence de follicules mésentériques.
Il est nécessaire de faire un certain nombre de tests de laboratoire:
- Analyse générale du sang et de l'urine.
- Test sanguin biochimique.
- Analyse générale des matières fécales.
- Fèces pour le sang occulte.
- Tests sérologiques.
- Essai de Wasserman.
Un diagnostic précis et sans ambiguïté ne peut être posé qu'après les résultats d'une échographie ou d'une radiographie. Ce n'est qu'une fois la cause du développement de la maladie établie que l'on attribue thérapie médicamenteuse... Si vous prenez des mesures uniquement pour éliminer les symptômes, des rechutes se produiront après un certain temps.
Traitement et prévention de la pathologie
La lymphadénite n'est pas une pathologie qui peut être traitée indépendamment. Même dans le cas où les ganglions lymphatiques se sont agrandis sans douleur, il est nécessaire de consulter un spécialiste. Le traitement le plus efficace ne peut être prescrit que par le médecin traitant, sur la base des données de la recherche.
La partie principale du traitement vise à éliminer la maladie, à la suite de laquelle les ganglions lymphatiques se sont agrandis. Avec un effet positif, l'inflammation dans les nœuds diminuera et leur taille diminuera.
Les plus couramment utilisés :
- Médicaments anti-inflammatoires.
- Agents antibactériens.
- Médicaments antiviraux.
- Immunomodulateurs, etc.
Le pronostic dans le traitement de l'adénite mésentérique est plutôt ambigu, tout dépend du degré de pathologie, de l'âge du patient et de la cause de l'élargissement des ganglions lymphatiques. L'essentiel est de suivre les recommandations du médecin, ce qui aidera à éviter le besoin de intervention chirurgicale.
Avec une augmentation des ganglions lymphatiques dans le bas-ventre, le patient ressent une douleur aiguë. Afin d'effectuer des diagnostics différentiels et de découvrir les raisons du développement de la pathologie, vous devez consulter un médecin. Le spécialiste prescrira une série de tests et prescrira des médicaments. En règle générale, pour un rétablissement complet, il suffit de suivre les recommandations du médecin pendant 1 à 2 semaines, en fonction du degré de progression de la maladie sous-jacente.
Kystes thymiques
Les kystes peuvent être localisés sur le cou, dans le médiastin, avoir une localisation cervico-médiastinale.
Ce sont des formations à paroi mince à chambre unique ou à chambres multiples. Ils peuvent contenir jusqu'à 1 à 2 litres de liquide. Localisé le plus souvent dans le médiastin antérieur, en partie dans le cou. Parfois seulement dans le cou. La clinique n'a pas de caractéristiques typiques. S'ils atteignent de grandes tailles, pressez les organes adjacents et les patients se plaignent de douleurs derrière le sternum, d'essoufflement. Les petits kystes peuvent ne pas apparaître cliniquement.
Examen aux rayons X faites attention à la localisation, au changement de forme de l'ombre lors du changement de position, lors de la respiration, on peut émettre une hypothèse sur la présence d'un kyste à paroi mince du thymus.
Ganglions lymphatiques médiastinaux (selon Zhdanov)
I. Groupe viscéral:
1. Paratrachéale.
2. Trachéobronchique.
3. Bifurcation.
4. Bronchopulmonaire.
5. Médiastinal :
A. avant (près des organes médiastinaux),
B. postérieur (au bord du tiers supérieur et moyen de l'œsophage)
II. Grouper pariétal:
1. Pariétal-rétrosternal (pour le cancer du sein).
2. Pariétal-prévertébral.
3. Pariétal-diaphragmatique antérieur et postérieur.
Dans les maladies systémiques, les ganglions lymphatiques de l'ensemble du groupe viscéral sont touchés.
Signes de ganglions lymphatiques hypertrophiés:
1. Expansion du médiastin (peut être symétrique, asymétrique comme dans la lymphogranulomatose, plus à droite).
2. Le caractère polycyclique des circuits.
3. Symptôme des ailes.
Maladies survenant avec une augmentation des ganglions lymphatiques:
I. Groupe de maladies - systémique :
· Lymphosarcome.
· Lymphome de Hodgkin.
· Lymphadénose.
(pour les maladies du système réticulo-endothélial)
Sarcoïdose de Beck.
II. Grouper. Maladies spécifiques :
· Bronchoadénite tuberculeuse.
· Métastases aux ganglions lymphatiques.
III. Grouper. Maladies non spécifiques :
· Hyperplasie inflammatoire des ganglions lymphatiques.
IV. Grouper. Maladies professionnelles :
· Pneumoconiose.
La maladie de Hodgkin (lymphogranulomatose, granulome malin) est un grand groupe de tumeurs primitives du système lymphatique (lymphomes), qui sont des lésions locales limitées à une zone ou à un organe, ou ont un caractère généralisé, s'étendant à l'ensemble du système lymphatique, Moelle, rate, foie et autres organes. Les lymphomes sont des tumeurs du système immunitaire et proviennent généralement du tissu des ganglions lymphatiques. Les lymphomes représentent environ 4% de toutes les tumeurs malignes nouvellement diagnostiquées. Le lymphome de Hodgkin représente environ 40 % de tous les lymphomes. V Fédération Russe le nombre absolu de patients avec le diagnostic établi de « PHM » en 2001 était de 1607 hommes et 1603 femmes.
La maladie de Hodgkin peut toucher des personnes de tout âge, mais le plus souvent entre 20 et 40 ans. La maladie évolue avec des tumeurs des ganglions lymphatiques ressemblant à des tumeurs, se caractérise par une évolution ondulante et une intoxication, de la fièvre, de la transpiration, des démangeaisons de la peau et une cachexie progressivement croissante. 65 - 70 % des patients initialement diagnostiqués avec un lymphome de Hodgkin ont une lésion des organes thoraciques. Le médiastin est impliqué dans le processus chez 90 % des patients. Une lésion isolée du médiastin est observée chez 25 % des patients.
Selon la classification OMS des néoplasies lymphoïdes, il existe 4 variantes classiques du lymphome de Hodgkin :
1. Sclérose nodulaire.
2. Maladie de Hodgkin classique (riche en lymphocytes).
3. Variante à cellules mixtes.
4. Déplétion lymphoïde.
La maladie de Hodgkin a tendance à se propager aux groupes adjacents de ganglions lymphatiques. Le taux de guérison des patients atteints d'un lymphome de Hodgkin est de 75 à 80 % pour tous les stades. Il existe une relation directe entre le stade et le pronostic. 98 % des patients atteints de LHM de stades 1 à 2 sans lésion médiastinale ont un taux de survie à 5 ans (plus de 5 ans 78 %), et 88 % des patients présentant une atteinte des ganglions lymphatiques médiastinaux ont un taux de survie à 5 ans (plus de 5 ans - 66%). Les patients atteints d'une maladie de stade 3 n'ont qu'un taux de survie à 5 ans de 75 %. La survie dans la maladie de Hodgkin est associée à un traitement précoce et adéquat. Le traitement principal est radiothérapie et les traitements de chimiothérapie.
La lymphogranulomatose pulmonaire primitive est extrêmement rare. La lésion pulmonaire avec PHM est généralement secondaire. C'est une conséquence de la transition des ganglions lymphatiques du médiastin aux poumons. Selon A.I. Abrikosov (1947), cette transition peut se produire de différentes manières :
I. Le processus se propage des ganglions lymphatiques "au contact" jusqu'au poumon ou même à travers la plèvre médiastinale.
II. Le processus peut aller des ganglions lymphatiques bronchiques profondément dans les poumons en passant par les bronches, c'est-à-dire péribronchique, parfois percée dans la bronche puis intrabronchique. Pour ces cas, la croissance est caractéristique, allant des racines profondément dans le poumon le long de l'arbre bronchique sous forme de cordons, formant plusieurs nœuds de type lobulaire confluent, généralement dans le lobe inférieur.
III. Lymphogène rétrograde s'étend à partir des racines du poumon et donne des formes nodulaires ou une infiltration diffuse du tissu pulmonaire.
IV. Propagation hématogène, lorsqu'une dissémination miliaire apparaît dans les deux poumons, ressemblant à une tuberculose pulmonaire miliaire.
Selon L.S. Rosenstrauch distingue les types de lymphogranulomatose suivants :
1. Médiastinal.
2. Médiastin-pulmonaire.
3. Pulmonaire.
4. Médiastinale-pulmonaire-pleural.
5. Pleural.
Les principales méthodes de diagnostic des lésions pulmonaires dans le lymphome sont la radiographie conventionnelle et la tomodensitométrie. S'il y a des changements sur les radiographies, une tomodensitométrie est effectuée pour clarifier le diagnostic, l'étendue de la lésion et pour clarifier l'étape du processus.
Image aux rayons X. La maladie commence par des lésions des ganglions lymphatiques cervicaux et sous-claviers. Dans le médiastin, les ganglions lymphatiques trachéobronchiques antérieurs médiastinaux et paratrachéaux antérieurs sont touchés. Par conséquent, l'ombre est localisée dans la partie supérieure et moyenne du médiastin et occupe la moitié supérieure du médiastin et s'étend également sur toute la longueur du médiastin antérieur. La défaite peut être bilatérale, moins souvent - unilatérale. Dans les premiers stades, il donne souvent une chaîne d'ombres arrondies le long du contour droit de la trachée. Assez souvent, il existe une lésion isolée d'un ou deux ganglions lymphatiques dans le médiastin. Dans ce cas, l'ombre a la forme ovale correcte et il est très difficile de la différencier des autres maladies.
L'ombre pathologique causée par l'hypertrophie des ganglions lymphatiques, en règle générale, est située dans le médiastin antérieur, et la localisation de l'ombre pathologique dans le médiastin postérieur est plus susceptible de parler contre la lymphogranulomatose. Cependant, avec une forte augmentation des ganglions lymphatiques, ces derniers peuvent atteindre le médiastin postérieur. La nature du contour de l'ombre est déterminée par le nombre de ganglions lymphatiques affectés et leur relation avec les organes voisins. Avec une croissance expansive, les contours des nœuds sont clairs. Si les nœuds élargis sont situés à des profondeurs différentes, le symptôme "ailes" apparaît. Si tout le conglomérat de ganglions lymphatiques du médiastin, ils peuvent repousser la plèvre médiastinale et le médiastin ressemble à un "tuyau". La trachée, l'œsophage sont déplacés postérieurement.
Une ombre médiastinale devient visible sur le contour du tube. Cela est dû à une augmentation des ganglions lymphatiques et à une tension dans la plèvre médiastinale. Sur le contour du médiastin, il peut y avoir des contours polycycliques (en raison des ganglions lymphatiques), les contours peuvent être indistincts, lourds - cela est dû à la germination de la plèvre médiastinale, à un élargissement inégal des ganglions lymphatiques. Avec une augmentation des ganglions lymphatiques paravasaux et paratrachéaux - l'inégalité des contours du cœur et des vaisseaux sanguins et leur expansion. Dans la projection latérale - rétrécissement et assombrissement de l'espace rétrosternal, car avec la lymphogranulomatose, une augmentation des ganglions lymphatiques situés devant la trachée prévaut. ce trait distinctif pour le cancer et la sarcoïdose. Les ganglions lymphatiques sur les tomogrammes ne se différencient pas les uns des autres, ils fusionnent et forment un conglomérat.
L'élargissement des ganglions lymphatiques provoque le déplacement de l'œsophage, le rétrécissement de la trachée.
Avec une augmentation des ganglions lymphatiques basaux, il peut y avoir un mouvement paradoxal du dôme du diaphragme, sa relaxation.
L'image ressemble souvent à un cancer du médiastin - expansion unilatérale du médiastin. Une radiographie latérale aide au diagnostic - ganglions lymphatiques hypertrophiés antérieurs à la trachée. Dans le cancer central, les ganglions lymphatiques sont élargis autour de la trachée et une hypoventilation est notée.
Le lymphome de Hodgkin peut se propager aux tissus pulmonaires. Ceci est plus souvent observé chez les jeunes et chez les enfants dans la période de 7 mois à 3 ans après la découverte de ganglions lymphatiques médiastinaux hypertrophiés. Le processus avance. L'extension au tissu pulmonaire peut être due à une croissance interne à travers la plèvre médiastinale. Dans le même temps, l'ombre du faisceau vasculaire élargi, qui n'a pas de limites claires, et sous la forme de cordons grossiers, situés transversalement et se développant dans le tissu pulmonaire, est visible sur les radiogrammes. Ces cordons se rétrécissent vers la périphérie et se perdent sur le fond d'un poumon transparent. Des cordons, des ombres linéaires, reflet de manchons lymphogranulomateux recouvrant les vaisseaux bronchiques, s'étendent également à partir des racines des poumons.
Dans les poumons, des ombres arrondies de 3 à 5 cm avec des contours clairs et indistincts apparaissent - des granulomes. Ils peuvent Longtemps maintenir des contours clairs et ressembler à des métastases. Mais contrairement aux métastases, elles sont peu nombreuses, elles sont éloignées les unes des autres, la lésion peut être unilatérale et bilatérale. Les ombres peuvent se fondre dans de grands infiltrats, qui sont compliqués par la décomposition. De petites ombres focales sont possibles, situées dans les parties inférieures des poumons sur fond de tissu interstitiel compacté et ressemblent à une carcinose miliaire.
Des infiltrats pulmonaires importants peuvent survenir. Il y a une croissance interne des granulomes dans les alvéoles avec l'organisation d'un épanchement fibreux et ressemble à une pneumonie. Il peut occuper un segment, une part. Les contours de l'ombre sont souvent indistincts. Les formations nodulaires solitaires de lymphogranulomatose peuvent être localisées dans n'importe quelle partie du poumon, et s'il n'y a pas de ganglions lymphatiques hypertrophiés à la racine et au médiastin, le diagnostic est difficile et le diagnostic est posé cancer périphérique.
Souvent, avec des changements dans les poumons, un épanchement inépuisable apparaît dans cavité pleurale... Une pleurésie sèche est parfois observée, ce qui conduit à l'oblitération complète de la cavité pleurale.
La forme pleurale isolée de la lymphogranulomatose est rare. Elle se manifeste par un épaississement de la plèvre et une accumulation d'exsudat.
Complications du lymphome de Hodgkin
1. Atélectasie résultant de la compression et de la germination des parois des bronches.
2. Carie - au stade terminal.
3. Pneumonie.
4. Fistules œsophagiennes-bronchiques.
… une augmentation des ganglions lymphatiques indique un problème dans la zone que le nœud « dessert ».informations générales... L'examen des ganglions lymphatiques est une partie importante de l'examen clinique général. Une recherche méthodique des ganglions lymphatiques hypertrophiés peut fournir des informations précieuses sur les tumeurs malignes et maladie systémique.
L / y sont des formations de forme ronde, ovale, en forme de haricot, moins souvent en forme de ruban avec des tailles de 0,5 à 50 mm et plus. L / u sont peints en gris rosâtre et sont généralement situés le long des vaisseaux lymphatiques, en grappes jusqu'à dix pièces, près des vaisseaux sanguins, plus souvent près des grosses veines. La surface du l / u est recouverte d'une capsule de tissu conjonctif, à partir de laquelle des trabécules - des faisceaux, également formés de tissu conjonctif, s'étendent dans le nœud. Ce sont des structures porteuses. Le stroma est la base du l / u formé par le tissu conjonctif réticulaire, dont les cellules du processus et les fibres réticulaires formées par elles forment un réseau tridimensionnel. Le stroma comprend également des cellules phagocytaires - des macrophages, représentés dans les ganglions lymphatiques sous plusieurs variétés. La lymphe entrante apporte des antigènes étrangers dans le l / u, ce qui conduit au développement de réactions l / u de la réponse immunitaire et à une augmentation de la taille du l / u. L \ u est une barrière à la propagation des cellules infectieuses et cancéreuses. Il forme également des lymphocytes - des cellules protectrices qui participent activement à la destruction substances étrangères et les cellules.
Caractéristiques de l / y, évaluées par palpation:
Taille : la taille est facile à déterminer avec une règle en plastique ; une augmentation de l / y> 1 cm est reconnue comme cliniquement significative, avec un certain degré de probabilité indiquant un processus pathologique; cependant, il existe des exceptions à cette règle : par exemple, l'oreille antérieure l / s< 1 см часто свидетельствуют о патологии и, наоборот, значительно увеличенные л/у доброкачественной природы часто обнаруживаются у лиц, принимающих наркотики внутривенно; увеличение л/у >5 cm est presque toujours dû à un néoplasme;
Cohérence : La densité rocheuse de l/y est généralement due à leur implication dans processus malin, mais il existe des exceptions, par exemple, dans la maladie de Hodgkin, l / y est le plus souvent de densité de caoutchouc; les l / s fluctuants reflètent une nécrose ou une lymphadénite bactérienne; ils peuvent s'ouvrir sur la peau, formant des fistules (typiques de la tuberculose), les l/u de ce type sont souvent appelés bubons, surtout s'ils sont localisés dans l'aine; parfois palpables l/y, donnant la sensation d'une grosse fraction ou d'un petit pois, le plus souvent ils sont petits, de taille proche (mais pas identique) chez différents patients, durs, mais pas pierreux, mobiles, indolores à la palpation et bien délimités ;
formation de conglomérat: lors de la fusion et de la formation de conglomérats, des l / u individuels se transforment en grandes formations ressemblant à des tumeurs; la formation de conglomérats l / y est caractéristique des néoplasmes malins, mais elle peut également être causée par des processus inflammatoires, par exemple des infections chroniques ou une sarcoïdose; en plus de la fusion, l / u peut être fusionné à la peau ou aux tissus sous-cutanés;
sensibilité à la palpation: la sensibilité à la palpation est une caractéristique clinique importante, généralement causée par une inflammation, mais parfois des tumeurs malignes ; avec la tuberculose, l / u peut être à la fois douloureux et indolore.
Sur une note: l/y dans les maladies bénignes se caractérisent par une petite taille, une consistance molle, une indolore à la palpation, une bonne limitation ; l / y dans les néoplasmes malins sont de grande densité, pierreux, indolores à la palpation, forment des conglomérats; les l / y avec inflammation sont douloureuses à la palpation, dures (mais pas pierreuses), fluctuent parfois et forment souvent des conglomérats.
Caractéristiques de l / u prises en compte lors de l'évaluation de leur signification clinique... La localisation de l / y est d'une grande importance. Ainsi, par exemple, la signification clinique des oreilles otiques antérieures palpables de n'importe quelle taille est plus élevée que celle d'une taille similaire dans n'importe quelle autre zone. Il est très important de faire la distinction entre les adénopathies généralisées et régionales, qui sont causées par deux groupes différents de processus pathologiques et impliquent un algorithme différent pour le diagnostic différentiel :
causes de lymphadénopathie généralisée: tumeurs malignes disséminées, notamment hématologiques (lymphomes, leucémies) ; maladies du tissu conjonctif (y compris la sarcoïdose); infections ( Mononucléose infectieuse, la syphilis, l'infection à cytomégalovirus, la toxoplasmose, les rhumatismes, le sida, la tuberculose et, bien sûr, la peste bubonique du passé); autres, y compris les réactions médicamenteuses (par exemple, à la phénytoïne), administration intraveineuse médicaments;
lymphadénopathie régionale est généralement causée par une infection locale ou un néoplasme.
Zones palpées pour détecter l/u... L / u doit être palpé dans les aisselles, dans l'épicondyle, sur la tête et le cou, dans la fosse sus-claviculaire, dans l'aine et sur le devant de la cuisse. Une augmentation de l / y, qui a une signification clinique, peut être trouvée dans la fosse poplitée et la région ombilicale.
Signification clinique de l'élargissement axillaire l / y... Normalement, les l / y axillaires ne sont pas palpables, bien que des l / y petits, mobiles, doux et indolores à la palpation puissent être trouvés chez les personnes en bonne santé. Plus gros, mobiles, douloureux à la palpation l / y se trouvent avec de petites plaies et des processus infectieux sur la main (maladie des griffes du chat, infections cutanées). Des l/y plus denses, immobiles et formant des conglomérats sont le plus souvent révélateurs de métastases (généralement un cancer du poumon ou du sein).
Pour identifier l / y axillaire la palpation profonde de la fosse axillaire et de son apex s'effectue du bout des doigts. Tout d'abord, cette manipulation est effectuée lorsque la main du patient est relâchée et passivement retirée du thorax, puis elle est répétée lorsque la main est amenée passivement vers le thorax.
Signification clinique de l'augmentation de la tête et du cou... La signification clinique dépend de la localisation :
une augmentation du l / y occipital situé à la frontière de la tête et du cou, typique des infections infantiles; chez l'adulte, le l / u occipital augmente rarement, à moins qu'il n'y ait des signes clairs d'infection du cuir chevelu; en l'absence d'infection, une augmentation du l / y occipital indique généralement une lymphadénopathie généralisée, par exemple avec une infection par le VIH;
augmentation du l/an cervical postérieur arrive avec des pellicules;
élargissement de l'oreille antérieure l / y il est détecté avec des lymphomes, ainsi qu'avec une conjonctivite du côté ipsilatéral (ce dernier phénomène a été appelé syndrome de Parino en l'honneur d'Henri Parino, l'un des pères fondateurs de l'ophtalmologie française);
augmentation de l / y située près des deux branches de la mâchoire inférieure(c'est-à-dire l / u sous-maxillaire et menton) reflète le plus souvent un processus pathologique local (généralement une parodontite ou d'autres infections dentaires), plutôt qu'une métastase de tumeurs malignes provenant d'organes situés à l'extérieur de la tête et du cou.
À la palpation de la densité pierreuse du col postérieur supérieur l / y, une tumeur du nasopharynx peut être supposée; menton et l/y mandibulaire - gonflement du nez, de la lèvre, de l'avant de la langue ou de l'avant du bas cavité buccale; cervicale moyennement profonde l / y - une tumeur de la base de la langue ou du larynx; cervical profond inférieur l / y - cancer primitif de la thyroïde ou cervicalœsophage.
Signification clinique de l/u de la tête et du cou, ressemblant à une grande fraction à la palpation... L/u de ce type sont petits, de la taille d'un pois, indolores à la palpation, mobiles, bien délimités. Ils sont très fréquents, en particulier chez les jeunes enfants, et reflètent dans la plupart des cas une infection antérieure. Après cicatrisation, elles persistent plusieurs semaines. Leur localisation reflète la localisation du processus infectieux: cervical antérieur l / u - infections de la partie supérieure voies respiratoires et le devant de la bouche; cervical postérieur l / y - otite moyenne et les infections du cuir chevelu.
Delphique l / y... Delphic l / y est un groupe de petits l / y prélaryngés situés en dedans, situés sur la membrane cricothyroïdienne. ils sont appelés delphiques en raison de leur haute valeur prédictive (dans la Grèce antique célèbre devinétait un oracle de la ville de Delphes). Une augmentation de ces l/y se produit dans les maladies de la glande thyroïde (thyroïdite subaiguë, maladie de Hashimoto, cancer de la thyroïde), ainsi que dans le cancer de la trachée. Les nœuds delphiques ne doivent pas être confondus avec le lobe pyramidal de la glande thyroïde.
Signification clinique de l'augmentation supraclaviculaire l / y... La découverte d'un l/y élargi dans la fosse sus-claviculaire droite ou gauche est une constatation importante, le plus souvent révélatrice d'un cancer du poumon ou du sein ipsilatéral. Dans le même temps, il convient de noter qu'une augmentation de l / y dans la fosse sus-claviculaire droite peut être observée dans le cancer du lobe inférieur du poumon gauche en raison d'un écoulement lymphatique croisé. Une augmentation du l / y supraclaviculaire dans la fosse supraclaviculaire gauche peut être due à des métastases de diverses tumeurs malignes provenant des organes abdominaux et pelviens. ( ! ) Un grand l/u sus-claviculaire gauche est souvent appelé nœud de signalisation (avertissement d'une tumeur maligne située à distance) ou nœud de Troisier (en l'honneur d'un professeur à l'université de Paris, qui vécut de 1844 à 1919, et qui a étudié la propagation des tumeurs malignes par le tractus lymphatique).
Nœud de Troisier Est un seul l / y dans la fosse sus-claviculaire gauche, souvent situé derrière la tête claviculaire du muscle sternocléidomastoïdien. Le nœud de Trausier peut survenir en raison d'une métastase d'un cancer du poumon homolatéral, du sein et de l'œsophage. Le plus souvent, cependant, le nœud de Trausier est causé par la propagation métastatique de tumeurs provenant des organes abdominaux et pelviens - l'estomac, les intestins, le foie, les reins, le pancréas, les testicules et l'endomètre. Lorsque ce nœud est causé par une métastase dans le cancer gastrique, il est alors appelé glande de Virchow ou nœud de Virchow (en l'honneur de Rudolf L.K. Virkhov, qui a vécu de 1821 à 1902).
Technique de palpation des sus-claviculaires l/y... Le patient s'assoit et regarde droit devant lui, ses bras sont abaissés (ce qui réduit le risque de confondre les vertèbres cervicales et les muscles pour l/y). Le médecin est derrière le dos du patient - et cette position est plus pratique pour palper la fosse sus-claviculaire. La palpation est également réalisée en décubitus dorsal, lorsque, sous l'effet de la gravité, les l/y deviennent plus mobiles, ce qui augmente les chances de les détecter. Enfin, effectuer un test de Valsalva ou même simplement tousser peut rapprocher les l / y profondément de la surface de la peau, leur permettant d'atteindre les doigts du médecin.
Signification clinique d'une hypertrophie supracondylienne (ulnaire) l / u... Une augmentation de l / y supracondylienne se produit avec un processus inflammatoire de la main ou de l'avant-bras. Ces l/s peuvent être augmentés chez les toxicomanes (avec utilisation i/v), ainsi que la sarcoïdose.
Technique de palpation des supracondyliennes l/y... Le docteur secoue avec sa main droite main droite le patient palpe en même temps la zone des épicondyles avec le bout de la main gauche. L'étude du supracondylienne l/y à gauche est réalisée de manière similaire à celle décrite, en changeant de mains.
Signification clinique de l'élargissement inguinal et fémoral l / u... Inguinal l / u sont situés latéralement au fémoral, situés plus près des organes génitaux. Les différences ne sont pas seulement anatomiques, mais aussi cliniques. Une augmentation du l/y fémoral est moins alarmante qu'une augmentation du l/y inguinal. Souvent, fémoral l / u augmente les pyocytoses des pieds. Une augmentation de l / y inguinale est beaucoup plus informative et peut indiquer une tumeur maligne. Avec une biopsie du l / y inguinal, vous pouvez obtenir diverses informations diagnostiques; avec la biopsie du fémoral l / y, seul un processus réactif est généralement retrouvé.
Signification clinique de l'hypertrophie poplitée l / y... La signification clinique de l'hypertrophie poplitée l / y est faible. Les l/y poplités sont situés si profondément que la palpation est inaccessible. Même s'ils étaient palpables, la signification clinique reste incertaine.
Le noeud de soeur Mary Joseph... Il s'agit d'un nodule ombilical ou d'une formation dense semblable à une tumeur trouvée à l'examen ou à la palpation du nombril. Ce symptôme extrêmement précieux indique une métastase d'une tumeur intrapelvienne ou intra-abdominale - le plus souvent un cancer de l'estomac ou de l'ovaire. Ce symptôme a été décrit pour la première fois en 1928 par le Dr W. J. Mayo. Son article est basé sur l'observation de sa première infirmière auxiliaire en chirurgie Mary Joseph de l'hôpital St. Mary.
Les ganglions lymphatiques sont une partie importante de la structure anatomique humaine, dont la tâche principale est l'organisation d'une barrière protectrice contre la pénétration d'organismes pathogènes. Si le nœud ne fonctionne pas normalement, il change. Un conglomérat de ganglions lymphatiques est constitué de ganglions lymphatiques gravement enflammés qui ont fusionné.
Quoi
Les ganglions lymphatiques agrandis signalent un dysfonctionnement de certains organes. Cette condition est un signe cancer ou une infection bactérienne.
L'élargissement des ganglions sans inflammation est appelé lymphadénopathie. Si l'inflammation est ajoutée à cette condition, alors la lymphadénite est considérée. Un conglomérat de ganglions lymphatiques est un groupe de ganglions lymphatiques hypertrophiés et fusionnés qui conservent leurs contours visuels.
Si le potassium s'accumule dans le nœud, il perd sa structure homogène et devient plus dense. La capsule se dissout, créant un réseau commun, qui est déterminé à l'aide de méthodes de diagnostic spéciales.
La pathologie est dangereuse pour plusieurs raisons. Une transformation cancéreuse du nœud peut survenir, ainsi qu'une augmentation rapide du conglomérat pinçant les tissus voisins, perturbe le fonctionnement normal des organes internes.
Causes
Les principales raisons du conglomérat :
- maladies virales, immunodéficience;
- maladies infectieuses;
- affections rhumatismales;
- maladies du sang;
- maladies endocriniennes;
- invasions helminthiques;
- métastases, néoplasmes tumoraux;
- allergie;
- alcoolisme;
- bout sur la peau.
Symptômes
Les symptômes dépendent de la pathologie sous-jacente qui a conduit à cette condition. Le plus souvent, les symptômes cliniques sont les suivants :
- la structure devient élastique ;
- une augmentation du ganglion lymphatique de plus de 12 mm;
- mobilité des nœuds;
- contours irréguliers;
- consistance hétérogène.
Si nous considérons le conglomérat de ganglions lymphatiques dans la cavité abdominale, alors avec cette pathologie, un premier ganglion lymphatique augmente, au fil du temps ce processus commence progressivement à se généraliser. Par conséquent, en outre, des symptômes typiques de cette maladie particulière peuvent être notés :
- pâleur de la peau;
- une augmentation de la température;
- insomnie;
- la faiblesse;
- la toux;
- transpiration excessive;
- perte d'appétit;
- grande fatigue.
Diagnostique
Le conglomérat se développe avec diverses maladies, cela nécessite différents examens cliniques pour déterminer la cause de la pathologie.
Les principales méthodes de diagnostic sont :
- test sanguin;
- examen visuel du patient;
- Ultrason;
- radiographie;
- biopsie.
Au cours de l'examen, l'état du patient est évalué et des plaintes sont entendues, l'emplacement des ganglions lymphatiques, le degré d'élargissement, les symptômes accompagnant la maladie sont déterminés.
Traitement
Tout d'abord, vous devez contacter un thérapeute qui recueillera les principales plaintes, effectuera un examen visuel et les enverra à un médecin hautement spécialisé pour développer un schéma thérapeutique ultérieur.
Un oncologue traite les cancers et les métastases. Compte tenu de la localisation de la tumeur, du degré d'élargissement et de la gravité de la maladie, les actions ultérieures dépendront. Le traitement est effectué uniquement dans un complexe, il comprend la polychimiothérapie, les rayons UV et la chirurgie.
Un spécialiste des maladies infectieuses détermine les symptômes de la maladie. Détermine si une personne a été en contact avec d'autres personnes infectées. Pour le traitement, on utilise des antibiotiques et des médicaments antimicrobiens sensibles au principal agent causal de la maladie. Le cours thérapeutique dure 2 à 4 semaines et se déroule en quarantaine.
Attention:Lors du traitement du conglomérat, il est nécessaire de se concentrer sur la maladie primaire, puis de traiter le ganglion lymphatique lui-même.
Un phthisiatre traite la tuberculose. Pour commencer, déterminez les bactéries qui ont causé cette maladie. Différentes méthodes de traitement sont utilisées, qui dépendent de la gravité de l'infection d'un organe particulier. La thérapie est effectuée dans un hôpital et dure au moins 4 mois.
Un endocrinologue détermine un dysfonctionnement du système hormonal. La taille anormale des ganglions lymphatiques peut être un signe d'hypothyroïdie. Le traitement consiste en un traitement hormonal substitutif.
Complications
La progression de la maladie peut provoquer l'apparition d'une adénite mésentérique purulente, le développement d'un abcès et la suppuration du ganglion lymphatique. Le passage prolongé d'un processus purulent peut entraîner une percée de pus dans la cavité abdominale, à la suite de laquelle une péritonite se forme.
Lors de la pénétration d'agents pathogènes dans le sang, une septicémie se développe, cette maladie peut être mortelle.
L'évolution prolongée de la lymphadénite provoque le développement d'adhérences de la cavité abdominale. Les adhérences entraînent une occlusion intestinale.
Prévision
Inflammation des ganglions lymphatiques sur stade initial a une vision positive. Dans ces cas, il est nécessaire de déterminer la cause de la pathologie et de se concentrer sur la destruction des agents pathogènes. Le plus souvent, un régime de traitement spécialement conçu n'est pas nécessaire.
Les stades sévères de la lymphadénite avec un traitement intempestif entraînent des lésions du ganglion lymphatique. Au stade aigu, le tissu lymphoïde est remplacé par du tissu conjonctif, ce qui perturbe par la suite le fonctionnement normal du nœud.
Prophylaxie
La prévention comprend le traitement des maladies pouvant conduire à un conglomérat - infections respiratoires aiguës, grippe, rhinite, ainsi que l'hygiène. De plus, cela nécessite de renforcer le système immunitaire et le corps en général. Les patients présentant une hypersensibilité aux allergènes doivent être évités.
Les ganglions lymphatiques enflés sont difficiles à diagnostiquer dans les premiers stades. Vous pouvez déterminer la pathologie par hasard lors d'une échographie. Le plus souvent, les patients présentent des signes aigus d'inflammation des ganglions lymphatiques, alors que le processus purulent a déjà commencé.