Възпалителният процес на дебелото черво се нарича колит (от гръцки kolon - дебело черво и itis - възпалителен процес). Възпалителни заболяваниячервата е общ термин за група хронични патологии, когато болезнен процес засяга храносмилателния тракт.
Колитът е патология на дебелото черво и ректума. Заболяването е придружено от възпаление или дегенерация на вътрешната мембрана поради инфекциозни, исхемични, лекарствени увреждания. Той включва следните заболявания:
- улцерозен колит (улцерозен колит);
- ─ терминален илеит, колит, илеоколит;
- микроскопичен колит ─ лимфоцитен и колагенен;
- псевдомембранозен (инфекциозен) колит;
- радиационен (радиационен) колит;
- исхемичен колит.
Всички колити се характеризират със следните прояви: чести изхождания, метеоризъм, диария (понякога кървава, със слуз), болка в коремната област с различна сила и локализация.
Колит на червата е хронично заболяванес микроскопичен колит, болест на Crohn, улцерозен колит. Причините за появата на тези заболявания не са съвсем ясни. Данните от последните проучвания показват, че основата на механизма на иницииране и развитие на чревно възпаление е комбинация от наследствени фактори, състоянието на чревната микрофлора, нарушена регулация на имунната система и околната среда. Външните обстоятелства, които могат да провокират заболяването, включват:
- използването на антибактериални лекарства;
- пренесени чревни инфекциив детството и юношеството;
- качеството на храната.
Колит на червата в остра форма възниква, когато е повреден специфична инфекциянапример със салмонелоза, дизентерия. В допълнение, чревният колит, който протича в обострена форма, е дебютът на язвено възпаление на сложно развитие.
Язвен колит
Язвеният колит е хронично възпаление на дебелото черво и ректума. Заболяването е с имунен характер. При класифицирането на патологията се взема предвид:
- Местоположението на възпалителния процес. Проктит ─ изолирано увреждане на крайната част на червата, ляв страничен колит ─ възпалението се простира не по-далеч от изкривяването на червата от лявата страна, тотален колит.
- Характерът на хода на заболяването. Остър ─ в рамките на 6 месеца от началото на заболяването, хронично рецидивиращ ─ ако има подобрение с продължителност най -малко шест месеца, непрекъснат хроничен ─ когато няма ясно определени периоди на подобрение.
- Тежестта на продължаващото обостряне.
- Наличието на усложнения.
- Отговорът на организма към лекарствената терапия.
Остър улцерозен колит е рядкост.
Причини
Причините за заболяването не са напълно изяснени. Смята се, че се дължи на генетично обусловено нарушение на реакцията на имунната система, в резултат на което имунни клеткиатакуват собствените здрави клетки на организма, увреждайки микрофлората на дебелото черво. Това е придружено от възпалителен процес, дегенеративни промени в тъканите на храносмилателния тракт поради промени във функцията за защита на вътрешната обвивка на червата.
Симптоми
Симптоми на улцерозен колит: диарични изпражненияс кръв, въображаем порив, непрекъсната болка в ректума от различно естество ─ рязане, дърпане, парене, както и рязко желание за изпражнения. Болезнените усещания в коремната област са по -редки и в по -голямата си част предхождат изхождането. При дълбок възпалителен процес пациентът отслабва, има треска и се появява слабост.
В 75% от случаите улцерозният колит на червата се развива постепенно. Епизодичната поява на кръв в изпражненията се възприема от човек като хемороиди. Следователно болните хора не търсят квалифицирана помощ от лекар специалист дълго време.
Диагнозата се поставя след преглед на червата с ендоскоп. Като допълнителен диагностичен инструмент се извършва ултразвуково изследване (ултразвук).
Лечение
При лечението на улцерозен колит се предписва диета, предписват се лекарства и се предоставя психологическа помощ на пациента. При определени показания се извършва хирургична операция. Тактиката за управление на пациентите се основава на следните показатели: активността на възпалителния процес, размера на увреждането на лигавицата на дебелото черво, наличието на екстраинтестинални признаци на патология, продължителността на заболяването, резултатите от предишното лечение, и степента на риск от влошаване на заболяването.
Проктит
Пациентите с улцерозен проктит с леко или умерено протичане на заболяването се препоръчват да предписват лечение с месалазин (Salofalk) под формата на супозитории, клизми (ректални форми) в доза от 1 ─ 2 g на ден. Ефективността на това лекарство е потвърдена в 38 научни проучвания. Супозитории (супозитории) за проктит са за предпочитане, тъй като осигуряват високо насищане на активното вещество в областта на увреждане на тъканите. Прилагането на лекарства два пъти дневно не влияе върху резултата от лечението по отношение на еднократно приложение.
Ако пациентът не се подобри в периода от 10 до 14 дни, към лечението се добавят глюкокортикостероидни лекарства (GCS) в ректална форма в доза до 20 mg. Комбинацията от супозитории с кортикостероиди с месалазин също е ефективна.
Тотален и ляв страничен колит
Чревният колит с лека или умерена форма на заболяването се лекува с месалазин, приеман през устата (таблетки), съчетаващ прилагането на същото лекарство в клизми. Възможно е също така да се приема сулфасалазин. Това лекарство също е ефективно, но се понася малко по -зле. Ако има подобрение в рамките на 2 седмици, терапията продължава до 6-8 седмици.
Вероятността от ремисия се увеличава значително (от 20 до 40%) в случай на предписване на месалазин под формата на мултиматрична система (лекарство Mezavant), което осигурява постепенно освобождаване на активното вещество и равномерното му разпределение в дебелото черво, дори ако лекарствоприема се веднъж на ден.
Ако няма напредък в терапията, чревният колит се лекува със системни глюкокортикостероидни лекарства в комбинация с азатиоприн. Тези лекарства също се предписват в подкрепа на ремисия. В същото време е важно да се извърши профилактика на евентуални обостряния.
При лечение с глюкокортикостероиди общата му продължителност е не повече от 12 седмици. Важно е постепенно да се намали дозата на лекарството, да се контролира нивото на глюкозата в кръвта. За основния курс на терапия се препоръчва комбиниран прием на лекарства, за да се предотврати развитието на сърдечни и бъбречна недостатъчност, нараства кръвно налягане... Предписвайте витамин D, калций.
Наложително е, когато симптомите изчезнат, следвайте предписанието на лекаря и продължете поддържащото лечение, за да не се влоши колитът.
Чревният колит със сложен ход се лекува в лечебно заведение под наблюдението на лекари - колопроктолози и гастроентеролози.
Хирургично лечение на улцерозен колит
Ако лекарствената терапия е неефективна, е необходимо хирургическа интервенция... Важно е да не отлагате времето на операцията. Забавянето увеличава риска от усложнения след операцията, след това заболяването е по -трудно.
Операцията е неизбежна, ако ходът на патологията е сложен: кървене в червата, риск от колоректален рак, откриване на рак. Такива пациенти обикновено са 10 ─ 30%.
Най -доброто за улцерозен колит се счита за реконструктивна пластична хирургия - колопротектомия с илеоанална резервоарна анастомоза. Добре извършената операция позволява на пациента да контролира изпражненията и да изхожда през ануса.
Прогноза
Ранното начало на заболяването, постепенното разпространение на възпалението, както и случаите, когато колитът на червата се комбинира с чернодробно заболяване ─ първичен склерозиращ холангит се счита за рисков фактор за тежко протичане на патологията. Вероятността от тежък ход на заболяването през целия живот се формира при 15% от пациентите. Тоталният колит увеличава риска от влошаване на възпалителния процес. Когато се установи адекватно лечение в рамките на 5 години, 50% от пациентите избягват влошаване на колита.
Някои изследователи считат използването на жлъчна урсодезоксихолова киселина, която има антиканцерогенни свойства, като обещаващ, но малко проучен метод за превенция на рак на дебелото черво. Няколко клинични и експериментални проучвания потвърждават, че продължителната му употреба намалява честотата на злокачествени тумори на червата при пациенти с колит.
болест на Крон
Болестта на Crohn е хронична, повтаряща се патология на храносмилателния тракт с необяснима причина. Патологията се характеризира с прогресиране на чревни и общи усложнения, лезия, засягаща всички слоеве на храносмилателната тръба. Болестта на Crohn може да увреди цялата храносмилателна система от устата до задния отвор, но по -често червата. За разлика от улцерозния колит, това заболяване е нелечимо.
Местоположението на лезията при болестта на Crohn:
Възпаление на горната част храносмилателната системапочти никога не се случва в изолирана версия. По -често се среща с други форми на патология.
Причини
Под влияние на външни и наследствени обстоятелства, чревната микрофлора и евентуално все още неразпознати микробиологични агенти, локалната имунна защита се стимулира патологично и непрекъснато. Това провокира активирането на основните клетки на имунната система, други клетки на тялото. Настъпва патологично разрушаване на тъканите.
Чревният колит протича в широко разпространена и локализирана форма, има остър и продължителен ход. Пристъпите на болестта на Crohn са леки, умерени и тежки.
Симптоми
Вариантите за клинична експресия на болестта са многобройни. Чревният колит се проявява в следните симптоми:
- диария, кървава диария;
- болка в корема;
- загуба на телесно тегло;
- трескави състояния;
- Желязодефицитна анемия;
- лезии на ануса ─ възпаление на тъканта, пукнатини, фистули (фистули);
- екстраинтестинални симптоми.
Тежкият ход на болестта на Crohn протича с външни чревно-кожни фистули, вътрешни фистули, стесняване на храносмилателната тръба, запушване на чревния тракт, с чревно кървене.
Медикаментозно лечение на болестта на Crohn
Тактиката за управление на пациентите се основава на следните показатели: тежестта на атаката, степента на възпаление на храносмилателния тракт, наличието на екстраинтестинални симптоми, усложнения на заболяването, продължителността му, резултатите от предишното лечение, нивото на риск от влошаване на протичането на колит.
Основните цели на терапията са постигане на стабилна ремисия, запазване на по -рано получения ефект от лечението без глюкокортикостероидни лекарства и избягване на усложнения и операции.
Терминален илеоколит, илеит
Лекият колит се лекува с будезонид ─ 9 mg на ден в продължение на осем седмици. Това е последвано от постепенно намаляване на дозата до прекратяване на лекарството. Ремисията се поддържа от месалазин. Ако няма подобрение, се провежда терапия в средния етап.
В средния стадий на заболяването се предписват глюкокортикостероиди (метилпреднизолон или преднизолон) в комбинация с лекарства за изкуствено потискане на имунитета: 6-меркаптопурин, азатиоприн, при индивидуална непоносимост, метотрексат. С признаци на подобрение в курса, дозата на глюкокортикостероидите се намалява.
Ако няма смени, се предписва биологично лечение чрез въздействие върху имунната система с лекарствата адалимумаб, инфликсимаб или те решават да извършат хирургична операция.
Болестта на Crohn на дебелото черво - колит
Лекият колит се лекува със сулфасалазин или месалазин. Клиничната ремисия се поддържа със същите лекарства.
При умерен стадий на патология се предписват глюкокортикостероиди, комбинирани с лекарства за изкуствено потискане на имунитета (имуносупресори): 6-меркаптопурин, азатиоприн, метотрексат.
Ефективността на лечението с глюкокортикостероиди се тества след 7 до 20 дни. Ако се постигне добър резултат, приложението на имуносупресори продължава и дозата на кортикостероидите постепенно се намалява. За да се запази резултатът, получен от лечението с лекарства за изкуствено потискане на имунитета, приемът им продължава 4 години.
Тежка атака на болестта на Crohn
В случай на тежък ход на заболяването от всяка локализация, в допълнение към стандартните методи на лечение, се извършва следното:
- антибактериално лечение;
- инфузионно лечение ─ подравняване на белтъчно-електролитните нарушения, елиминиране на токсините от тялото;
- корекция на анемия ─ повишаване нивото на хемоглобина с препарати от желязо;
- лечебно хранене за отслабени пациенти.
Ако няма промени в лечението с интравенозни глюкокортикостероиди, се предписва биологично лечение или се извършва операция.
При лечението на болестта на Crohn се извършва превенцията на инфекции, произтичащи от отслабването на организма и неговите защитни сили. Съгласно Европейския договор, пациентите с чревен колит трябва да бъдат ваксинирани срещу хепатит и да се постави пневмококова ваксина. Младите жени (под 25 години) се насърчават да бъдат ваксинирани срещу щама на човешкия папиломен вирус, ако той не е заразен с него по време на прегледа.
Операция на болестта на Crohn
Почти всеки пациент с болестта на Crohn се подлага на поне една операция. При някои пациенти операцията се извършва многократно. По време на операция за чревен колит хирурзите се опитват да премахнат тъканите в ограничена степен и, ако е възможно, да запазят органите.
Операциите се предписват при остри и хронични усложнения, когато лекарствата не помагат, когато пациентът изостава във физическото развитие.
Колитът не може да бъде излекуван чрез премахване на всички възпалени участъци на дебелото черво. Ето защо е важно да се проведе поддържащо лечение, което започва 12-14 дни след операцията.
Прогноза
Болестта на Crohn прогресира. В началото на заболяването усложнения се наблюдават само при 15 ─ 20% от пациентите. След 10 години усложнения се откриват при 90% от пациентите. Операцията се извършва 10 години след началото на заболяването, половината от страдащите от болестта. За мнозина след операцията чревният колит се повтаря.
Лекарите наричат общото увреждане като неблагоприятни фактори за влошаване на хода на заболяването. тънко черво, колит при деца, възпаление в аналната област, пушене.
Извън чревни симптоми на хроничен колит
Колектор клинични проявленияБолестите на Crohn, които са свързани с едновременното включване на няколко органа на храносмилателната система в процеса, добавянето на системни (извън -чревни) прояви затрудняват разпознаването на колит.
Често основният клинични симптоми дълго времесимптомите на чревния колит остават. Те се диагностицират не като чревен колит, а като независими заболявания. Цялата терапия е насочена към лечението на извън чревни заболявания, а основната патология продължава да прогресира. В тази връзка в повечето случаи болестта на Crohn се диагностицира средно след 4 години от началото си. Губи се скъпоценно време, за да се предпише адекватно лечение.
Многобройни проучвания са идентифицирали екстраинтестинален вариант на хода на болестта на Crohn, подобен на. Установен е вид заболяване, при което чревният колит за дълго време се изразява само с един симптом, често извън чревен. При децата това може да е забавен растеж.
Броят на сложните форми се е увеличил. Те се появяват при 35,4% от пациентите с чревен колит. Сред тях има видове патологии, които се проявяват:
- само екстраинтестинални (системни) признаци;
- по -специално чревно възпаление;
- комбинация от чревни увреждания и екстраинтестинални прояви.
Някои екстраинтестинални усложнения зависят от активността на чревната лезия. Те са лечими и изчезват, когато се лекува основната патология. Чревният колит провокира заболявания като:
- увреждане на ставите, по -специално артрит на горните и долните крайници;
- кожни заболявания ─ възпалителни възли по кожата, кожна некроза;
- очни заболявания ─ еписклерит, увеит, иридоциклит;
- мастна хепатоза - чернодробно заболяване.
Съществуват обаче и системни признаци на колит, които се развиват без връзка с възпаление на чревния тракт:
- чернодробно заболяване ─ първичен склерозиращ холангит;
- холелитиаза;
- ставни заболявания спондилоартрит, сакроилеит.
Колит на червата остава спешен проблем. Изследователите са изправени пред трудната задача на болестта на Crohn: важно е да се открият причините за болестта, да се разберат моделите на нейното развитие и да се намери адекватен режим на лечение.
Натрупана е обаче значителна информация за всеки от факторите, които причиняват колит. Въпреки неяснотата на причината за болестта на Crohn, е постигнат напредък в изучаването на механизмите на нейното прогресиране, разработени са програми за лечение и методите на терапия непрекъснато се подобряват.
Микроскопичен колит
Микроскопичният колит е хронично възпаление на дебелото черво, чийто основен симптом е разхлабените изпражнения без кръв. При този вид колит заключението на рентгенова снимка и изследване на червата с ендоскоп остават нормални, следи от възпаление се откриват само с подробен анализ на биоматериала, получен чрез биопсия на дебелото черво (хистология).
Причини
Механизмите зад образуването на микроскопичен колит са неизвестни. Литературните данни показват връзката на болестта с патологичните процеси на защитните сили на организма, нарушеното усвояване на жлъчните киселини и тютюнопушенето.
Заболяването може да се основава на патологична реакция на имунната система на епитела на дебелото черво. Той е свързан с приема на прекомерно количество бактериални, хранителни и лечебни вещества. Имунната система реагира на тях като на чужди и атакува здравите тъкани на тялото. Развива се хроничен възпалителен процес.
Провокираща роля за появата на микроскопичен колит може да играе приемането на лекарства:
- нестероидни противовъзпалителни средства-антипиретични и аналгетични лекарства като аспирин, ибупрофен, диклофенак;
- лекарства при лечение на заболявания, свързани с увеличаване на производството на солна киселина в стомаха, ─ ланзопразол, омепразол;
- лекарствата, изброени в параграфи 1 и 2 едновременно;
- психотропни лекарства от трето поколение за терапия тревожни разстройстваи депресия.
Връзката между приема на тези лекарства и възпалението обаче остава слабо разбрана.
Има два вида микроскопичен колит: колагенов и лимфоцитен.
Лимфоцитен колит
Патологията се определя от дифузно увеличаване на броя на лимфоцитите на лигавичната повърхност на дебелото черво. Броят на основните клетки на имунната система се увеличава от 4,4 - 5,2 до 24 или повече на 100 епителни клетки. Разпределението на тези клетки в червата е неравномерно. Те се натрупват най -вече в купола на сляпото черво, началния сегмент на дебелото черво. На някои сегменти от лигавичната повърхност настъпва десквамация и сплескване на епитела. Диагнозата се потвърждава въз основа на типични промени в тъканите на вътрешната обвивка.
Лимфоцитният колит не се развива в злокачествени тумори. При внимателен медицински преглед не се установява значително влошаване на организма. Скоростта на утаяване на еритроцитите (ESR) само леко се увеличава. Дебелото черво продължава да функционира пълноценно. Загубата на хранителни вещества поради неадекватна чревна абсорбция е необичайна. Продължителното продължаване на разхлабените изпражнения се среща само при 7% от пациентите. Лимфоцитният колит с течение на времето може да се развие в колагенен колит.
Колагенов колит
При колагенен колит колагеновият слой под повърхностния епител на дебелото черво се удебелява. В същото време червата придобива неправилна форма, има неравни граници. Както при предишния вид колит, част от чревната лигавица е увредена, съдържанието на лимфоцити и еозинофили също се увеличава.
Причините за колагеновия колит също не са известни. Има версия, че удебеляването на колагеновия слой възниква поради нарушаване на функционирането на клетките на съединителната тъкан (фибробласти) като реакция на стимулация от неизвестен стимул. Нестероидните противовъзпалителни средства (НСПВС) могат да бъдат дразнещи. Освен това отнема приблизително 5 години от началото на приема на тези лекарства до появата на симптомите. В медицинска практикаимаше епизод на колагенов колит след предписването на симвастатин, лекарство за профилактика на сърдечно -съдови заболявания.
Колагеновият колит често се комбинира с ендокринни заболявания, което предполага неговия автоимунен произход - има патологично производство на агресивни клетки срещу здрави тъкани на тялото. Заболяването е 10 до 20 пъти по -често при жените, отколкото при мъжете. Колитът е остър в 35% от клиничните случаи.
Колагеновият колит е предимно хроничен, с риск от дегенерация в злокачествен тумормалко вероятно. Няма значителна дегенерация на лигавичната повърхност на дебелото черво. Понякога има оток, нарушение на съдовия модел.
Симптоми на микроскопичен колит
Заболяването се развива по -често след петдесет години. В медицинската практика е имало случаи на колаген колит при дете.
Клинично лимфоцитният и колагенозният колит са неразличими. Водещият симптом на заболяването е упорита водна диария без кръв, която също е тревожна през нощта. Честотата на изпражненията обикновено е 4 до 6 действия на ден. Но при някои хора изпражненията са до 20 действия на ден и намаляват само с гладуване. Воднистите изпражнения провокират внезапно, неконтролируемо желание и фекална инконтиненция (40% от пациентите), особено през нощта.
Други признаци на колит:
- спазми остри болкичувство на дискомфорт в коремна кухина;
- гадене, повръщане;
- метеоризъм;
- отслабване;
- възпалителни лезии на ставите ─ артрит с възпаление на ставите на китката и ставите на ръката на долните крайници.
Заболяването е променливо. Колитът може да бъде остър, хроничен, с периодични обостряния и дълги периоди на рязко изчезване на симптомите на заболяването.
Лечение на микроскопичен колит
Колитът се лекува в 82% от клиничните случаи. Но след завършване на етапа на основното лечение, 60% от пациентите имат рецидив на заболяването с образуването хроничен ход... Това се отразява негативно на качеството на живот на пациента.
Подходите към терапията на пациенти с лимфоцитен и колагенен колит не се различават. Целта на лечението на микроскопичен колит е да се постигне облекчение от симптомите на хронично заболяване (ремисия) и да се подобри качеството на живот на пациентите.
Терапията се основава на последователен принцип. Първо, лекарствата се прекратяват, по-специално нестероидните противовъзпалителни средства, които може да са допринесли за появата на колит. Има дискусия относно диетата за премахване на храни и напитки, които изострят разстройството на изпражненията.
Използват се лекарства против диария, по -специално лоперамид. Но стабилна клинична ремисия рядко се постига с употребата му и е малко вероятно положителен ефект върху колита. Ако лечението е неефективно, препоръчително е да се предпише холестирамин. Лекарството свързва жлъчните киселини и микробните токсини в червата, което провокира развитието на диария.
Лечението от втора линия за микроскопичен колит се нарича бисмутов субсалицилат. Лекарството облекчава симптомите на диария, възпаление и има антибактериален ефект. Бисмутов субсалицилат се приема по 0,35 г 3 пъти дневно преди хранене. Курсът на лечение може да продължи до 2 месеца. Въпреки това, дългосрочната употреба на това лекарство, въпреки доказаната му ефикасност, е ограничена поради странични ефекти.
Шестмесечният прием на месалазин в чиста форма или в комбинация с холестирамин води до ремисия при 85% от пациентите с лимфоцитен колит и при 91% от пациентите с колагенов колит. Положителният ефект е по -изразен в случаите комбинирана терапия... Но малък брой пациенти реагират на месалазин.
Будезонид е трета линия за лечение на микроскопичен колит. Това е глюкокортикоид, който има малък ефект върху цялото тяло като цяло, за разлика от други стероидни лекарства. Лекарството е ефективно при лечение на микроскопичен колит. Приемът на будезонид в продължение на 6 до 8 седмици помага за постигане на ремисия при 80 до 90% от пациентите.
Въпреки това, глюкокортикоидите инхибират хормоналната надбъбречна кора и водят до нейната атрофия. Възниква т. Нар. Стероидна зависимост. Следователно, будезонид се използва само като лекарство от втора или трета линия при лечението на микроскопичен колит. Тежките форми на заболяването също се лекуват с това лекарство.
В тежки случаи на микроскопичен колит се предписват лекарства, които изкуствено инхибират имунна системаорганизъм (имуносупресивна терапия): азатиоприн, 6-меркаптопурин, метотрексат.
Хирургичното лечение на микроскопичен колит се използва рядко, само когато тежки формии при липса на ефект от каквато и да е лекарствена терапия.
Микроскопичният колит е отговорен за хронична диария в 10 до 30% от случаите. За първи път болестта е описана едва през 1976 г., но не се счита за рядкост. Изследванията на съвременните епидемиолози показват, че болестта прогресира през последните десетилетия.
Псевдомембранозен (инфекциозен) колит
Псевдомембранозният колит е остро заболяване на дебелото черво. Причинява се от спорообразуващия бацил Clostridium difficile ─ CD. Клостридиална инфекция възниква при пациенти, приемащи антибиотици. Най -големият риск от CD инфекция е при пациенти от хирургични и интензивни отделения и интензивни отделения. Инфекцията се предава чрез домакинството от заразени хорана незаразени лица чрез ръце, предмети за грижа, както и чрез спално бельо, мебели, душове, тоалетни.
Причини
Поради приема на антибиотици, здравата флора на дебелото черво се нарушава и тя се колонизира с щамове на CD. Те произвеждат токсични веществакоито действат върху вътрешната обвивка на дебелото черво и ректума. Дебелото черво се възпалява и уврежда.
Инфекциозният псевдомембранозен колит възниква след лечение с различни антибиотици, включително метронидазол и сулфонамиди. Но най -често клостридиалната инфекция се активира след употребата на следните лекарства:
- амоксицилин с клавуланова киселина;
- клиндамицин,
- цефалоспорини II и III поколение;
- флуорохинолони,
- ампицилин.
Филмите (псевдомембрани) са признак на този вид колит. Те се образуват на местата на некроза на епителни клетки на лигавичната повърхност на дебелото черво.
Симптоми
Псевдомембранозният колит се активира чрез антибиотична терапия или 10 дни след края на терапията. Има късно активиране на патологията в периода до 12 седмици след антибиотичната терапия.
Основният симптом на колит е диария. Понякога диарията може да бъде единственият симптом. Понякога болестта се проявява като фебрилно състояние. Епизодите на разхлабени изпражнения достигат 5 пъти на ден, а понякога достигат 20 - 30 акта на дефекация. Водната диария се характеризира с малко количество, изпражнения, примесени със слуз. Диарията е продължителна и може да не спре за 8 до 10 седмици.
Лекото протичане на псевдомембранозен колит като правило не се определя: водната диария не е придружена от други симптоми. След отмяната на антибактериалните лекарства диарията спира след 3-4 дни.
Умереният колит е по -интензивен. Спирането на антибиотиците не спира диарията. Честите воднисти пориви съдържат кръв и слуз. Заболяването се влошава: температурата се повишава, наблюдават се симптоми на интоксикация: летаргия, умора, умерено понижение на кръвното налягане, гадене, повръщане, сърдечната честота се повишава до 100 удара в минута. Болката в коремната област се засилва преди изпражненията, поривът е фалшив.
Лечение
Терапията за псевдомембранозен колит включва прекратяване на антимикробното лекарство, свързано с причината за патологията. Колитът се лекува по следната схема:
- разрушаване на CD щама в червата ─ предписване на лекарства ванкомицин, фидаксомицин;
- абсорбция и екскреция на инфекциозни агенти от дебелото черво с помощта на следните лекарства ─ полифепан, холестерамин, въглищен сорбент, диосмектит;
- възстановяване на чревната микрофлора;
- премахване на дехидратацията на организма.
При колит на пациента се предписва диета - чести хранения на малки порции, пиене на много течности. Изключва мазни, пържени, пикантни храни, плодови сокове, газирани напитки, кафе, алкохол.
Изключително тежка форма на заболяването, наличието на симптоми на гнойно възпаление в коремната кухина (перитонит) изисква хирургическа намеса.
Радиационен колит
По време на лъчетерапия с онкологични заболяванияорганите на коремната кухина, малкия таз и гениталиите са едновременно изложени на радиация в различни части на тънките или дебелите черва. Следователно при 10 ─ 15% от пациентите се образуват ранни или късни радиационни наранявания с различно естество.
Ранното радиационно увреждане на дебелото черво е свързано със специфичния ефект на йонизиращото лъчение върху лигавичната повърхност. Това води до колит. Радиационното увреждане на по -късен етап е свързано с увреждане на малки съдове на субмукозата на дебелото черво. Това е придружено от нарушена циркулация. В резултат на това лигавицата на червата постепенно атрофира, възникват язви и ерозия.
Симптоми
Ранният стадий на увреждане с йонизиращо лъчение на дебелото черво прогресира три месеца след лъчетерапията. Признаците на радиационен колит са подобни на клинични признацидруги възпалителни патологии на дебелото черво. С течение на времето възпалението може да изчезне от само себе си.
При по -тежко протичане на заболяването, след края на лъчетерапията или директно по време на облъчване, пациентът се гади, приближава се повръщане. Пациентите с рак отслабват, нямат апетит, има коремни болки, разхлабени изпражнения. Активността на колита зависи от дозата йонизираща радиация, локализацията на патологичния процес.
Късният стадий на увреждане на дебелото черво започва да прогресира 4 до 12 месеца след лъчетерапията. Първоначалният симптом е дискомфорт, свързан с различни разстройства на изпражненията - постоянен запек или честа диария с фалшиви позиви. Изпражненията могат да бъдат смесени със слуз или кръв. Други симптоми на колит са коремни болки с различна интензивност, гадене и намален апетит. Пациентът отслабва.
Лечение
Колитът, свързан с увреждане от йонизиращо лъчение, се лекува по същия начин като улцерозен колит, болест на Crohn.
Лечението с лекарства отнема много време. Терапията се провежда с глюкокортикостероидни лекарства (будезонид), предписват се пентасу, салофалк, месалазин - препарати от 5 -аминосалицилова киселина.
Особено внимание се обръща на диетата на пациента:
- високо съдържание на протеини, определено количество въглехидрати, мазнини, минерали и витамини;
- храната трябва да бъде механично обработена, без твърди растителни влакна;
- щадяща храна без пушени меса, подправки, маринати, сладкиши;
- ограничаване или изключване на мляко и млечни продукти.
Чревният епител се възстановява с етаденово масло, облепиха или шипка (перорално 2 часа преди хранене). При диария се използват антидиарейни лекарства ─ лоперамид (имодий), ентеросгел, смекта, препоръчително е да се пие сладко желе от плодовете на череша или боровинки, отвара от кори от нар.
Корекцията на дисбиозата се извършва чрез предписване на бактериални лекарства linex, bifiform, bactisubtil. Храносмилателните процеси в червата се стимулират от ензимни препарати пензитал, панцитрат, мезим, панзинорм, креон.
Исхемичен колит
С нарушения на кръвообращението коремна аортавъзниква исхемичен колит. Може да има две причини, провокиращи развитието на това заболяване:
- артериално заболяване ─ аномалии в развитието на кръвоносните съдове, повишено нивохолестерол, увреждане на кръвоносните съдове поради нарушения на нервната регулация;
- екстраваскуларна компресия на коремната аорта.
Поради недостатъчен приток на артериална кръв в червата, настъпва повърхностна смърт на епителните клетки, намалява броят на клетките, произвеждащи слуз, образуват се фокални натрупвания на клетъчни елементи с примес от кръв и лимфа, а двигателната активност на червата намалява. Тези промени водят до стагнация на изпражненията, запушване на съдовото легло. Появява се колит.
Симптоми
Нарушаването на чревната циркулация може да възникне остро и в хроничен стадий. Основният симптом на хроничен исхемичен чревен колит, лекарите наричат болезнени усещания след хранене в чревната област. Болката провокира недостатъчен приток на кръв към органите на стомашно -чревния тракт по време на храносмилането на храната и чревната чувствителност към този факт. В началния етап от развитието на болестта болката се определя като усещане за тежест в коремната област. С увеличаване на нарушенията на кръвообращението болката става болезнена, силата й започва да расте.
Други чест симптомхроничният колит е нарушение на работата на червата: постоянен запек, диария, метеоризъм, нестабилни изпражнения.
Нарушаване на работата на червата, постоянна болка принуждават човек да яде по -малко. Прогресивното отслабване е друг симптом на хроничен исхемичен колит.
Въз основа на изследванията се изолира микроскопичен исхемичен колит. Той се образува в напреднала възраст при тези, които страдат от патологични разстройства на сърдечно-съдовата система... Типични признаци на микроскопичен исхемичен колит са болки в коремната област, най -вече в лявата страна между долното ребро и тазовата кост, активиращи се след хранене, задържане на изпражненията, метеоризъм и коремен дискомфорт.
Лечение
Тактика медикаментозно лечениезависи от дълбочината на проявление на хроничен исхемичен колит, неговия стадий. Лекарите препоръчват стриктно спазване на диетата:
- протеини ─ 10 - 15%;
- растителни мазнини ─ 25 - 30%;
- полизахаридни въглехидрати ─ 55 - 60%;
- храна, богата на фибри.
Храната за колит трябва да бъде на малки порции, частично.
Предписани лекарства за предотвратяване на намаляване на сърдечносъдовите обостряния: симвастатин, флувастатин, аторвастатин. Възвръщането от приема на тези лекарства обаче се случва едва след 7 до 8 месеца от началото на терапията. На пациенти с тежка атеросклероза се предписва комбинация от тези лекарства с езетимиб.
За да се предотврати появата на функционални нарушения на черния дроб, Essentiale, Essliver forte, Phosphogliv се предписват на курсове няколко пъти годишно. За да се предотврати тромбоза, се приема фраксипарин.
За потискане синдром на болка, с планираната терапия на нарушения на изпражненията с колит, се предписват спазмолитици - дротаверин, мебеверин (Duspatalin). Метеоризмът се лекува ефективно с помощта на метеоспазмил. Срещу запек, на възрастните хора се предписва лактулоза (Duphalac). Когато го приемате, няма нужда от допълнително пиене на течност, лекарството не предизвиква пристрастяване, може да се приема от диабетици, ефективно е при чернодробни заболявания.
За да се възстанови чревната микрофлора с колит, дебелото черво се рехабилитира с метронидазол, Алфа нормикс. Лекарствата се приемат в продължение на 8 - 10 дни, след това се предписват пробиотици Bifiform, Probifor или. При лечението на исхемичен колит се извършват и хирургични операции.
Курсът на колит се е променил през последните три десетилетия. Острите форми на улцерозен колит са по -рядко срещани и броят на хроничните форми се е увеличил. Честотата и разпространението на тази патология продължава да расте, напредването и тежестта на усложненията напредват. Въпросът как да се лекува чревен колит, как да се диагностицира ранни стадии, тревожи не само местни, но и чуждестранни специалисти. Изследователите са засилили дейности, насочени към изучаване на болестта.
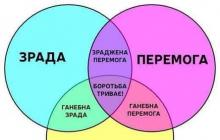
Колит на червата се проявява под формата на възпалителен процес в областта на лигавиците на дебелото черво.
Следните пациенти имат повишен риск от колит:
- жени на възраст 20-60 години;
- мъже от възрастовата група от 40 до 60 години.
Причини
Заболяването може да възникне в резултат на:
- развитие на чревна инфекция. Болестта се предава чрез патогени като вируси, протозои, гъбички и бактерии, например салмонела, амеба;
- продължителна употреба на антибиотици;
- неоправдано увеличаване на продължителността на приемане на лаксативи;
- прекомерна доза антипсихотици;
- нарушения на кръвоснабдяването на дебелото черво, включително свързани с възрастта;
- монотонно или неправилно хранене, тоест използване на прекомерно количество пикантни храни, храна за животни, хлебни и сладкарски изделия. Липсата на фибри в храната води до заболяване;
- излагане на радиация;
- хранителна алергия;
- отравяне с отровни вещества (арсен, олово);
- слаба имунна система;
- наследствена склонност;
- наличието на огнища на инфекция в панкреаса или жлъчния мехур;
- физически стрес;
- психически стрес;
- системно нарушаване на дневния режим.

Механизмът на появата на болестта
За началото на инфекциозния механизъм е необходимо увреждане на чревната лигавица. Чревна инфекция прониква в увредената зона. Прехвърлените микроби развиват деформация на лигавицата, провокирайки началото на възпалителния процес.
Има подуване на стените на дебелото черво, намаляване на перисталтиката, тоест способността за свиване. Нормалният ход на процеса на отделяне на слуз е нарушен.
В резултат на това пациентът започва да изпитва болезнено желание за дефекация. Появява се диария, придружена от отделяне на кръв и слуз. Настоящ болка, мрънкане или подуване. Влизане на бактерии кръвоносна система, допринасят за повишаване на телесната температура.
Класификация
По начина на проявление
В зависимост от формата на курса, чревната патология се разделя на:
- Остър. Има едновременно възпаление на тънките черва и стомаха. Отокът на червата рязко се увеличава, лигавичните стени се зачервяват и удебеляват. В слузта се откриват следи от гной. Възможно е образуването на язви и ерозии, малки кръвоизливи. Клиничната диагноза на заболяването може да покаже левкоцитоза и излишък от нормалното ниво на СУЕ.
- Хронично. Формата се характеризира с изчезване на симптомите на остра проява на възпалителния процес. Хроничният колит протича с или без временни обостряния.Този вид патология се характеризира с трайно възпаление на лигавичните стени на ректума и лигаментните мускулни тъкани. Червата са стеснени и скъсени. Капилярите се разширяват, появяват се възпалителни полипи, абсцеси и язви.Прегледът може да покаже наличието на червени кръвни клетки, патогенна микрофлора и вътреклетъчно нишесте.
Поради възникването
Според етиологията възпалителните процеси в чревната област са разделени на следните видове:
- улцерозен. Тези чревни инфекции могат да се развият поради наследствени патологии или автоимунни лезии. Язвеният колит е често срещана форма на инфекция. Това води до хеморагично възпаление. Язвен колит на червата от неспецифичен тип е характерен за пациенти във възрастовата група от 20 до 40 години. Жените, живеещи в градски райони с лоши условия на околната среда, имат повишен риск от развитие на този вид колит;
- инфекциозни. Причината за развитието на колит е патогенната микрофлора. Пример за патогени може да бъде шигела, Escherichia coli;
- исхемичен. Те се развиват в резултат на увреждане на системата за кръвоснабдяване на дебелото черво или клоните на коремната аорта (атеросклероза);
- токсичен. Причината за възпалителния процес е отравяне с отрови, злоупотреба с наркотици;
- радиация. Възникват с хронична лъчева болест или вследствие на излагане на радиация;
- спастичен. Възпалението се развива поради установяването на лоши хранителни навици, нездравословен начин на живот, силно кафе, алкохолни и газирани напитки, както и груба и некачествена храна. Психоемоционалните сътресения, честата липса на сън или маточно кървене при жените са способни да провокират чревна патология на спастична форма;
- псевдомембранозен. Инфекцията на тялото възниква в резултат на превишаване на дозата на антибиотици. Псевдомембранозният колит е типично следствие от размножаването на патогенни микроорганизми.

По местоположението на възпалителната лезия
В зависимост от локализацията на лезията колитът се разделя на:
- панколит - във всички области на дебелото черво;
- проктит - в ректалната лигавица;
- сигмоидит - в лигавицата на сигмоидното дебело черво;
- напречен - в лигавицата на напречното дебело черво;
- тифлит - в лигавицата на цекума;
- сложен колит - в няколко съседни участъка на червата.
Видео
Знаци
Симптомите на колит се различават в зависимост от формата на колит. Характеристикаима улцерозен колит. Симптомите на тази форма на възпаление включват:
- болка в лявата част на корема и в ставите;
- леко повишаване на телесната температура;
- ректално кървене;
- кърваво гнойно отделяне.
Симптомите на остър улцерозен колит предполагат силно бучене и подуване на корема, както и обилна (обилна) диария.
Хроничната форма на проявата на заболяването се характеризира с тежест в перитонеалната област, схващащо желание за дефекация (колики). Болката може да продължи 2-3 часа след изхождане. Пациентите с хронично чревно възпаление се отличават със следното външни признацикак:
- ниско телесно тегло;
- слабост;
- хиповитаминоза;
- сухота на лигавиците и кожата;
- зрителни нарушения;
- напукани устни.
Клинична диагностика
Методите за лечение на определени видове колит могат да бъдат коренно различни. Ето защо е много важно лекарите да установят с пълна точност естеството на заболяването.
Тестове за диагностика на чревно възпаление
Преглед на пациенти с цел потвърждаване на колит се извършва от такива специалисти като:
- гастроентеролог;
- колопроктолог.
Лекарите събират и анализират анамнеза, извършват предварителен преглед и предписват следните видове тестове:
- кръвен тест;
- анализ на изпражненията.
Кръвен тест за колит
Вземането и изследването на кръвта на пациента е необходимо за установяване на степента на възпалителна активност, нивото на загуба на кръв. Лекарите установяват естеството на метаболитните нарушения (протеин или водна сол).
Състоянието на кръвта помага да се изясни наличието на инфекциозни прояви в черния дроб, бъбреците и панкреаса. Резултатът от анализа предоставя информация за нежеланите реакции на организма към лекарствата, приемани от пациента.
Възможно е да се подозира наличието на колит при пациент, ако се открие в кръвта:
- перинуклеарни цитоплазмени антитела;
- антитела към захаромицети.
Анализ на изпражненията
Лабораторните изследвания на този биологичен материал могат да разкрият наличието на окултна кръв, гной или слуз. С помощта на бактериологично изследване на изпражненията (култури) е възможно да се получат данни за наличието на инфекциозна патология.
Молекулярно -генетичният анализ помага да се установи етиологията на възпалението и да се изберат подходящите антибиотици за пациента. Откриването на индикатори за чревно възпаление (лактоферин, калпротектин) в изпражненията дава възможност на лекарите да изключат някои функционални нарушения на стомашно -чревния тракт, например синдром на раздразнените черва.
Техники на изследване за диагностика на колит
За да диагностицират възпалителния процес, лекарите се занимават с такива изследвания като:
- колоноскопия, тоест рентгеново изследване с контрастно вещество;
- иригоскопия, която ви позволява внимателно да изследвате участъци от червата с дължина до метър;
- сигмоидоскопия за изследване на чревни зони с дължина до 30 см;
- ултразвуково изследване на коремната кухина;
- фибросигмоидоскопия за изследване на сигмоида и ректума;
- фиброилоколоноскопия за изследване на илеума на тънките черва и дебелото черво;
- фиброколоноскопия за диагностициране на състоянието на дебелото черво.
Методи за лечение на колит
Лекарствена терапия
Лечението на колит включва назначаването на комплекс от следните лекарства:
- чревни адсорбенти;
- слабителни;
- лекарства против диария;
- вещества, които стимулират регенерацията;
- средства за възстановяване на чревната микрофлора (пребиотици и пробиотици);
- десенсибилизиращи лекарства;
- детоксикиращи лекарства;
- имуномодулатори;
- ензими;
- витамини.
Разлики в методите на лечение в зависимост от вида на патологията
Има няколко разлики в хода на лечението на пациенти с различни видовеколит, а именно:
Хората с колит трябва да се придържат към определено меню. Най -строгите ограничения се прилагат за пациенти с остри възпалителни лезии.
В първите дни на остър колит пациентът трябва да гладува, след което се препоръчва щадяща диета. Храната се приема частично, 6-7 пъти на ден. Лечението на улцерозен колит включва добавяне в менюто на пациента:
- нарязан застоял бял хлябили бисквити;
- варено месо, постно птиче месо и риба под формата на котлети на пара;
- лигави супи;
- зеленчукови пюрета;
- зърнена каша;
- пюре от сурови ябълки.
По време на диетата ще трябва да изключите от диетата:
- газирани напитки;
- мариновани, осолени;
- пушени меса, пикантни;
- брашно;
- мляко и млечни продукти;
- каша от ечемик, перлен ечемик и просо;
- сладкарски изделия;
- ядки, семена;
- плодове;
- алкохол.
Усложнения
Острата форма на колит може да доведе до развитие на редица усложнения, включително:
- перфорация (през отвор) на червата;
- разширяване (разширяване) на дебелото черво;
- язва на кожата на екстензорната повърхност на краката;
- нарастването на язви по езика, венците;
- ирит (увреждане на ириса на окото), блефарит (възпаление на ръбовете на клепачите) или конюнктивит;
- полиартрит, парапроктит;
Колитът е остро или хронично възпаление на дебелото черво, което се проявява с коремна болка, метеоризъм, разстройство на изпражненията, наличие на патологични примеси в изпражненията и симптоми на интоксикация. Възпалението на дебелото черво може да бъде сегментарно или да се разпространи във всички негови отдели.
Изброените симптоми носят страдание на пациентите, нарушават трудоспособността им и пречат на обичайния им начин на живот. Но основната опасност от колит се крие в неговите усложнения, които в повечето случаи могат да бъдат елиминирани с помощта на операция.
Предлагаме да анализираме по -подробно формите на колит, техните симптоми при деца и възрастни, методи за диагностика и лечение.
По целия свят колитът обикновено се разделя според хода, формата, локализацията и причинителя. Колитът надолу по веригата може да бъде остър или хроничен.
Възпалението може да засегне цекума (тифлит), напречното дебело черво (трансверзит), сигмоидното дебело черво (сигмоидит) и ректума (проктит). Когато цялата мазнина е засегната, тогава те говорят за пантолит.
Но най -често пациентите имат проктосигмоидит, който се нарича още дистален колит - това е едновременна лезия на сигмоида и ректума.
В зависимост от естеството на фактора, провокирал заболяването, се разграничават следните видове колит:
- инфекциозен колит (дизентерия, ешерихиоза), който се развива в резултат на излагане на лигавичния слой на дебелото черво на патогенни микроби;
- улцерозен колит (улцерозен колит (NUC), болест на Crohn), който се характеризира с появата на язви по лигавицата на дебелото черво;
- спастичен колит се появява при хора с лабилни нервна системапоради стрес, физическа или психическа умора, хормонален дисбаланс, вътрешни чувства и страхове;
- токсичен колит в резултат на увреждане на лигавицата на дебелото черво с различни отрови, както и лекарства;
- исхемичен колит, основната причина за който е тромбоза на мезентериалните съдове;
- радиационен колит възниква при лица, които са били изложени на високи дози радиация;
- алергичният колит е типичен за хора, предразположени към алергични реакции;
- алиментарен колит, причините за който се крият в небалансирана и нездравословна диета, злоупотреба с алкохол и др .;
- механичен колит възниква поради механични повредиепител на дебелото черво по време на поставяне на клизма, въвеждане на ректални супозитории или чужди предмети.
Основната причина за остър колит е проникването на инфекциозен агент в лигавицата на дебелото черво. Острият колит е характерен за хранителни заболявания, хранително отравяне, прием на определени лекарства, алергии и др.
 Хроничният колит е главно следствие от хронична патология вътрешни органи, като жлъчен мехур, панкреаса, черния дроб и други.
Хроничният колит е главно следствие от хронична патология вътрешни органи, като жлъчен мехур, панкреаса, черния дроб и други.
Сред причините за колит при възрастни могат да се разграничат следното:
Почти винаги острото чревно възпаление се комбинира с възпаление на тънките черва и стомаха.
При остър колит симптомите се проявяват остро. Пациентите могат да се оплакват от намален апетит, треска, умора, гадене, понякога повръщане, коремни спазми и разхлабени изпражнения.
Острият ляв страничен колит ще се прояви с тенезми (болезнено желание за дефекация), коремни спазми, диария с кръв, гной и / или слуз.
В същото време те характеризират остър десен страничен чревен колит, симптоми като повишена честота на изпражненията до 5-7 пъти на ден и не интензивна Това е тъпа болкав десния корем. Изпражненията са кашави с малко кръв, слуз и / или гной.
Остър колит, с ненавременно или неправилно лечение, заплашва с преход към хронична форма на заболяването, затова е важно да се кандидатства за медицински грижии не се самолекувайте.
Хроничният колит се характеризира с постепенно, често незабележимо начало, дълъг, бавен ход с периоди на обостряне и временно намаляване на възпалителните явления.
 Хроничният колит може да възникне предимно или да бъде следствие от остър колит.
Хроничният колит може да възникне предимно или да бъде следствие от остър колит.
Влошаването на симптомите на хроничен колит се причинява от неспазване на диетата, умствена или физическа умора, стрес, вирусни инфекции, както и други заболявания на вътрешните органи.
Лечението не ви позволява напълно да се отървете от това заболяване, а само да спрете прогресията и да удължите ремисията.
Признаци на хронично възпаление на дебелото черво следното:
- болка или спастична коремна болка;
- метеоризъм;
- диария, последвана от запек и обратно;
- примес от кръв, слуз и / или гной в изпражненията;
- нарушение на апетита;
- гадене, в тежки случаи повръщане;
- неразположение;
- бледност на кожата;
- прекомерно изпотяване;
- треска и други.
Симптоми на чревен колит при жените
В хода на клиничните наблюдения беше заключено, че колитът се развива при жените по -често, отколкото при децата или мъжете.
Много често причината за колит при жените е използването на почистващи клизми за отстраняване на токсините и намаляване на теглото. В допълнение, повечето от продуктите за отслабване, които са толкова популярни сред жените, влияят негативно върху работата на червата и нейното състояние и дори могат да причинят колит.
Жените могат да изпитат следните симптоми на колит:
- нарушение на общото състояние (слабост, намален апетит, намалена работоспособност и др.);
- болка в корема;
- тежест в корема;
- подуване на червата;
- диария;
- тенезми;
- повишаване на температурата и други.
Тежестта на горните симптоми зависи от причината, хода и местоположението на колита.
Мъжкият пол е по -малко податлив на колит от женския. Възпалението на дебелото черво е по-често при мъжете на средна възраст.
 Заболяването при силния пол се проявява със същите симптоми като при жените, а именно:
Заболяването при силния пол се проявява със същите симптоми като при жените, а именно:
- повишено производство на газ в червата;
- коремна болка от различно естество;
- гадене;
- понякога повръщане;
- нестабилност на изпражненията;
- появата на кръв, гной или слуз в изпражненията;
- болезнен фалшив порив за изпразване на червата и други.
Интензивността на клиничните прояви на колит директно зависи от етиологията, протичането, вида на колита, както и от индивидуални характеристикипациентът.
Симптоми на колит при деца
Протичането на колит при деца е по -насилствено и тежко, отколкото при възрастни пациенти.
Колитът с инфекциозна етиология при деца често е придружен от тежка интоксикация и дехидратация.
Детето може да бъде идентифицирано следните симптоми на остър колит:
- треска;
- изтощение;
- тежка обща слабост;
- болки, локализирани около пъпа;
- тенезми;
- диария, с повишено изпражнение до 15 пъти на ден;
- воднисти, пенливи, често зеленикави изпражнения, които съдържат много слуз и ивици кръв;
- намален тургор на кожата;
- суха кожа и лигавици;
- намаляване на дневното количество урина и други.
Хроничният колит при дете има по -слабо изразени прояви от острото чревно увреждане.
Най -често детето има симптоми като:
- болки в корема, които са свързани с хранене или дефекация и се отбелязват в пъпа, дясната или лявата половина на корема, в зависимост от сегмента на лезията на дебелото черво;
- запек или диария;
- изпражненията съдържат много слуз, кръвни ивици и несмлени частици храна;
- промяна в консистенцията на изпражненията (изпражнения от овце, изпражнения, подобни на ленти, воднисти изпражнения и др.);
- бучене в стомаха;
- подуване на червата.
Поради запек или диария, детето може да развие анални сълзи и пролапс на ректалната лигавица.
Родителите не трябва да пренебрегват горните симптоми при дете, тъй като продължителният възпалителен процес в червата често води до забавяне на физическото развитие, анемия, метаболитни нарушения и недостиг на витамини в организма.
Язвен колит на червата: симптоми, лечение с народни средства и методи на традиционната медицина
Клиничната картина на улцерозния колит може да бъде както изразена, така и бавна. Освен това в повечето случаи началото на болестта е незабележимо, така че пациентите водят нормален живот, без да подозират, че са болни от нещо. Също така, улцерозният колит може да се маскира като други заболявания на храносмилателния тракт, като хемороиди.
 Язвеният колит има редица специфични и неспецифични симптоми, а именно:
Язвеният колит има редица специфични и неспецифични симптоми, а именно:
- фекална инконтиненция;
- нощно желание за изпразване на червата;
- повишени движения на червата (до 25 пъти на ден)
- запек, при възпаление на сигмоидното дебело черво;
- появата на примес от кръв, гной и слуз в изпражненията;
- метеоризъм;
- повишаване на температурата;
- стомашни болки;
- прекомерно изпотяване;
- втрисане;
- бледност на кожата.
При масивни чревни лезии състоянието на пациента е доста тежко, което се характеризира с повишена температура, гадене с повръщане, липса на апетит, нестабилност на кръвното налягане, ускорена сърдечна честота, отслабване и др.
Също така при някои пациенти могат да се появят извънчеревни симптоми на улцерозен колит, като образуване на кръвни съсиреци в различни органи, замъглено зрение, болки в ставите, обриви по кожата и лигавиците, дисфункция на черния дроб и други вътрешни органи.
Борбата с улцерозен колит е доста дълъг и трудоемък процес, който се състои в използването на основна и симптоматична терапия.
При лечението на това заболяване могат да се използват противовъзпалителни лекарства (Салофалк, Ремикейд, Сулфасалазин, Мезавант), хормонални лекарства (Преднизолон, Метилпреднизолон) и цитостатици (Азатиоприн, Метотрексат) и други.
За целите на симптоматичната терапия на пациентите се предписват антипиретични лекарства, спазмолитици, ентеросорбенти, както и ензимни препарати.
Като допълнително лечение за улцерозен колит може да се използва фитотерапия, само че първо трябва да се консултирате с Вашия лекар. Редовна употребавътре инфузии и отвари лечебни билкикато коприва, бял равнец, лайка, коприва, тинтява и жълт кантарион ще помогнат за намаляване на възпалението в червата, задържат изпражненията, спират кървенето, предотвратяват бактериални усложнения и ускоряват зарастването на рани.
Спастичен колит на червата: симптоми и методи на лечение
Спастичният колит или синдромът на раздразнените черва е функционално разстройство, което възниква в резултат на нарушено движение на червата.
Болестта може да се прояви следните симптоми:
- коремни болки, които имат спазматичен характер, по -често се появяват сутрин след хранене, преди всяко важно събитие или след стрес;
- нестабилност на изпражненията;
- изразен метеоризъм;
- примес от слуз в изпражненията, а понякога и кръв.
За лечение на спастичен колит се използват лекарства, които възстановяват нормалната двигателна функция на червата и облекчават нервното пренапрежение. Лекарствата в този случай могат да бъдат Duspatalin, No-shpa, Imodium, Riabal.
 При чревна исхемия водещите симптоми са силна болка и чревна обструкция... Клиничната картина на исхемичния колит зависи от това колко обширна е лезията, както и от това дали мезентериалната артерия е била напълно запушена или частично.
При чревна исхемия водещите симптоми са силна болка и чревна обструкция... Клиничната картина на исхемичния колит зависи от това колко обширна е лезията, както и от това дали мезентериалната артерия е била напълно запушена или частично.
Болката има спастичен характер и най -често се появява веднага след хранене. Пациентите също имат подуване на корема, гадене, повръщане, запек или диария.
При масивна тромбоза на чревните артерии пациентите могат да развият болков шок - понижение на кръвното налягане, тахикардия, бледност на кожата, студена пот и нарушено съзнание.
Лечението на колит, причинен от чревна исхемия, почти винаги се състои от операция, при която се отстранява част от исхемичното или некротичното дебело черво.
Атрофичен чревен колит: симптоми и методи на лечение
Най -често атрофичният колит възниква на фона на неправилно и нездравословно хранене, отравяне със соли на тежки метали, с продължителна употребалаксативи и неоправдана антибиотична терапия. Освен това има генетично предразположение към атрофия на лигавицата на червата.
Пациентите имат класическите симптоми на колит: коремна болка, подуване на корема, диария или запек.
Изборът на лечение за атрофичен колит зависи от това кой симптом е основният. При болки и спазми в корема се използват спазмолитици, при запек - слабителни, при диария - антидиарейни и др.
Инфекциозен колит на червата: симптоми и лечение при възрастни
Инфекциозният колит почти винаги е остър или подостър. Пациентите се оплакват от повишаване на телесната температура, чести разхлабени изпражнения (воднисти, кашасти, желеобразни), с примеси от кръв, слуз, гной, режещи болки в корема, метеоризъм и други. Проявата на колит на инфекциозен генезис ще зависи от това кой микроорганизъм го е провокирал.
Лечението на инфекциозен колит се основава на етиотропна терапия, тоест насочена към унищожаване на патогена.
Храненето при колит зависи от водещия симптом на заболяването. Но във всеки случай диетата трябва да се спазва както по време на обостряне, така и в ремисия.
По време на обостряне или при остро протичане на колит, менюто се състои от варени или задушени ястия. Храната не трябва да има груби частици, които могат да раздразнят чревната лигавица, така че супите и зърнените храни се прекъсват или търкат през сито.
Списък на забранените храни за колит:
- ръжен и пресен хляб;
- богати сладкиши;
- паста;
- богати бульони;
- мазни меса, риба и домашни птици;
- мляко;
- хайвер;
- твърдо сварени или пържени яйца;
- перлен ечемик и супа;
- бобови растения;
- сурови плодове;
- сладкарски изделия;
- плодови сокове, които увеличават производството на газове в червата;
- алкохол;
- газирани напитки.
 По време на периода на ремисия храненето трябва да бъде балансирано и здравословно. Трябва да ядете частично (5-6 пъти на ден) на малки порции, също така е важно да консумирате достатъчно течност.
По време на периода на ремисия храненето трябва да бъде балансирано и здравословно. Трябва да ядете частично (5-6 пъти на ден) на малки порции, също така е важно да консумирате достатъчно течност.
Препоръчва се да се изключат от диетата пикантни и мазни храни, пълномаслено мляко, както и храни, които съдържат груби растителни влакна и допринасят за образуването на газове - бяло зеле, бобови растения, черен и пълнозърнест хляб, грозде и други. Категорично е забранено да се консумират алкохолни напитки.
При приготвяне на храна трябва да се даде предпочитание на печене, варене или на пара.
При колит, който е придружен от запек, в менюто трябва да присъстват цвекло, моркови, сушени плодове, кайсии, киви, а използването на 1 супена лъжица от всяко растително масло сутрин на гладно ще помогне за отслабване на изпражненията.
При колит, където водещият симптом е диарията, храненето трябва да бъде такова, че да не предизвиква ферментация в червата и да пощади лигавицата му. В ежедневната диета количеството мазнини се намалява и маринатите, пушените меса, пълномасленото мляко, лютите подправки, както и алкохолните и газираните напитки се премахват напълно.
Диетичната терапия за колит е неразделна част от лечението, което значително влияе върху неговия резултат. Целта на хранителната терапия е да се изключи механично и химично дразнене на лигавицата на дебелото черво.
В тога можем да кажем, че колитът е доста сериозно заболяване с дълго и трудно лечение, чийто резултат зависи от навременността и коректността му. Ето защо, ако установите симптоми, характерни за колита, не се самолекувайте, а се консултирайте със специалист.
Лекарят по инфекциозни болести участва в диагностиката и лечението на инфекциозен и токсичен колит, а в случай на други форми на заболяването - гастроентеролог, колопроктолог или проктолог.
Изпитвали ли сте колит? Оставете отзивите си за методите за лечение на това заболяване в коментарите под темата.
Колитът е възпалителна или дистрофична лезия на дебелото черво. Използваният в някои статии терминът „чревен колит“ е подходящ само за хора, които са напълно непознати с анатомията на телата си. Латинското наименование "колит" вече означава възпалителен процес в дебелото черво. Не може да бъде на друго място.
Симптомите на колит се появяват при половината от пациентите, които посещават гастроентеролог. Статистиката показва, че мъжете се разболяват по -често след 40 години, а жените вече от 20 години. детствоболестта е рядка.
Видове колити по разпространение
Възпалението в дебелото черво (колит) може да включва:
- ограничен участък - сегментен колит, най -често левостранен и проктит (лезия на ректума);
- цялото дебело черво е панколит.
Изолираното възпаление на цекума се нарича тифлит, напречно дебело черво - траверсит, сигмоидно - сигмоидит.
Едновременните промени в тънките и дебелите черва се наричат ентероколит.
Заболяването е остро или става хронично с периодични обостряния и прекъсвания (ремисии).
Как протича остър колит?
Причината за остър колит е инфекция (дизентерия, салмонелоза, туберкулоза, гъбична инфекция). Хроничното възпаление възниква при нелекувани пациенти, поради дисбиоза и рязко намаляване на имунитета. „Противници“ са техните собствени микроорганизми, които обитават дебелото черво (гъбички, стафилококи), хелминти, ламблии.
Инфекцията в острата форма на заболяването протича чрез замърсени ръце, съдове и недостатъчно готвене по време на хранене. Източникът на болестта е болен човек с неясни симптоми, понякога несъзнаващи причините за заболяването. Не спазване санитарни правилаповедението и готвенето служат като начин за разпространение на инфекцията.
Рядко остър колит може да се развие при отравяне с промишленост.
Причини за неинфекциозни лезии
Хроничният колит има по -различни причини:
- дългосрочни медикаменти (антибиотици, сулфонамиди, лаксативи);
- хранителни разстройства, страст към месо, пържени и пушени ястия;
- отравяне със соли на тежки метали, арсен;
- механично увреждане на дебелото черво по време на операции, травма;
- продължителен застой на изпражненията с чревна атония;
- отделянето на токсични вещества при бъбречна недостатъчност, подагра;
- алергични лезии в отговор на храна, лекарства;
- нарушение на кръвоснабдяването на чревната стена през системата на мезентериалната артерия (атеросклероза, съдова тромбоза);
- вродени малформации и малформации.
Симптомите на колит често се проявяват вторично, на фона на съществуващ гастрит, панкреатит, холецистит, хепатит.
Кой получава колит?
Има причини, които не причиняват възпаление на червата, но допринасят за него. Те включват:
- стресови ситуации, вълнение, упорита работа;
- общо намаляване на имунитета;
- липса на зеленчуци и плодове в храната;
- страст към гладни диети за отслабване;
- наличието на автоимунни хронични заболявания;
- прекомерна консумация на алкохол;
- аномалии в съдовото легло на мезентериума.
На фона на тези състояния могат да настъпят тежки хронични увреждания на дебелото черво, изискващи лечение.
Класификация на колит
Класификацията взема предвид и основната причина за заболяването. Обичайно е да се прави разлика между следните форми:
- инфекциозни;
- токсичен;
- хранителни (поради хранене);
- механични (увреждане от груби изпражнения, клизми);
- улцерозен (автоимунен неспецифичен колит);
- исхемичен (поради нарушено кръвоснабдяване, главно в напреднала възраст).
Клиницистите разграничават в отделна форма комбинация от синдром на раздразнените черва с възпаление - спастичен колит.
Признаци на остър колит
Симптомите на остра лезия, като правило, се комбинират с инфекция и възникват на фона на повишена телесна температура с втрисане.
Други симптоми:

Острият колит обикновено се комбинира с гастрит, ентерит. Добавят се симптоми: киселини, оригване, епигастрална болка, гадене.
Лекарят определя изразената болезненост на корема, езикът е покрит с дебело покритие, палпира пространствено свитото черво.
Признаци на хроничен колит
Дистрофичните промени в чревната лигавица причиняват симптоми на обостряне:
- болките не са остри, болезнени, появяват се след хранене, пътуване в транспорт, безпокойство;
- промени в изпражненията от запек до диария;
- стомахът е подут, тътен;
- понякога има тенезъм;
- отделянето на една слуз по време на дефекация;
- гадене, оригване;
- горчивина в устата;
- общо неразположение:
- нарушен сън.
Тези симптоми са резултат от метаболитни нарушения, липса на витамини и минерали и намаляване на протеините в кръвта.
Анатомични промени в червата
По естеството на анатомичните промени в лигавицата и чревната стена могат да се разграничат три етапа на прогресиране на заболяването:
- катарален - лигавицата се подува и набъбва, появява се хиперемия поради разширени съдове, произвежда се много слуз;
- фибринозен - храненето на чревната стена е нарушено, образуват се зони на некроза, покрити с фибрин;
- улцерозен - първо се образува ерозия (драскотина) в стената, след това лезията отива дълбоко в мускулния слой.
Симптоми на усложнения
Увреждане на дълбоките слоеве на червата причинява тежки симптоми... Това се дължи на перфорацията на язвата или гангренозни прояви. В тези случаи инфекцията, заедно с изпражненията, преминава в перитонеума и причинява перитонит. Пациентът изпитва силна болка в корема, състоянието рязко се влошава, коремът придобива подобна на дъска плътност и кръвното налягане намалява.
Инфекцията може да причини възпаление в други органи: абсцес на черния дроб, пиелонефрит, общ сепсис. Болки се появяват в десния хипохондрий с повишена температура, в долната част на гърба, нарушения на уринирането.
Исхемичният колит може да причини чревна некроза и тежко кървене.
Диагностични методи

При изброените симптоми трябва да се свържете с местния терапевт. В тежко състояние с силна болкав стомаха трябва да се нарича " Линейка". След прегледа терапевтът предписва преглед, за да установи причината за заболяването:
- общ анализ на кръв и урина;
- изпражнения за копрограма, яйца на червеи, бактериологично изследване;
- биохимични кръвни изследвания.
Инструментални изследвания на червата носят повече информацияи ви позволяват да прецените формата и стадия на заболяването. Приложимо:
- сигмоидоскопия - изследване на ректума;
- колоноскопия - по -дълбоко въвеждане на оптичната тръба в червата;
- иригоскопия - рентгеново изследване на дебелото черво след напълването му с бариева смес чрез клизма.
Ултразвукът на коремната кухина ви позволява да изключите тумори, възпалителни промени в съседните органи и да идентифицирате причините за възпалението.
Последният етап от храносмилането протича в дебелото черво. Абсорбцията на вода, проектирането на изпражненията, производството на витамини от група В, РР, Е, К се извършват главно в дългото дебело черво. Колитът или възпалението на дебелото черво има специфични симптоми и трябва да се лекува при възрастни и деца. Чревният колит нарушава естествените процеси на храносмилане, влошава здравето и ограничава възможностите за живот.
Какъв е ходът на колита
Чревният колит е възпалителна промяна в лигавицата на дебелото черво с признаци на дистрофия и функционални нарушения. Това е независимо заболяване с различни симптоми, остри или хронични. Признаците на колит зависят от формата на заболяването, локализацията на патологичния процес, естеството на разрушителните промени в лигавицата на дебелото черво.
Признаци на остър ход
- това е толкова бързо развитие на болестта. Настъпва след мощен ефект на увреждащ агент (инфекция, отравяне) или като обостряне при хронично възпаление... Симптомите на колит в остър ход са интензивни, очевидни.
При остър процес пациентът изпитва усещания:
- колитните болки са остри, спастични - понякога по -силни, понякога по -слаби. Болката се усилва след хранене, след минимална физическа активност;
- треска с колит над 38 ° C;
- честа диария (до 20 пъти на ден) и подуване на корема;
- в изпражненията се открива слуз, гной, кръв;
- постоянното желание да отидете до тоалетната не свършва с нормални движения на червата. Излизат малки бучки изпражнения със слуз;
- повишено производство на газ, тътен в корема;
- стомахът постоянно се усуква, има тежест, дискомфорт в него.

Болката се проявява по различни начини: може да има ясна локализация или да се разпространи в целия корем, да се излъчва в гърба, под кръста. Симптомите на чревен колит при жените са външно подобни на патологиите на матката и яйчниците. Ако болезнеността на корема е придружена от секрети от гениталиите, които не са свързани с менструация, тогава заболяването е от гинекологичен характер.
Признаци на хронично протичане
Острата фаза на заболяването, без подходящо лечение, се изражда в хроничен колит. Бавните симптоми, след това отшумяват, след това се проявяват с нова сила, стават основните признаци на болестта.
Хроничният чревен колит е придружен от:
- редуващи се периоди на запек и диария, а задържането на изпражненията се случва по -често от диарията;
- 1-2 часа след основното хранене стомахът започва да тъне, болката обикновено е тъпа, болна, лека;
- задържането на изпражнения води до подуване на корема, повишено производство на чревни газове;
- изпражненията миришат на гнило или кисело, съдържат слуз, ивици кръв, въжета от гной;
- проникването на токсини в кръвта по време на чревно възпаление причинява гадене, лоша миризмаот устата, кожен обрив, обложен език;
- пациентът понякога чувства срив, замаяност, слабост;
- метаболитни нарушения водят до анемия, загуба на тегло, хиповитаминоза.
Симптомите на чревен колит при мъжете се влошават след физическа работа, пушене, пиене на алкохол. Болката се дава в гръден кошсе бъркат със сърдечни проблеми.
Видове колити по местоположение в червата
Дебелото черво е условно отделено от клапата на малкия bowhini. Дебелата част е слепата, дебелото черво и ректума. Дебелото черво е най -дългото, разделено на възходяща, напречна, низходяща и сигмоидна част. Общата дължина на дебелото черво на възрастен е от един и половина до два метра.

Според анатомичния принцип се разграничават видовете колит:
- увреждане на цялото дебело черво или панколит;
- ако се наблюдават възпалителни прояви само в слепото черво, те говорят за тифлит;
- когато напречната част на дебелото черво е претърпяла промени, се посочва напречно;
- проявата на възпаление на сигмоидното дебело черво се нарича сигмоидит;
- с възпалителна патология на ректума възниква проктит.
В реалния живот са засегнати съседни части на червата, например сигмоидната и ректума. Резултатът е ректосигмоидит. На практика има разновидности като левосторонен колит и десен, както и дифузен, обхващащ както дебелото, така и тънките черва.
Възпаление вдясно
Възпалението на цекума и съседното възходящо дебело черво се нарича условно десен страничен колит. Среща се в около 20% от диагностицираните случаи на заболяването. Проявява се с диария, порязвания вдясно. Има временно облекчение след изхождане. Води до нарушаване на водно-електролитния метаболизъм, дехидратация.
Левостранно възпаление
Лезията на лявата страна се наблюдава при 60% от пациентите. Левостранният колит се диагностицира с възпаление на низходящото дебело черво, сигмоида и ректума. Ректосигмоидитът представлява основната част от възпалението. При него се отбелязва запек, повишено отделяне на лигавичен секрет от ректалните стени.

Именно дразненето на ректума със слуз води до такова явление като тенезъм. Пациентът изпитва желание за дефекация, но отива до тоалетната със същата слуз с малки бучки изпражнения, примесени с нишки кръв и гной.
Дифузно възпаление
Много е трудно поради обширен възпалителен процес, който обхваща целия дебел участък. Коремът боли навсякъде, докато болката може да се усили от едната страна, след това да отшуми и да се разпространи от другата страна. Болки, Тъпа болкададени в сакрума, след това в гръдната кост. Пациентът може погрешно да подозира бъбречни и сърдечни проблеми. Областите на спазматични черва са разпръснати с атонична чревна стена. Поривите към тоалетната са чести, но обемът на изпражненията е малък, те са лигави, обидни, със зеленикав цвят. Има синдром на „будилник“, когато желанието да се изпразни повдига пациента в 5-6 часа сутринта.
Видове колити по естеството на лигавичните лезии
В допълнение към формата на хода на заболяването и топографията на патологията, се различава естеството на лезията на стената на дебелото черво. Възпалението е катарално, ерозивно, фибринозно, язвено.
Катарален тип заболяване
Или повърхностно, колитът възниква в началната фаза на заболяването. Повърхностният колит има остър ход и се проявява след хранително или химическо отравяне, инфекциозно замърсяванечервата. Продължава няколко дни, като засяга само горния слой на лигавицата. След това или лекува, или преминава в друг стадий на заболяването. Повърхностният чревен колит има най -благоприятната прогноза за възстановяване.
Ерозивен тип заболяване
Следващият етап от заболяването се характеризира с образуване на ерозии върху лигавицата - увреждане, което достига до малки капиляри. Разрушаването на кръвоносните съдове завършва с кървене. В устата има характерен метален вкус.

Атрофичен тип заболяване
На този етап от заболяването дълъг, хроничен процес достига до чревната мускулатура. Мускулите губят тонуса си, могат да бъдат или неестествено притиснати, или напълно отпуснати. Перисталтиката е нарушена, запекът се разтяга и изтънява чревните стени. Постоянният контакт с гниещи изпражнения води до язва на червата, възможни са фистули и перфорации на стените.
Фибринозен тип заболяване
Характеризира се с наличието на плътен филм от фибринови нишки на повърхността на лигавичните дефекти. В литературата е класифициран като псевдомембранозен колит. Възниква от потискането на полезната микрофлора от антибиотици или други лекарства и активирането на патогенни щамове на Clostridia на този фон.
Язвен тип заболяване
С улцерозен колит при възрастни се появяват множество дефекти на кървене по лигавицата на дебелото черво. Друго име за болестта е неспецифичен или недиференциран колит. Дългосрочният недиференциран колит има висок риск от прогресия до рак. В язвения процес се засягат дебелото черво и ректума. При жените недиференцираният колит се диагностицира 30% по -често. Той протича хронично, с вълнообразни периоди на обостряне и ремисия. Пациентите страдат от спазми в корема, диария с кръв, признаци на обща интоксикация.

Защо възниква колит?
Причините за колит са различни и не са напълно изяснени. Причините могат условно да се групират според принципа „микробиологични и терапевтични“.
Токсините, отделяни през живота на микроби, гъбички, протозои, хелминти, дразнят червата. Има възпаление, болезненост, оток и интоксикация.
Немикробни причини за чревно възпаление:
- липса на пресни плодове и зеленчуци в диетата, когато ядете мазни, пържени, пикантни, сладки храни;
- честа причина е нарушение на кръвообращението в червата, свързано с свързани с възрастта промени, заболявания на сърцето, кръвоносните съдове, черния дроб;
- продължителна терапия с антибиотици, противовъзпалително;
- неконтролиран прием на лаксативи, страст към почистващи клизми, ректални супозитории;
- излагане на радиация;
- химическо отравяне или билкови отрови, включително алкохол и никотин;
- наследствена предразположеност към стомашно -чревни заболявания;
- хронични стресови ситуации.
В живота човек е засегнат от комплекс от причини. Например, генетичната склонност се наслагва лошо храненеи хроничен стрес, утежнен от антибиотичната терапия.
Как да идентифицираме колит и да го различим от други заболявания
Диагностиката на чревното възпаление се състои в определяне на етапа на процеса, локализация на заболяването и степента на увреждане на лигавицата. Необходимо е да се разграничат симптомите на колит от признаците на гинекологични, урологични, кардиологични заболявания.
За да се установи точна диагноза ще помогне:
- външен преглед, палпация;
- общ анализ на кръв, урина, както и биохимия на кръвта, изследване на изпражнения, яйца на червеи, калпротектин;
- обикновена рентгенография;
- рентгенография на бариев сулфат;
- чревна ендоскопия с вземане на материал за хистология;
- Ултразвук, ЯМР, КТ.

Прегледът и анализите дават представа за работата на вътрешните органи, наличието на тумори, дивертикули, перфорации, фистули. Чревният тонус, способността за перисталтика се определят.
Лечение на колит
Лечението на колит започва с елиминирането на причините за заболяването: предписва се диета, инфекцията се лекува, кръвообращението се подобрява, списъкът с лекарства се преразглежда, ако е необходимо постоянно да се приемат лекарства. Преди да лекувате колит при жените, разберете дали е бременна, дали има гинекологични заболявания.
Терапевтична диета за колит
Неразделна част от лечението на чревен колит при възрастни е специално разработена система за хранене. Целта на диетата е да намали натоварването върху стомашно -чревния тракт, да ускори заздравяването на лигавицата и да нормализира перисталтиката. В първия ден от острия процес се предписва терапевтично гладуване с обилна напитка с чиста вода. След отстраняване остро възпалениее необходимо да приемате храна на малки порции до 6 пъти на ден. Храната се приготвя на пара, задушава се във вода, пече се под фолио, смила се и се сервира приятно топла. Диетата се състои от варени зърнени храни във вода, настъргани супи, задушени продукти от нискомаслена кайма. Пресни зеленчуци и плодове, гъби, ядки, семена са изключение от диетата. Откажете се от пикантни, кисели, мазни, сладки, богати, газообразуващи продукти. Докато се възстановявате, списъкът с продуктите се разширява след консултация с Вашия лекар.

Антибактериални средства за колит
Лечението на колит с инфекциозен характер се извършва с участието на антибактериални лекарства. Лекарят лекува чревното възпаление с лекарства:
- група нитрофурани - Ентерофурил, Фуразолидон;
- сулфонамидна група - фталазол;
- рифампицин група - Алфа Нормикс;
- групата на флуорохинолоните - Цифран;
- група полимиксини-Polymyxin-v sulfate, Polymyxin-m sulfate;
- антибиотици с широк спектър на действие - тетрациклин, левомицетин, олететрин, стрептомицин, неомицин, мономицин.
Преди да се използват антибиотици, се извършва анализ на чувствителността на флората към лекарства, за да се предпише най -ефективният агент. Приема се в дозировката, посочена в рецептата, като се спазват стриктно интервалите от време.
Антихелминтици при колит
За лечение на хелминтоза с колит са способни:
- Vermox;
- Албендазол;
- Декарис;
- Празиквантел;
- Пирантел.

Таблетките и суспензиите за червеи са силно токсични. Лекувайте хелминтозата внимателно, като спазвате дозировката и инструкциите на лекаря.
Спазмолитици при колит
Спазмолитичните лекарства са предназначени за лечение на колит с болезнени спастични болки. Те ще облекчат болката, като отпуснат стегнатите мускули.
Терапията за спазми се провежда с лекарства:
- No-Shpa;
- Спазмол;
- Duspatalin;
- Dicetel;
- Бускопан;
- Папаверин;
- Папазол.
В допълнение към фармацевтичните препарати, те ще помогнат за облекчаване на болката в случай на заболяване народни методи... Те ще анестезират, ще облекчат спазмите, ще успокоят раздразнената лигавица от отвари от мента, лайка, риган и блатен блат. Сварете една чаена лъжичка суха билка с 200 мл вряща вода, оставете за 30 минути. Вземете 50 ml между храненията 4 пъти на ден. Курсът на лечение е от 2 седмици до месец.
Средства за лечение на диария
Диарията заплашва дехидратация и нарушаване на водния и електролитен метаболизъм. Можете да спрете диарията със Smecta, Enterosgel, Imodium. За да запълнят влагата, те пият повече вода, слаб чай, компот, бульон от шипка.
Билковите отвари ще бъдат ефективни при колит с диария:
- натрупване на сива елша, коренища на змийския планинар;
- дъбова кора, коренище от тинтява.

Вземете една чаена лъжичка сухи съставки, смесени в равни части, залейте с 300 мл вряща вода и оставете да къкри 15 минути на водна баня. Охладете, филтрирайте, вземете 2 супени лъжици 20 минути преди хранене.
Средства за подуване и образуване на газове
Голямо неудобство за страдащите от колит е излишъкът от чревни газове. Проблемът се решава просто - трябва да приготвите отвара според рецептата:
- цветя от лайка, билка риган, плодове от ким;
- цветя от невен, цветя от лайка, листа от мента, корен от валериана.
Сварете една чаена лъжичка от сместа в равни части сухи растения с 300 мл вряща вода, оставете за 30 минути. Вземете 100 ml бульон един час след хранене три пъти на ден.
Средства за запек
Мек слабителен ефект при колит със запек ще има билково лекарство:
- листа от сенна остра, кора от зърнастец, слабително плодче, плод анасон, корен от женско биле;
- елша кора от зърнастец, плодове от ким, трева от сладка детелина, трилистни часовникови листа.

Смесете чаена лъжичка от всеки вид сухи билки. Изсипете чаена лъжичка от получената колекция и залейте с чаша вряща вода. Настоявайте половин час, вземете през нощта за лек сутрешен стол.
Чревният колит започва в остра форма, която преминава в хронична. Засегнато е цялото дебело черво или части от него. Колитът може да бъде излекуван завинаги чрез спазване на диета, прием на лекарства, допълване с билкови отвари.
Информацията на нашия уебсайт се предоставя от квалифицирани лекари и е само за информационни цели. Не се самолекувайте! Не забравяйте да се свържете със специалист!
Гастроентеролог, професор, доктор на медицинските науки. Предписва диагностика и лечение. Експерт на учебен екип възпалителни заболявания... Автор на над 300 научни статии.